Микобактерии туберкулеза-морфология, размножение, резистентность
Туберкулезом называют антропозоонозное — свойственное и животным, и человеку — заболевание инфекционного характера. Для него характерно хроническое течение с образованием специфического гранулематозного воспаления. Вызывают его особые микроорганизмы — микобактерии туберкулеза. Отличительная особенность болезни — широкий диапазон клинических проявлений и обширная зона поражения в человеческом организме. Кроме респираторного тракта (дыхательной системы), страдают и другие органы, системы и ткани.
Туберкулез идет с нами нога в ногу с момента рождения человечества. В мумиях египетских фараонов, живших 5 — 7 тысяч лет назад, сравнительно недавно была обнаружена туберкулезная палочка. Люди болели туберкулезом позвоночника в далеко зашедшей форме еще в каменном веке. В разные времена чахоткой называлась легочная форма туберкулеза, золотухой — кожная, сухоткой — неврологическая. В наше время был развеян миф о том, что это болезнь исключительно бедных слоев населения.
Туберкулез. Как это было
Открытие основного возбудителя принадлежит выдающемуся немецкому микробиологу Роберту Коху. Он объявил о существовании микобактерии в 1882 году. Так она получила свое имя — бактерия Коха. В своих экспериментах ученый смог выделить чистую культуру и сумел вызвать заболевание у животных. Ему же принадлежит заслуга открытия туберкулина, который был предложен общественности как эффективный диагностический тест на туберкулез. Кох вначале ошибочно полагал, что туберкулин является методом лечения самой болезни.
Открытию предшествовал спор Коха и Вирхова о сути заболевания. Немецкий ученый, врач Рудольф Вирхов трактовал туберкулез как социальную болезнь и настаивал на этом. Борьбу с ней он видел в улучшении условий проживания бедных слоев. Кох же подозревал присутствие в воздухе некоего болезнетворного начала, вдыхание которого приводит к заражению. В этом продуктивном споре родилась истина, которая, как это часто бывает, оказалась посередине. В результате был обнаружен возбудитель, подтвердилась инфекционная природа болезни.
С тридцатых годов прошлого века в качестве лечения применяли пульмонэктомию — частичное удаление легкого пациента. Больших успехов методика не достигла, была достаточно спорной. В 1943 году ученому З. Ваксману удалось получить первый антимикробный препарат группы аминогликозидов — стрептомицин. Он стал вторым после открытия пенициллина. И этот момент явился поворотным в истории инфекционных болезней и, конечно, туберкулеза. Ученый стал нобелевским лауреатом в 1952 году.
Первоначально применение стрептомицина поражало своей эффективностью. Были спасены многие миллионы жизней. Но спустя всего лишь десятилетие он утратил свою клиническую эффективность. Но разработки продолжались. С середины пятидесятых годов вошел в оборот такой препарат, как изониазид (тубазид). С шестидесятых годов в ряду эффективных противомикробных препаратов занял свое место рифампицин.
В семидесятых — был предложен принцип DOTS — стратегии. Это особая противотуберкулезная короткая химиотерапия, осуществляемая под строгим контролем системы здравоохранения. Методика получила широкое признание. Через 20 лет она была рекомендована ВОЗ как одна из основных в тех регионах, где вопросы заболеваемости и смертности от туберкулеза стоят особенно остро. Ученые вносят некоторые коррективы, вводят новые препараты для эффективной борьбы с возбудителем. Но сама пятиступенчатая схема является основополагающей.
Микобактерии — кто они? Классификация
Микобактерии относятся к порядку актиномицетов (Actinomycetalis), род Mycobacterium семейства Mycobacteriaceae. Название происходит от двух слов: myces — гриб, bactron — палочка, прутик. Род насчитывает десятки видов. Большинство их являются сопрофитами, широко представленными во внешней среде.
Выделяют условно — патогенные и патогенные виды. Условно — патогенные бактерии, такие как M. avium, M. kansassi, M. fortuitum, M. marinum провоцируют развитие микобактериозов. Они населяют микрофлору организма человека и активизируются при резком снижении иммунитета — возникновении иммунодефицитных состояний. Заболевание туберкулезом происходит под воздействием патогенных штаммов — человеческого вида Mycobacterium tuberculosis, бычьего M. bovis и M. africanum. Существует также патогенный вид M. leprae — возбудитель лепры.
На долю болезнетворной бактерии M. tuberculosis приходится около 92% всех случаев заболевания туберкулезом у человека.
Все штаммы существуют и процветают благодаря вирулентности — своему основному видовому признаку. Вирулентность заложена в генетической кодировке микобактерии. Она может меняться в зависимости от факторов внешних и внутренних. Генетически патогенные штаммы туберкулеза идентичны на 99.9%. В них содержится около 4 тысяч генов. Установлено, что в геноме болезнетворных микобактерий присутствует специфичная область — RD1. Функционально с ее помощью микобактерия кодирует образование специфичных белков SFP10 и ESAT6. Именно эти белки синтезируются в процессе размножения бактерии, определяют ее вирулентные свойства.
Как известно, для предупреждения у детей тяжелых форм туберкулеза проводится БЦЖ — вакцинация новорожденных. Живая аттенуированная (содержащая ослабленный штамм) вакцина вводится новорожденным с последующей ревакцинацией до 30 лет. В вакцине содержатся живые штаммы M. bovis BCG. В отличие от вирулентных штаммов микобактерии tuberculosis, у штамма M. bovis BCG нет фрагмента генома RD1, определяющего основные вирулентные свойства. В результате вакцинации возникает пролонгированный специфический противотуберкулезный иммунитет — до 7 лет и более.
Морфология
Морфология и размеры туберкулезных микобактерий не постоянны. Они находятся в прямой зависимости от возраста клеток, особенностей их существования в макроорганизме, состава питательной среды.
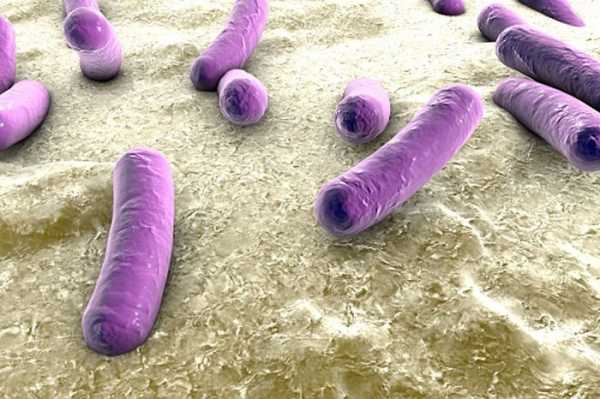
Это грамположительная прямая или слегка изогнутая, с бугорком палочка. Как и большинство патогенных Грам (+) микроорганизмов, имеет однослойную клеточную мембрану. При использовании диагностического окрашивания по методу Грама палочка не теряет фиолетовый цвет даже после обработки обесцвечивающим раствором.
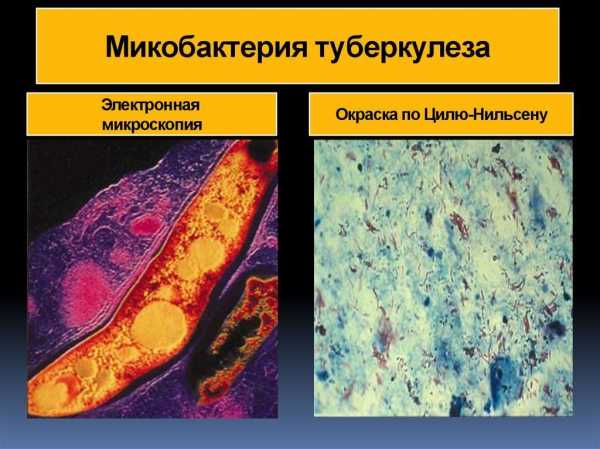
Микобактерия выявляется в соответствии со своими уникальными характеристиками. Кислотоустойчивость — одно из удивительных свойств, отличающих ее от многих видов микроорганизмов. При использовании метода Циля — Нильсена туберкулезные бактерии окрашиваются красным, не обесцвечиваются кислотой и отчетливо видны на синем фоне под микроскопом.
Кислотоустойчивый метод окраски используется около 140 лет и до сих пор имеет широкое применение. Является одним из главных методов определения патогена. В настоящее время есть и более чувствительные методы. Например, применяемая реже окраска аурамином с последующей флуоресцентной микроскопией.
Обладает дополнительным полиморфизмом, что часто затрудняет диагностику. Имеет тенденцию образовывать нитчатые, зернистые (зерна Муха), ветвящиеся, похожие на плесень формы. Их тонкие изогнутые палочки очень стойки к кислотам, щелочам и высыханию. Очень важно понимать, что туберкулез — именно грибковое заболевание. Клиническая медицина считает микобактерию туберкулеза наиболее значимой из актиномицетов.
Не имеет предела изменчивости. Под воздействием лекарственных химиопрепаратов превращается в организме больного в фильтрующиеся L — формы. В этом состоянии проходит через антибактериальные фильтры подобно вирусам. В L — форме бактерия недосягаема для антибиотиков, антител и невидима в мокроте при исследовании. Врач на данном этапе может ошибочно поставить отрицательный диагноз.
Не обладает самостоятельным движением, то есть не имеет спор и жгутиков. Но имеет другое неоспоримое преимущество перед многими видами бактерий: благодаря имеющейся капсуле является кислото -, спирто — и щелочеустойчивым микробом, не боящимся высыхания.
Наружная оболочка микобактерии содержит сложные воска и гликолипидные структуры. Липидная фракция оболочки придает ей удивительную нечувствительность к кислотам, щелочам и дезинфицирующим растворам.
Культуральные особенности
Микобактерия туберкулеза является аэробом, то есть размножается только в присутствии кислорода воздуха. Нужно отметить, что при кислородной недостаточности может изменять клеточный метаболизм, становясь микроаэрофилом или даже анаэробом.
Мезофил, предпочитает умеренную температурную среду обитания, может расти и размножаться при температуре до 42°С. Оптимальной для нее является температура человеческого тела.
Во внешней среде она особенно устойчива. За счет строения клеточной стенки и химического состава сохраняет относительную жизнеспособность при достаточно низких температурах. В замороженном состоянии живет до 30 лет. В воде сохраняется до 150 дней. Может выдерживать температуру свыше 100°С (сухой жар) в течение 60 минут. На страницах библиотечных книг жизнеспособна до 3 месяцев. Высохшие микобактерии провоцируют туберкулез у морских свинок спустя месяцы и даже годы.
Микобактерия чувствительна лишь к прямым солнечным лучам. И нечувствительна к рассеянному солнечному свету, если находится во взвешенном, вместе с пылевыми частицами состоянии. При интенсивном ультрафиолетовом облучении и повышении температуры внешней среды ее жизнеспособность резко снижается. УФ — лучи убивают ее за 2 — 3 минуты. Напротив, в темноте и сырости, в непроветриваемых помещениях выживаемость максимальна.
Дезинфекция хлорамином инактивирует туберкулезную палочку в течение 5 часов, обработка хлорной известью должна длиться не менее 3 часов.
Микобактерия размножается достаточно медленно. После выхода из макрофага она начинает делиться. Период удвоения МБТ на питательных средах составляет от 18 до 24 часов. Из каждой клетки бактерии вырастает микроколония, которая имеет вид кос или жгутиков. На питательных средах заметный рост M. tuberculosis регистрируется через 15 — 25 дней, а M. bovis — в среднем через 25 — 40 дней. Для роста культур, выделенных в клинических условиях, требуется от 4 недель до трех месяцев.
Культивируются микроорганизмы на сложных питательных средах, содержащих 0,5% глицерина. Рост хорошо стимулирует присутствие в воздушной среде углекислого газа СО₂ в объеме 5 — 10%. Главные используемые питательные обогащенные среды: Петраньяни, Левенштейна — Йенсена и Сотона.
Использование ускоренного метода Прайса позволяет сейчас получить микроколонию уже за 7 — 14 дней. Делящиеся клетки микобактерий при этом как бы склеиваются между собой на лабораторном стекле, образуя характерный рисунок из кос. В качестве питательной среды по Прайсу используют агар и глицерин с добавлением цитратной кроличьей крови.
На плотных питательных средах скопления микроорганизмов выглядят как небольшие возвышающиеся бесцветные или желтоватые колонии, с неровными краями, крошащиеся, сухие. В жидких средах они заметны в виде тонкой желтоватой пленки, морщинистой и хрупкой. Питательный субстрат при этом остается прозрачным.
Размножение
Примечательно, что бактерии туберкулеза могут делиться вне клеток и в самих макрофагах, являясь клеточными паразитами. Это происходит в случае неполноценного фагоцитоза, когда организм и его иммунитет ослаблены. Сбой иммунной системы может произойти по разным причинам. Негативно отражаются на макроорганизме интоксикации, общие иммунодефицитные состояния, недостаток белкового и липидного питания, потребляемой воды и многие другие.
Фагоциты (макрофаги) в норме атакуют и поглощают микобактерию. Происходит ее разрушение и гибель. Макрофаг выделяет интерлейкины (противовоспалительные цитокины), которые притягивают Т-лимфоциты в очаг воспаления. Происходит считывание информации об антигенах с мембраны макрофага.
Затем активированные Т-лимфоциты производят эффекторные (уничтожающие воспаление) цитокины: γ — интерферон и фактор некроза опухоли. В очаг инфекции устремляется масса разнообразных клеток — гранулоцитов, лимфоидных клеток, макрофагов. Эти клетки в дальнейшем участвуют в формировании бугорка — гранулемы. Таким комплексом мер ограничивается распространение туберкулеза в организме.
Но случаются ситуации, когда срок жизни макрофага в несколько месяцев истекает, а микобактерия остается жизнеспособной. Она выходит, дает потомство, устойчивое к атаке макрофагов и «знающее», как пережить макрофагальную стадию. С такой устойчивой бактерией справиться уже намного труднее.
Вирулентность (степень патогенности) и изменчивость микобактерий
Микобактерия — необычный микроорганизм. Ей не свойственны классические факторы вирулентности, такие как выработка эндо — или экзотоксинов. Определяют вирулентность МБТ липиды ее клеточной стенки. Гликолипидный корд — фактор (или фактор инертности) наделяет ее также способностью к образованию структур в виде кос. Поверхностные липиды инициируют выработку информационных молекул — цитокинов, которые играют огромную роль во внутриклеточной адаптации и выживаемости микобактерий.
Поверхностно — активные сульфолипиды наряду с корд — фактором образуют цитотоксичные мембранокомлексы. Это первая группа липидов, с которой связывают высочайшую токсичность и вирулентность возбудителя туберкулеза.
О корд — факторе упоминал еще Р. Кох. Поначалу его связывали только с вирулентностью. Но способность формировать скопления (косы) характерна и для микроорганизмов, которые имеют низкую вирулентность либо вообще ею не обладают. Позже существование корд — фактора было связано с содержанием в клеточной стенке необычного биологического вещества — trehalose 6,6-dimycolate. Благодаря этому особо активному компоненту КС палочка обладает высокой вирулентностью.
МБТ наделены самым гибким метаболизмом, который позволяет изменяться и выживать при любых условиях. Образование L-форм является одним из самых удивительных факторов изменчивости микобактерии. Это состояние пониженного метаболизма, ослабленная вирулентность. По сути, перемирие между организмом человека и патогеном, состояние «ни войны — ни мира». Метаболическая активность МБТ в это время направлена на усиление собственной клеточной стенки и накопление генетического материала для потенциально успешного функционирования клетки в будущем.
Оставаясь в организме в подобном ослабленном, менее агрессивном состоянии, палочка продуцирует противотуберкулезный иммунитет.
L- форма отличается выраженными морфологическими и функциональными изменениями. Наиболее часто L — трансформации микобактерии происходят при длительном воздействии антибактериальной терапией. Известно, что мокрота абациллярных больных с деструкцией легких содержит L-формы. Другие факторы, такие как изменение климатических условий проживания больного так же могут несколько тормозить рост, развитие и образование мембраны клеток микобактерии. Отсюда берет начало санаторный метод лечения пациентов с туберкулезом.
Абациллирование туберкулезного больного не означает, что он будет оставаться устойчивым к заболеванию всю жизнь. При возникновении соответствующих условий бактерия способна реверсировать, изменяться в агрессивный палочковидный вариант.
Если процесс размножения приходится на период проведения химиотерапии, палочки быстро погибнут. В противном случае возможна реактивация туберкулезного процесса. Поэтому для недопущения рецидивов болезни применяют длительное, с дополнительными короткими профилактическими курсами лечение.
Факторы патогенности
Главными факторами патогенности туберкулезной палочки являются:
- микрокапсула,
- корд-фактор,
- сульфатиды,
- липоарабинома,
- туберкулин,
- липиды клеточной стенки (КС) — жирные кислоты, восковая, фосфатидная и жировая фракции.
Микрокапсула состоит из полисахаридов. Они защищают микроорганизм от фагоцитоза и антител.
Токсичный корд — фактор — гликолипид, дислоцирующийся на поверхности и в толще КС. Является повреждающим, провоцирующим острый воспалительный процесс фактором. Токсически воздействует на ткани, защищает бактерию от фагоцитоза. Корд — фактор разрушает мембраны митохондрий фагоцита, чем нарушает процесс дыхания и тормозит его миграцию. Клетки хозяина испытывают энергетическое голодание, что приводит к нарушению их жизнедеятельности. В результате воспалительный ответ становится слабовыраженным.
Сульфатиды — серосодержащие гликолипиды, расположенные на поверхности КС. Они так же снижают активность фагоцитов — ингибируют слияние ферментов фагосомы и лизосомы. Но даже если образование фаголизосомы состоялось, сульфатиды способны нейтрализовать окислительное воздействие фагоцита. Внутриклеточной инактивации (переваривания) микобактерии при этом не наблюдается.
Липоарабинома — гетерополисахарид КС. По своему строению липоарабинома аналогична эндотоксину грамотрицательных бактерий. Под ее влиянием макрофаги выделяют Интерлейкин — 10 (противовоспалительный цитокин), который тормозит пролиферацию, то есть деление Т-клеток. Это способствует секреции веществ, вызывающих повреждение тканей и лихорадку.
Туберкулин поражает нервную систему и является токсином для фагоцитов.
С липидными составляющими внешней оболочки связывают устойчивость возбудителя туберкулеза к кислотам, спиртам и щелочам. Липиды КС оказывают сверхтоксичное действие на ткани, вызывают образование туберкулоидной ткани, гигантских и эпителиоидных клеток. В итоге все эти тканевые реакции способствуют образованию туберкулезного бугорка.
Такие бугорки, или гранулемы свидетельствуют об образовании у пациента первичного туберкулезного комплекса (ПТК). Одновременно ПТК сопровождается возникновением гиперчувствительности замедленного типа (ГЗТ). Она выявляется по реакции на туберкулиновую пробу.
Структура туберкулезной гранулемы
Макрофаги с расположенными внутри микроорганизмами под воздействием фосфолипидной фракции клеточной стенки увеличиваются в размерах. Они приобретают форму эпителиоидных клеток и окружаются валом из Т — лимфоцитов. Скопление лимфоидных клеток и Т — лимфоцитов приобретает форму бугорка. Эпителиоидные клетки сливаются, образуя клетки Пирогова — Лангханса. Вокруг бугорка образуется туберкулезная грануляционная ткань из лимфоцитов, плазмоцитов, нейтрофилов и фибробластов.
В центральной части под влиянием бактериальных ядов происходит распад клеток бугорка. Образующийся при этом гомогенный творожистый некроз называется казеозом.
Гранулемы чаще всего образуются в легких, имеют округлую форму, размеры от 1 мм до 2 см. В гранулемах размножение бактерий прекращается или замедляется.
Наиболее часто наблюдается заживление очагов ПТК. Первичный очаг, как правило, окружается соединительной тканью в виде капсулы, которая затем пропитывается кальцием и сморщивается. Кальцинированный участок ткани легких называют очагом Гона. Так завершается стадия ответной реакции макроорганизма на внедрение туберкулезной бактерии. Формируется приобретенный инфекционный иммунитет к туберкулезу.
Микобактерии сохраняют жизнедеятельность в очаге многие годы. И это чревато опасностью эндогенной реактивации. Развивается вторичный туберкулез, как правило, при резком снижении иммунитета или вследствие повторных заражений — реинфицирования. Протекает интенсивнее, с образованием полостей распада, на фоне сформировавшейся чувствительности организма к микобактериям.
Прогрессирование вторичного туберкулеза часто осложняется выходом инфекции в кровеносное русло. Микобактерии заносятся в органы и ткани, формируются различные участки воспаления. Они располагаются, в основном, в верхних долях легких под плеврой. Но могут быть и в почках, коже, половых органах, костях и т.д.
В очагах наблюдается разрастание казеоза благодаря притоку лейкоцитов. Казеозные массы прорываются в бронхиальное дерево, формируется казеозная полость — фистула. В этом случае процесс переходит уже в деструктивную форму.
Резистентность МБТ
Микобактерии недосягаемы для многих антибиотиков по своей природе. Исследования подтверждают, что основная причина устойчивости бактерий закодирована в генной структуре. Их клеточная стенка служит физическим барьером для проникновения терапевтических агентов.
В то же время, МБТ способны дополнительно вырабатывать резистентность к антибиотикам. И это значительно снижает эффективность противотуберкулезного лечения. Сегодня мы имеем дело с большим набором штаммов, не реагирующих на воздействие лекарственных препаратов. Для их обнаружения и правильного назначения методов лечения требуется комплекс целенаправленных мер.
Поэтому на практике очень важно не только обнаружить микобактерию туберкулеза, но и установить ее резистентность. Необходимо это делать достаточно быстро, чтобы вовремя начать эффективную терапию.
Стандартная диагностика раньше исчислялась 4 — 6 неделями. С конца восьмидесятых годов существует методика ПЦР, значительно сокращающая время такого анализа. Диагностика основывается на избирательной амплификации (увеличении числа копий) нуклеиновых кислот ДНК микобактерии путем полимеразной реакции. Методика осуществляется в искусственных условиях — in vitro и впечатляет возможностями в качестве точечной ДНК — диагностики. С ее помощью можно идентифицировать любой штамм и определить первопричину устойчивости к конкретному лекарственному препарату.
На сегодняшний день известна генетическая структура бактерии — ее нуклеотидная последовательность. Лабораторные исследования выявили, что возникновение резистентности микобактерии связано с нуклеотидными элементами. Вся информация о ее ДНК хранится в международных банках данных. Считают, что резистентность к стрептомицину, изониазиду и другим антибиотикам объясняется той или иной мутацией.
Однако не исключено, что благодаря экспрессии генов некоторые факторы патогенности существуют непосредственно внутри зараженной клетки. Несмотря на расшифровку генома туберкулезной микобактерии, 30% кодонов (единиц ее генетического кода) относятся к неизвестным науке белкам.
Механизмы передачи микобактерии
Естественный резурвуар для туберкулезной палочки — больной человек, домашние животные и птицы. Больной человек — бацилловыводитель — распространяет микобактерии и является в обществе основным источником инфекции.
Выделяют три значимых механизма передачи туберкулеза:
- аэрогенный (воздушно — капельный путь и пылевой),
- фекально — оральный (через пищеварительный тракт и контактно — бытовой),
- контактный (через плаценту, околоплодные воды, пупочную вену).
Белки, углеводы и липиды составляют основные биокомпоненты микробной клетки. Наряду с морфологическими особенностями, они инициируют различные реакции в организме. Течение инфекции зависит как от вирулентности микроорганизма, так и от устойчивости и реактивности организма — хозяина.
С момента первичного проникновения в дыхательный тракт до проявления результатов борьбы между макроорганизмом и возбудителем происходит масса сложнейших событий. Эти процессы определяют, в конечном итоге, судьбу огромного количества людей, инфицированных микобактериями туберкулеза.
Циклическое развитие туберкулезного процесса
Условно цикл течения болезни с момента инфицирования до проявлений туберкулеза и распространения бактерий во внешнюю среду разделяют на 5 этапов:
- Собственно инфицирование (распространение инфекции).
- Внедрение инфекции, ее пролиферация (разрастание) и диссеминация в организме.
- Формирование организмом иммунного ответа.
- Казеация с последующим образованием полости, ускоренное размножение возбудителя.
- Вторичная инфекция, способность заражать и инфицировать.
Развитие третьего этапа — иммунного ответа — может происходить в двух вариантах: с благоприятным исходом и неблагоприятным. Если у пациента развивается выраженная устойчивость, размножение микобактерий останавливается. Развитие туберкулеза в этом случае подавляется на протяжении всей жизни. Остаточные проявления при этом минимальны, но туберкулиновый тест становится положительным.
При недостаточной активности иммунной системы происходит прогрессирование патологического процесса. Что очень часто наблюдается у ВИЧ — инфицированных, детей и у предрасположенных лиц. У некоторых пациентов происходит реактивация скрытой инфекции в легких или вне их. Процесс осложняется тканевыми повреждениями, формированием полостей распада и вторичным размножением возбудителя.
Для развития клинических проявлений заболевания необходима сочетанность целого ряда факторов. Очень часто у абсолютно здоровых людей обнаруживают вирулентные микобактерии. Но только при сочетании благоприятных для палочки внешних и внутренних факторов заражение может перейти в болезнь. В то же время возможен переход инфекции в скрытую форму без значительных последствий. Клеточный иммунитет человека, его стойкость и реактивность определяют, главным образом, сценарий, по которому будет развиваться туберкулезный процесс.
Таким образом, по степени значимости противотуберкулезный иммунитет располагают в следующем порядке:
- клеточный (когда сам организм борется и побеждает бактерии),
- гуморальный (с формированием антител),
- нестерильный иммунитет (существующий до той поры, пока в организме присутствует
- возбудитель в ослабленной форме).
Лабораторное выявление возбудителя туберкулеза
Для эффективного выявления используют мокроту, кровь, мочу, биоптат или резекционный материал.
Диагностика в условиях лаборатории традиционно включает в себя следующий комплекс методов:
- бактериоскопию (микроскопию мазков с карбол — фуксиновым окрашиванием по Цилю — Нильсену, люминесцентную микроскопию),
- бактериологию (посев на питательную среду),
- биопробу на морских свинках и кроликах,
- серодиагностику,
- пробу Манту +
Туберкулезная палочка — практически совершенный по своей природе, идеально приспособленный к жизни на Земле микроорганизм. Сегодня виды микобактерий туберкулеза исчисляются сотнями, и сдавать свои позиции они не собираются. Скорее, наоборот, терпеливо ждут, чтобы очередной катаклизм с человечеством или отдельно взятым человеком позволили им еще больше укрепиться.
ВОЗ предупреждает о том, что полирезистентность микобактерии может привести в будущем к неизлечимости туберкулеза, подобно СПИДу или вирусу Эбола. В борьбе с болезнью нет места для беспечности и почивания на лаврах. Чтобы понять это, не обязательно изучать научные трактаты. Стоит просто слегка соприкоснуться с миром микобактерий и узнать о них немного больше.
tuberculosis.su
Бактерия туберкулеза: сколько живет возбудитель заболевания
Одним из самых опасных и серьезных заболеваний на протяжении многих десятилетий остается туберкулез. Оно может протекать в различных формах, трудно поддается лечению, если не использовать серьезные лекарственные препараты и не доводить начатую терапию до конца. Возбудителем недуга являются бактерии туберкулеза, поражающие легкие. Реже они локализуются в других органах – костях, почках, коже.
Многие считают понятия «бактерия» и «вирус» тождественными, однако это неверное мнение. Бактерии – это одноклеточные микроорганизмы, их строение простое, ядро неоформленное. Вирус – соединение нуклеиновой кислоты и белка, которое размножается прямо в пораженных клетках. Бактерия туберкулеза не относится к категории, которую составляют вирусы, – она имеет свою специфику строения и размножения.
Краткий экскурс в историю
Первым, кто обратил внимание на заболевание, был древнегреческий врач Гиппократ. Он дал название недугу – «фтизис», отсюда появилась и отрасль «фтизиатрия». О вирусе тогда речь не шла, развитие медицины было на стадии, когда диагностика ограничивалась наблюдением за состоянием больного.
В XIX веке была доказана инфекционная природа заболевания: 1882 год стал знаковым – немецкий ученый Роберт Кох представил широкой общественности описание бактерии туберкулеза, акцентировал внимание на ее специфике и строении. Он экспериментально доказал, что это не вирус. Индивидуальной особенностью клетки, которая осложняла определение возбудителя туберкулеза, является ее устойчивость к спирту и кислотам. Поэтому для окраски клетки микроба нужна была его предварительная протравка реагентами.
Строение палочки Коха
Бактерия туберкулеза относится к виду микобактерий, являющихся представителем семейства Actinomycetaceae – лучистые грибки. Актиномицеты находятся преимущественно в почве, на растительных и животных организмах, поверхность которых поражена очагами гниения. Состав бактерии туберкулеза отличается от других представителей микромира следующими компонентами:
- вода,
- углеводы,
- белки,
- жиры,
- соли.
Сложный и своеобразный химический состав, который определен лабораторными методами для туберкулезных культур, установил, сколько в процентном соотношении в клетке воды – 85,9%, еще 2,55% приходится на золу.
Различают три основных вида бактерии туберкулеза:
- tuberculosis (человеческий),
- africanum (промежуточный),
- bovis (бычий вид).
Возбудителями заболевания в 92% случаев является микроорганизм человеческого вида, бычьего – в 5%, промежуточного – в 3% случаев.
Бактерия туберкулеза под микроскопом представляет собой тонкую удлиненную, иногда слегка изогнутую палочку, однородную или с зернистыми вкраплениями, имеет концы слегка закругленной формы. Вирусы имеют другую структуру, поэтому их легко отличить.
Поведение микроорганизма в окружающей среде
Палочка чрезвычайно устойчива к внешним условиям. Если рассматривать, сколько живут клетки вне организма, целесообразно привести следующие цифры:
- При температуре 20-23°C и специфических условиях среды (влага, отсутствие солнечного света) бактерия туберкулеза может сохранять жизнеспособность до 7 лет.
- Если мокрота больного высыхает вне организма (включая места скопления пыли), микобактерия может сохраняться до года.
- В уличных условиях в сухом месте с достаточным количеством солнечного света – максимальный срок 2 месяца.
- Водная среда – здесь возбудители туберкулеза могут погибнуть спустя 5 месяцев.
Анализы почвы, в которой были обнаружены бактерии, вызывающие туберкулез, позволили ученым определить, сколько времени палочка может представлять опасность для живых организмов при попадании в благоприятную для развития среду. Максимальный срок – полгода. Касаемо продуктов питания, то масло и сыры могут сохранять бактерии туберкулеза до года, а сырое молоко – 14 дней.
Палочки Коха, которые находятся в мокроте больного, сохраняют свою жизнеспособность в условиях кипячения не более 5 минут. Это действенный способ избавиться от опасного микроорганизма (к примеру, вирусы не всегда погибают при подобных манипуляциях). Бактерия туберкулеза чрезвычайно чувствительна к хлорсодержащим веществам и перекиси водорода. Они используются для стерилизации предметов в палатах во время процесса лечения больного.
Патогенез заболевания
Бактерия туберкулеза провоцирует возникновение специфического воспалительного очага, который называется «инфекционная гранулёма». Это первичный эффект, после которого воспаление меняет локализацию – лимфатические узлы, приводя организм в состояние сенсибилизации (стремительное повышение чувствительности клеток, тканей). Так происходит формирование первичного туберкулезного комплекса. Очаг доброкачественный, и пораженный участок впоследствии кальцинируется, может зарубцеваться.
Ученые обратили внимание на то, сколько времени могут бактерии туберкулеза не проявлять себя. По результатам многочисленных исследований, этот процесс может занимать месяцы и даже годы. Иногда бактерии остаются в организме на всю жизнь. Человек является инфицированным, но приобретает иммунитет к заболеванию.
Как выявить возбудителя
Самым эффективным методом определить, есть ли бактерия туберкулеза в организме, является введение под кожу раствора туберкулина. Если человек инфицирован, область укола распухает, наблюдается сильное покраснение (реакция Манту). Вирусы таким образом выявить невозможно.
С течением времени бактерия туберкулеза прошла процесс адаптации к препарату стрептомицин, поэтому его использование в лечении больных прекращено окончательно.
Все большее распространение приобретают бактериофаги – вирусы, которые способны разрушать структуру микобактерии туберкулеза. Ученые нашли структуру, способную убивать палочку. Это белок вируса, к которому возбудитель опасного заболевания еще не успел выработать устойчивость.
Бактерия туберкулеза может приобрести устойчивость к лекарственному препарату. Начинать курс лечения тем же самым лекарством заново неэффективно – потребуется более мощное и сильное средство.
probakterii.ru
Бактерии туберкулеза | Дистанционные уроки
21-Окт-2014 | Нет комментариев | Лолита Окольнова
Туберкулез – древнее инфекционное бактериальное заболевание, некогда такое же смертоносное и ужасающее как оспа или чума, на счету этой заразы тоже большое количество унесенных жизней.
Туберкулез называли белой чумой, до того как эту болезнь научились лечить, этот диагноз означал смерть. Это заболевание забрало многих великих людей: еврейского писателя Шолома-Алейхема, философа Бенедикта Спинозу, математика Нильса Хенрика Абеля, известного русского врача и писателя Антона Павловича Чехова. Этот список достаточно большой.
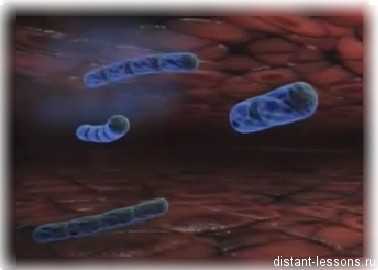
Бактерии туберкулеза чаще всего поражают легкие, реже другие органы: почки, кожу, кости и т.д.
раньше туберкулез легких называли чахоткой, от слова чахнуть
Первым, кто описал болезнь и ее диагностические признаки (не утратившие по сей день своей актуальности), был древнегреческий врач Гиппократ.
Он назвал это заболевание «фтизис», это слово дало название области медицины, изучающей туберкулез – фтизиатрии. Гиппократ был гениальным врачом и видным специалистом Древней Греции, но ему не удалось установить причину туберкулеза, он считал, что эта болезнь наследственная. На тот момент уровень развития медицины не позволял обнаружить возбудителя туберкулеза.
Современное же название болезни «туберкулез» ввел в употребление французский врач, изобретатель стетоскопа, Рене Лаэннек.

Он внес большой вклад в изучения болезни, описал патологические изменения, которые она вызывает, и по иронии судьбы от нее же и умер. Лаэннек повторил судьбу Тургеневского героя Базарова – заражение болезнью во время скрытия. Так часто бывает, что открытия приходят в этот мир ценой жизни ученых.
О том, что туберкулез заразен, знали еще с незапамятных времен, но инфекционную природу заболевания доказали экспериментально только в 19 веке. Долго не могли определить точного возбудитель, которого благодаря своим физиологическим характеристиками не так уж и просто культивировать и обнаружить. А болезнь тем временем свирепствовала во всей Европе, казалось бы, в развитой части света с высоким уровнем жизни.
В 1882 году, после нескольких лет экспериментов и упорной работы, с применением нового метода окрашивания, немецкий ученый Роберт Кох, тогда уже ученый с мировым именем – первооткрыватель возбудителя сибирской язвы, обнаружил наконец возбудителя туберкулеза.
24 марта Кох опубликовал описание бактерии-возбудителя (Mycobacterium tuberculosis), в котором ученый обратил внимание на уязвимость Mycobacterium tuberculosis к солнечному свету.
Эти бактерии на солнце долго не живут, так как ультрафиолетовое излучение оказывает на них губительное действие. Бактерию назвали именем ученого – Палочкой Коха, сам ученый получил Нобелевскую премию за это открытие, а 24 марта объявлено всемирной организацией здравоохранения днем борьбы с туберкулезом.
Как видно из названию, по форме Mycobacterium tuberculosis – бацилла (палочка)
После открытия возбудителя была поставлена следующая цель – лечение. И первым это попытался сделать все тот же Роберт Кох. В 1890 году он получил из туберкулезной палочки вещество туберкулин – вытяжку из бактерий, содержащую антигены.
То есть, попав в организм, туберкулин вызывает иммунный ответ.
Кох заявлял о диагностической и лечебной пользе туберкулина. Правда гипотеза о его лечебном воздействии так и не подтвердилась. А вот диагностическое значение туберкулина подтвердилась. Вам наверняка периодически делают пробу Манту, под кожу шприцем вводят туберкулин. Это тест на способность организма сопротивляться туберкулезу. Основоположником этого метода диагностики тоже был Кох, он первым предложил вводить полученное им вещество-туберкулин под кожу для диагностики. Эта проба была в дальнейшем усовершенствована.
В 1919 году врач Альберт Кальмет и ветеринар Жан-Мари Камиль Герен пошли по следам Эдварда Дженнера, который использовал вирус коровьей оспы (безопасный для человека, но способствующий появлению иммунитета к натуральной оспе) для прививки.
Альберт Кальмет и Камиль Герен вывели новый особый штамм коровьей туберкулезной палочки, которая, так же как и вирус коровьей оспы, не опасен для человека, но прививает иммунитет.
Этот штамм называется Бацилла Кальметта — Герена (Bacillus Calmette—Guérin – более известная как БЦЖ). Вакцинация БЦЖ проводится и в наши дни всем новорождённым, поскольку туберкулез не отступает, и несет даже не потенциальную опасность, а самую реальную.
Как и другую инфекционную катастрофу – чуму, туберкулез стали эффективно лечить только с появлением антибиотика стрептомицина.
За открытие первого эффективного против туберкулеза антибиотика – стрептомицина Зельман Ваксман получил Нобелевскую премию.
В первые годы применения стрептомицина, его эффективность была очень высокой. Но уже через 10 лет, он утратил ее. Туберкулезная палочка адаптировалась к стрептомицину, то есть приобрела резистентность. И против туберкулеза сейчас уже его не используют.Это главная проблема фтизиатрии.Недобросовестные пациенты лишь только чувствуют себя слегка лучше и перестают принимать антибиотики.
Чего делать ни в коем случае нельзя
Курс антибиотиков ОБЯЗАТЕЛЬО нужно пройти до конца. Иначе бактерии, на которые воздействовал антибиотик, станут устойчивыми. И лечение этих бактерий данным антибиотиком будет уже бесполезным. И тех, кто заразился устойчивыми бактериями, лечить уже нужно другим антибиотиком, более мощным.
Что происходит при заражении?
Попавшую в легкие туберкулезную палочку обнаруживают и атакуют иммунные клетки. Но зараза эта крепкая, убить ее просто так не удается. Иммунные клетки окружают микобактерию туберкулеза плотной оболочкой, тем самым изолируя возбудитель. Образуется бугорок. По латыни бугорок tuberculum, именно эти бугорки обнаружил Рене Лаэннек во время патологоанатомических исследований, и в честь них дал название болезни.
Внутри туберкула (так называют бугорки) заключены палочки Коха.
Они не могут распространяться, навредить организму или переселиться в другой (заразить). Поэтому заражение туберкулезом еще не значит, что человек заболеет.
Зараженный с высоким иммунитетом может за всю жизнь так и не заболеть туберкулезом. Каждый третий человек инфицирован туберкулезом, это можете быть вы, ваш друг, член семьи.
Ведь мы можем встретиться с палочкой Коха всюду: в общественном транспорте, в магазине, кинотеатрах, учебном заведении. При чихании, кашле больного туберкулезом, распространяются возбудители. А вслед за больными не ходят дезинфекторы. Изолированные палочки Коха остаются живыми. Если у человека падает иммунитет, что может быть обусловлено плохим питанием, стрессами, курением, злоупотреблением алкоголя, или ВИЧ-инфекцией, то он может заболеть туберкулезом.
Начало болезни ничем не примечательно: температура 37, усталость, недомогание, быстрая потеря в весе, потеря аппетита. Такие симптомы можно и не заметить или списать на обычную простуду. В то время как в организме процветает и множит свои ряды армия смертоносных микроорганизмов. Только через некоторое время появляются характерные симптомы для туберкулеза легких: сильный приступообразный кашель, часто мокрота с кровью, боли в груди.
Лечение туберкулеза – дело долгое, трудное и, что греха таить, не самое дешевое. Болезнь легче предупредить, чем лечить. И даже если туберкулез вылечен, после себя он часто оставляет серьезные морфологические изменения легких, что до конца жизни обеспечит проблемы с дыхательной системой.
Нынешняя эпидемиологическая картина туберкулеза не радует.
Эту болезнь планировали победить быстро. Но она не отступает. Болезнь зависит от социального положения и ей больше подвержены: лица из неблагополучных семей, люди, чей иммунитет понижен алкоголем или наркотиками.
Высокой опасности подвержены заключенные исправительных учреждений: в душной камере, где сидят по несколько человек, условия жизни и санитарные нормы в таких «домах отдыха», идеальные условия для распространения палочки Коха.
Но если вы не относитесь к этим группам лиц, это еще не значит, что Вы в безопасности.
Ваш иммунитет вполне может подвести вас. Туберкулезом болеют все, никто не защищен, однако у многих можно встретить очень легкомысленное отношение к опасности заболеть туберкулезом. Идет война между человеком и инфекциями и весь мир – это поле боя. Никогда не следует чувствовать себя в безопасности на поле боя.
Чтобы не заболеть туберкулезом, необходимо следовать следующим правилам:
- правильно питаться,
- поддерживать иммунитет,
- регулярно проводить рентгенографическое обследование грудной клетки,
- избегать стрессов и сохранять оптимистический настрой, верить в то, что рано или поздно туберкулез будет побежден.
Еще на эту тему:
Обсуждение: «Бактерии туберкулеза»
(Правила комментирования)distant-lessons.ru
Микобактерии туберкулеза: профилактика Mycobactérium tuberculósis
Микобактерии туберкулеза (от лат. «Mycobactérium tuberculósis») – это опасные для здоровья микроорганизмы, которые являются возбудителем развития туберкулеза как у человека, так и у животных.
Первая часть латинского названия данной бактерии «Mycobactérium» имеет приставку «myco-», которая переводится как «гриб» или «воск», и корень «bacterium» — «палочка», «прутик».
Данное определение раскрывает форму и свойства описываемого возбудителя.
Он представляет собой неподвижные вытянутые палочковидные клетки или цепочки с прочными воскоподобными клеточными стенками. Mycobactérium tuberculósis (МБТ) еще известны под названием «палочка Коха».
Такое имя бацилла получила в честь ученого-микробиолога Роберта Коха, который обнаружил ее еще в 1882 году.
В микробиологии МБТ входят в семейство бактерий «Micobacteriacae», относятся к роду «Micobacterium», и состоят в комплексе с другими видами микроорганизмов, вызывающих туберкулез (от лат. «Mycobacterium tuberculosis complex»).
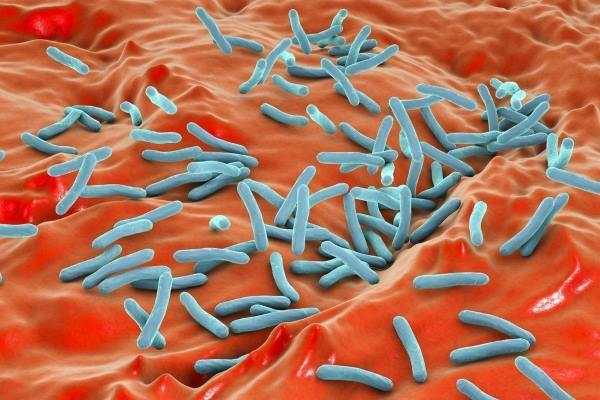
Такими типами бацилл являются M. bovis, M. africanum, M. microti, M. canetti, M. caprae, M. pinnipedii. Например, M.bovis возбуждает вирус у быков, свиней, собак, кошек.
Этот микроб способен спровоцировать заболевание и у человека (5% случаев, в основном внелегочные формы туберкулеза у жителей сельской местности). M. africanum пробуждает туберкулез у людей из Африканских стран (около 3% случаев).
В отличие от них, Mycobactérium tuberculósis (M. tuberculosis) вызывает возникновение болезни у взрослых и детей в более чем 90% случаев, поэтому данный микроорганизм особенно опасен для человека.
Кроме этого, ученые установили, что МБТ также разделяются на определенные культуры (семейства, штаммы), имеющие высокую способность заражать организм, в котором они находятся.
Характеристика возбудителя туберкулеза
Описываемые вредоносные бактерии обладают высокими защитными свойствами, поэтому нейтрализовать их самостоятельно или с помощью одного лекарственного средства невозможно.
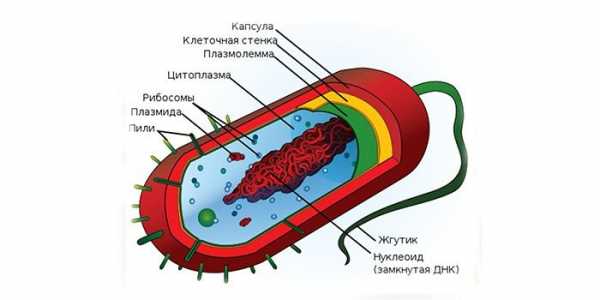
Клетка M. tuberculosis состоит из:
- защитной мембраны, обеспечивающей целостность клетки;
- цитоплазмы, отвечающей за размножение бактерии;
- ядерной субстанции, наделенной одной клеткой ДНК;
- прочной клеточной стенки, служащей барьером для проникновения внутрь антибиотиков и других лекарственных средств.
Чтобы понимать, как проводить профилактику и лечение МБТ, важно знать о свойствах данного болезнетворного микроорганизма. Его особенностями являются:
- распространение вируса происходит воздушно-капельным, контактным, бытовым путями или через кровь человека или животного, а также через инфицированное молоко крупного рогатого скота;
- 37-38°С – благоприятная температура, способствующая активному росту клеток МБТ;
- палочку Коха отличает длительный инкубационный период (около 30-50 дней): бацилла размножается очень медленно (от 12 до 24 часов) путем деления одной клетки на две дочерние. Если выявить заболевание на этой стадии, тогда микроб можно уничтожить окончательно;
- обнаружить болезнетворный вирус легких на ранних этапах заболевания можно при помощи флюорографии, рентгена. Поэтому, чтобы вовремя пресечь признаки туберкулеза важно проходить данное обследование каждый год;
- микобактерии способны провоцировать болезнь не только в легких, но и в почках, печени, дыхательных органах, сердце, суставах, костях, лимфатических узлах, коже;
- подходящим местом для активного размножения МБТ является организм со слабым иммунитетом. Если человек злоупотребляет алкоголем, наркотиками, носитель ВИЧ или имеет вредные привычки (курение), тогда туберкулез быстро распространится;
- палочка Коха устойчива к внешней среде. Например, в темноте, при t 23°C и влажности данный микроб живет около 7-ми лет, в замороженном состоянии – 30 лет, воде — 5 месяцев, на бытовых предметах – до 5-ти месяцев, в человеческом теле – десятки лет (пассивное состояние), почве – 6 месяцев, пыли – около 2-х месяцев, продуктах – до 1-го года, инфицированном помещении – до 8-ми месяцев;
- вредоносные микробы могут приобретать L-форму. Эта пассивная форма M. tuberculosis долгое время живет в организме, не вызывая в нем вирусов. При благоприятных условиях данные микроорганизмы способны снова активизировать процесс развития туберкулеза;
- МБТ могут приспосабливаться к новым условиям (мутировать) и проявлять резистентность (устойчивость) к противотуберкулезным препаратам (даже к нескольким антибиотикам одновременно). Поэтому для определения эффективного метода лечения врачи-фтизиатры должны не только выявить вирус в организме больного, но и исследовать лекарственную устойчивость микобактерий туберкулеза;
- МБТ устойчивы к дезинфицирующим средствам (кислоте, щелочам, спирту), антисептическим средствам, ацетону.
Несмотря на целый ряд опасных признаков и свойств Mycobactérium tuberculósis, их можно уничтожить следующими способами:
- под воздействием прямых солнечных лучей микобактерии погибают в течение полутора часов;
- при свечении ультрафиолета МБТ исчезают через 2-3 минуты;
- после кипячения влажной мокроты, содержащей M. tuberculosis, бациллы погибают через 5 минут;
- после обработки помещения или предметов средствами, содержащими активный хлор, микробы нейтрализуются через 5 часов.
Благодаря применению данных способов защиты, можно обезопасить себя и других от воздействия опасного микроба МБТ.
Формы «поведения» Mycobactérium tuberculósis
После проникновения в человеческий организм палочка Коха может либо бездействовать (если ее носитель имеет крепкий иммунитет и ничто не провоцирует ее рост), либо активно размножаться (при ослабленной иммунитете).
Если организм не может противостоять проникшим мбт, тогда они начинают развиваться и провоцируют активную форму туберкулеза.
Симптомы наиболее распространенной, закрытой формы туберкулеза, выявить трудно, потому что носитель данного вируса может не ощущать значительных ухудшений здоровья.
Это может быть хроническая усталость и признаки простуды. В связи с этим диагностика заболевания на раннем этапе остается проблемой.

После того как M. tuberculosis прошла инкубационный период и стала образовывать колонии, закрытая форма туберкулеза переходит в открытый тип заболевания.
Носитель этой болезни представляет опасность для окружающих, так как распространяет палочку Коха, и требует стационарного лечения в тубдиспансере.
Симптомами такого состояния являются: сильный кашель с выделением мокроты, отхаркивание крови, боль в груди, одышка, температура около 37,5°С, повышенное потоотделение, озноб, усталость, слабость, бессонница, быстрая утомляемость.
Диагностика МБТ
В наше время существуют следующие методы выявления микобактерий туберкулеза:
- клинический анализ крови – если палочка Коха прогрессирует, то данный тест покажет повышенный уровень лейкоцитов;
- биохимический анализ крови – с его помощью выявляется альбумин – глобулиновый коэффициент, уровень которого при остром туберкулезе ниже нормы. Биохимический анализ также покажет содержание ангиотензин – конвертирующего фермента в крови, активность которого растет при фиброзных изменениях в легких;
- исследование мокроты – мокрота носителя палочки Коха может содержать гной и примеси крови (открытая форма болезни). Данный анализ установит количество белка в мокроте (большое количество белка указывает на заболевание), определит бациллы M. tuberculosis и другие вещества (холестерин, соли кальция, эластичные волокна). Эти суммарные данные указывают на распад легкого;
- микробиологическая диагностика – для обнаружения МБТ у пациента берут мокроту и помещают ее в стерильную емкость. Затем работники лаборатории наблюдают характер роста бактерий, их резистентность (устойчивость) к антибиотикам и другим препаратам. Микробиологический анализ может производиться в течение 20-90 дней;
- рентген – благодаря этому основному методу определения МБТ можно наглядно увидеть присутствие микобактерий в легких человека, разницу между пневмонией и туберкулезом, определить этап распространения вируса в легких;
- проба Манту – разновидность туберкулиновой пробы, производимая путем введения под кожу туберкулина. Если диаметр папулы через 2-3 дня после введения вещества составляет более 10 мм, тогда пациент находится в группе риска или заражен туберкулезом;
- накожная проба Пирке – данный анализ проводится путем нанесения обработанным туберкулином скарификатором царапины на кожу пациента в области предплечья. Градуированную пробу Пирке применяют для выявления M. tuberculosis у детей и подростков. По результатам анализа, если через 2-3 суток у пациента наблюдается папула шириной от 4 мм и более, тогда есть вероятность заражения палочкой Коха.
В случае если при помощи вышеуказанных методов обнаружить МБТ не удалось, тогда необходимо провести дополнительные исследования такими способами:
- компьютерная томография – благодаря этому методу исследования можно выявить место нахождения микроба Mycobactérium tuberculósis, изображение поврежденного органа и установить заболевание;
- серологические, иммунологические исследования крови и мокроты:
- ИФА – иммуноферментный анализ крови. При помощи этого теста можно выявить антитела к микобактериям туберкулеза, которые указывают на заражение пациента МБТ;
- РПГА – помогает определить активную внелегочную форму заболевания, установить тип вредоносных микобактерий, а также подтвердить правильность поставленного диагноза;
- квантифероновый тест – высокая точность этого исследования крови (до 99%) ясно укажет на присутствие МБТ. Результат теста можно узнать через несколько часов.
- биопсия – данный анализ производится путем взятия пункции из зараженного органа (легкого, плевры, лимфатических узлов) для ее дальнейшего исследования. Результат анализа точен в 80-90% случаев;
- бронхоскопия – этот прием проводится при наличии симптомов туберкулеза бронхов. Такой метод выявляет изменения в слизистой оболочке крупных бронхов, их сужение и наличие отверстий в бронхах.
Кроме вышеуказанных есть и другие способы исследования палочки Коха, например, анализ мочи (при туберкулезе мочевыводящих путей и почек, костей), люминесцентная микроскопия, выявляющая МБТ при небольшом их количестве и др.
Лечение и профилактика
Современная медицина предоставляет различные методы лечения палочки Коха, направленные на ее уничтожение.
Борьба с возбудителем туберкулеза включает в себя:
- лечение антибиотиками или противотуберкулезная химиотерапия – состоит в назначении врачом-фтизиатром комплекса антибиотиков, основная фаза лечения которыми происходит в условиях стационара (до трех месяцев) и под надзором специалиста. Если пациент не будет соблюдать порядок приема лекарств или они назначены неверно, тогда разовьется лекарственная устойчивость микобактерий туберкулеза в форме млу (множественной лекарственной устойчивости) или шлу (широкой лекарственной устойчивости), когда микобактерии приспособятся к препаратам и лечение станет неэффективным;
- комплексное питание больного – назначенная фтизиатром индивидуальная диета пациента играет важную роль в восстановлении нарушенных функций организма. В режим питания обязательно входят белки, жиры, углеводы;
- санаторно-курортное оздоровление – насыщение кислородом легких пресекает рост и развитие вредоносных ми
tuberkulezkin.ru
Микобактерия туберкулёза (mycobacterium tuberculosis), характеристика, диагностика
Одним из самых опасных и распространённых во всём мире инфекционных заболеваний не только человека, но и животных является туберкулёз. Возбудителем туберкулёза более чем в 90% случаев выступает mycobacterium tuberculosis (микобактерия туберкулёза).
Что такое микобактерия туберкулёза
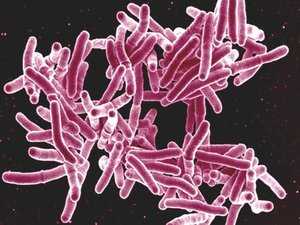 Микобактерии туберкулёза относятся к виду Mycobacterium . Этот вид насчитывает в общей сложности 74 разновидности микобактерий, которые распространены в воде, почве, среди животных и людей. Но причиной возникновения туберкулёза у человека выступают только три вида: mycobacterium tuberculosis , mycobacterium bovis («бычий» тип) и mycobacterium africanum .
Микобактерии туберкулёза относятся к виду Mycobacterium . Этот вид насчитывает в общей сложности 74 разновидности микобактерий, которые распространены в воде, почве, среди животных и людей. Но причиной возникновения туберкулёза у человека выступают только три вида: mycobacterium tuberculosis , mycobacterium bovis («бычий» тип) и mycobacterium africanum .
Микобактерия туберкулёза (МБТ) – это микроорганизм, являющийся первопричиной возникновения туберкулёза. Этот возбудитель опаснейшего инфекционного заболевания, являясь бактерией, имеет некоторое родство с грибом («мико» обозначает «гриб»). Как и грибы, эта бактерия имеет наружную оболочку большой плотности, может сохраняться на протяжении многих лет в организме неподвижной, в условиях полного отсутствия воздуха. Данный вид бактерий не образует капсул и микроспор.
История открытия
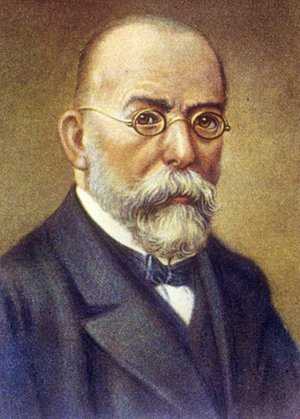 На протяжении долгих столетий человечество страдало и умирало от туберкулёза, называемого ранее чахоткой. Медикам из многих стран мира никак не удавалось обнаружить и выделить коварного возбудителя туберкулёза, даже с появлением микроскопа. И только в 1882 году доктор Генрих Герман Роберт Кох из Германии сумел в результате многочисленных лабораторных опытов, проводимых на протяжении 17 лет, обнаружить продолговатую бактерию и позднее идентифицировать её. Эта бактерия также получила в медицине название по имени своего первооткрывателя: микобактерию туберкулёза называют палочкой Коха. В 1905 году Роберт Кох получил за своё открытие Нобелевскую премию.
На протяжении долгих столетий человечество страдало и умирало от туберкулёза, называемого ранее чахоткой. Медикам из многих стран мира никак не удавалось обнаружить и выделить коварного возбудителя туберкулёза, даже с появлением микроскопа. И только в 1882 году доктор Генрих Герман Роберт Кох из Германии сумел в результате многочисленных лабораторных опытов, проводимых на протяжении 17 лет, обнаружить продолговатую бактерию и позднее идентифицировать её. Эта бактерия также получила в медицине название по имени своего первооткрывателя: микобактерию туберкулёза называют палочкой Коха. В 1905 году Роберт Кох получил за своё открытие Нобелевскую премию.
Именно Роберт Кох предложил алгоритм для идентификации вызывающих туберкулёз бацилл, получивший также его имя (триада Коха) и применяемый до сих пор. Суть алгоритма состоит в следующем:
- Из тканей больного пациента извлекаются бактерии.
- Из них выращивается чистая культура – колонии бактерий.
- Далее, для получения клинической картины болезни, происходит заражение здорового организма (лабораторные мыши).
Строение микобактерии
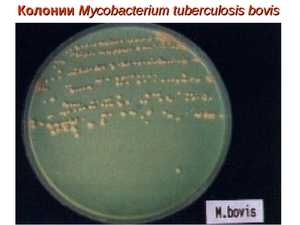 По своей форме микобактерия туберкулёза представляет собой продолговатую прямую или изогнутую палочку со слегка закруглёнными концами, размер бактерии обычно составляет 1 – 10 мкм в длину и 0,2 – 0,6 мкм в ширину.
По своей форме микобактерия туберкулёза представляет собой продолговатую прямую или изогнутую палочку со слегка закруглёнными концами, размер бактерии обычно составляет 1 – 10 мкм в длину и 0,2 – 0,6 мкм в ширину.
Клетка МБТ состоит из:
- микрокапсулы, защищающей микобактерию от внешних воздействий и связанной с клеточной стенкой;
- клеточной стенки, которая обеспечивает клетке стабильность её формы и размера;
- гомогенной цитоплазмы и цитоплазматической мембраны;
- ядерной субстанции (собственно набор хромосом и плазмиды).
Размножение и развитие микобактерий в различных условиях
 Размножение микобактерий происходит путём простого деления на две клетки. Цикл деления клетки составляет от 14 до 24 часов. Реже встречаются случаи размножения МБТ почкованием или ветвлением. На скорость размножения влияют многие факторы окружающей среды.
Размножение микобактерий происходит путём простого деления на две клетки. Цикл деления клетки составляет от 14 до 24 часов. Реже встречаются случаи размножения МБТ почкованием или ветвлением. На скорость размножения влияют многие факторы окружающей среды.
За свою тысячелетнюю историю бактерии приобрели различные механизмы защиты и приспособления к неблагоприятным для них внешним условиям.
Оптимальная для роста МБТ температура – 37 – 38°С. Размножаются они при температурном режиме от 29°С до 42°С. Однако, туберкулёзные палочки в состоянии сохранить свою жизнеспособность в условиях как очень низких, так и довольно высоких температур (н.п., при температуре в 80°С палочка является жизнеспособной ещё на протяжении 5 минут, при кипячении гибнет через 15 минут).
Наиболее комфортно бактерии чувствуют себя в сырых и тёмных условиях, на ярком солнце и при высокой температуре окружающей среды они прекращают интенсивное размножение и гибнут через полтора-два часа. Ультрафиолетовые лучи в состоянии уничтожить микобактерии за 2 – 3 минуты.
На протяжении многих месяцев МТБ в состоянии выжить, находясь вне живого организма. В водной среде они сохраняются около 150 дней, в пыли на улицах – до 10 дней, на книжных страницах до 3 месяцев. В высушенной форме микобактерии могут выживать в периоде до 3-х лет, а в замороженном состоянии их жизнеспособность может достигать и 30 лет.
В неблагоприятных для бактерии условиях, при лечении туберкулёза с помощью химиотерапии или при мощном иммунитете, палочка Коха быстро вырабатывает устойчивость к препаратам, может принять L -форму, способна сохраняться в таком состоянии целые десятилетия и вызывать противотуберкулёзный иммунитет. У пациентов, длительное время принимавших противотуберкулёзные препараты, бактерии могут принимать мелкие фильтрующиеся формы.
Пути передачи возбудителя
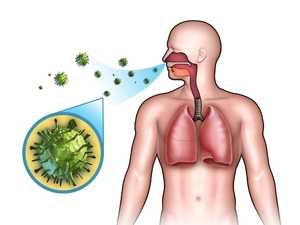 Основной путь передачи mycobacterium tuberculosis – воздушно-капельный. Этим путём передаётся до 95% из всех случаев заболевания туберкулёзом. Заражение происходит при кашле, чихании и даже во время разговора с инфицированным активной формой туберкулёза больным. Достаточно редко (в пределах 3 – 5 % от общего числа заболеваний) встречается передача МТБ через инфицированные продукты питания или от заражённых животных. Наиболее часто подвержен этому заболеванию крупный рогатый скот и свиньи. Гораздо реже им страдают собаки и кошки.
Основной путь передачи mycobacterium tuberculosis – воздушно-капельный. Этим путём передаётся до 95% из всех случаев заболевания туберкулёзом. Заражение происходит при кашле, чихании и даже во время разговора с инфицированным активной формой туберкулёза больным. Достаточно редко (в пределах 3 – 5 % от общего числа заболеваний) встречается передача МТБ через инфицированные продукты питания или от заражённых животных. Наиболее часто подвержен этому заболеванию крупный рогатый скот и свиньи. Гораздо реже им страдают собаки и кошки.
Практически любой орган или ткань человеческого организма, включая костные ткани, может быть подвержен заболеванию туберкулёзом. Более 90% всех случаев заболевания поражает органы дыхания. Наиболее часто из других внелегочных форм происходит поражение микобактериями мочеполовой системы, суставов, печени и почек.
Лабораторная диагностика и методы исследования материала на содержание микобактерий
При подозрении на туберкулёз органов дыхания материалом для лабораторного исследования является мокрота. При этом лучшие результаты даёт анализ мокроты, собранной на протяжении от 12 часов до суток. При локализации заболевания в других органах в качестве материала для анализа могут выступать разнообразные виды жидкостной среды человеческого организма: жидкость из брюшной полости или из полости суставов, спинномозговая жидкость, промывные воды бронхов кровь и гнойные выделения из ран.
При подозрении на туберкулёз внелегочных форм в качестве материала для лабораторного анализа также используют кусочки тканей органов, взятые при биопсии, пункциях и соскобах.
Если речь идёт о возможном заражении половой или мочевыделительной системы, на анализ берут мочу, собранную после ночного сна утром, как правило, это средняя порция мочи. У женщин для обследования на туберкулёз женских половых органов используют менструальную кровь, которую собирают с помощью колпачка Кафки.
В исследовании материала современная медицина применяет следующие методы:
- бактериологические;
- микроскопические;
- аллергологические;
- биологические;
- молекулярно – генетические и серологические методы (применяются достаточно редко).
Микроскопический метод
Этот метод является наиболее распространённым и заключается в исследовании мазков, выделенных из собранного материала (мокроты, мочи, спинномозговой жидкости и др.). Суть заключается в окрашивании материала по методу Циля-Нильсена или флуорохромом (как правило, аурамин-родомином или другим), и в дальнейшей обработке спиртом и промывании водой. После чего материал исследуется под люминесцентным микроскопом. Mycobacterium tuberculosis , обработанные флуорохромами, излучают золотистый цвет на тёмно-зелёном фоне. Обработанные по методу Циля — Нильсена туберкулёзные палочки имеют рубиново-красный цвет.
Для обнаружения L -форм используется в большинстве случаев фазово-контрастная микроскопия.
Необходимо просмотреть не менее 100 полей зрения для вынесения положительного ответа при обнаружении mycobacterium tuberculosis , при этом следует указать число бактерий в каждом поле. Однако следует отметить, что наличие отрицательного результата при микроскопии не даёт гарантии полностью исключить диагноз туберкулёза.
Микроскопический метод анализа имеет определённые недостатки, к которым в первую очередь относится низкая чувствительность: mycobacterium tuberculosis обнаруживается только при присутствии не менее 50 – 100 тысяч микробов на 1 мл исследуемого материала. Этот метод не позволяет отличить mycobacterium tuberculosis от других видов mycobacterium , он также не в состоянии определить чувствительность микобактерий к определённым химиотерапевтическим препаратам.
Бактериологический метод
Этот метод представляет собой посев штаммов бактерий на специальные питательные среды и в состоянии определить наличие туберкулёзных палочек при концентрации 200 – 300 микробов на 1 мл. Посев помещается в термостат и на протяжении трёх месяцев при температуре 37 °С еженедельно наблюдается рост микобактерий.
Главный недостаток этого метода состоит в том, что получение конечных результатов требует определённых затрат времени (от 3 до 12 недель). На искусственных средах рост микобактерий наступает через 3 – 6 недель. У пациентов, проходящих курс химиотерапии, выделенные штаммы вырастают на ещё более поздних сроках (от 50 до 80 дней). На сегодня современной медициной испытаны и ускоренные методы выращивания культур mycobacterium tuberculosis по методу Прайса (на препаратах – мазках) и по методу посева на кровяной среде.
С помощью бактериологического метода можно определить не только вирулентность культуры, но и её чувствительность к различным медицинским препаратам.
Биологический метод
Этот метод относится, пожалуй, к самым рациональным методам исследования. Он позволяет определять микобактерии туберкулёза при малых количествах их содержания в материале (до 10 бактерий на 1 мл).
При этом методе материал вводиться морским свинкам подкожно или в брюшную полость. Если в материале присутствуют вирулентные mycobacterium tuberculosis , то обычно через 10 – 12 дней на месте инъекции образуется уплотнение, которое переходит в незаживающую язву. На протяжении 2 – 4 месяцев развивается генерализованный туберкулёз и свинки погибают.
Ускоренный биологический метод заключается во введении материала в региональный лимфоузел морской свинки. Увеличенный узел вырезается на 8 – 10 день и исследуется на присутствие микобактерий туберкулёза в препаратах-отпечатках.
В связи, с распространением в последние годы изменённых и устойчивых микобактерий чувствительность этого метода заметно снизилась. На сегодняшний день метод применяется в крупных специализированных лабораториях и требует строгого соблюдения режима проведения.
Аллергологический метод
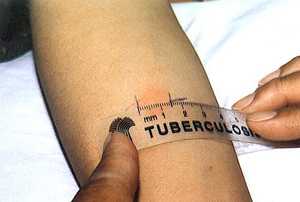 К этому методу относятся широко применяемые кожные туберкулиновые пробы. Проба Манту предусматривает введение туберкулина в предплечье, даёт положительные, отрицательные и резко положительные реакции. У детей и взрослых вводится различная концентрация вещества.
К этому методу относятся широко применяемые кожные туберкулиновые пробы. Проба Манту предусматривает введение туберкулина в предплечье, даёт положительные, отрицательные и резко положительные реакции. У детей и взрослых вводится различная концентрация вещества.
При отрицательной реакции на месте введения препарата через приблизительно 72 часа не наблюдается никаких изменений (подкожных следов). Но выставить отсутствие диагноза «туберкулёз» на основании только результата пробы нельзя. У людей с ослабленным иммунитетом, равно как и у пожилых людей, может наблюдаться отрицательная проба при активном процессе заболевания, когда болезнь истощает все защитные силы организма. Резко положительная проба (пятно более 1,5 – 2 см) обозначает наличие в организме активного процесса.
При помощи пробы Манту определяется круг лиц для проведения ревакцинации. Положительная проба Манту не является обязательным признаком наличия заболевания.
Профилактика
 Основной профилактикой распространения микобактерий и предотвращение заболевания туберкулёзом является вакцина БЦЖ (Бацилла Кальметта-Герена). Вакцину изготовляют из штамма ослабленной живой mycobacterium bovis (бычий вид туберкулёзной палочки). При отсутствии противопоказаний вакцинацию проводят новорождённым в роддоме на 5 – 7 день жизни. Ревакцинация проводится в возрасте 7, 12, 17 и 22 лет при отрицательном результате пробы Манту и при отсутствии противопоказаний.
Основной профилактикой распространения микобактерий и предотвращение заболевания туберкулёзом является вакцина БЦЖ (Бацилла Кальметта-Герена). Вакцину изготовляют из штамма ослабленной живой mycobacterium bovis (бычий вид туберкулёзной палочки). При отсутствии противопоказаний вакцинацию проводят новорождённым в роддоме на 5 – 7 день жизни. Ревакцинация проводится в возрасте 7, 12, 17 и 22 лет при отрицательном результате пробы Манту и при отсутствии противопоказаний.
Взрослым с целью выявления туберкулёза на ранних стадиях не реже 1 раза в год необходимо проходить флюорографию лёгких в поликлинике. При резких изменениях реакции Манту за год или в случаях контакта с инфицированным больным фтизиатр может предложить проведение курса профилактической химиотерапии.
lor.guru
Палочка Коха — возбудитель туберкулеза. Фото
Палочка Коха — возбудитель туберкулеза. ФотоПалочка Коха — возбудитель туберкулеза, одного из самых распространенных в мире заболеваний человека и животных. Болезнь чаще поражает легкие. Значительно реже – другие органы и системы. Возбудитель туберкулеза (туберкулезная палочка, палочка Коха) чаще передается от больного человека воздушно-капельным путем: во время кашля, чихания, разговора. Реже – от больных животных.
Микобактерии туберкулеза попадают в организм человека еще в детстве и в последующем эта встреча всегда заканчивается нанесением ущерба его целостности.
В РФ туберкулезной палочкой инфицировано более 70% населения в возрасте старше 17-и лет. При попадании в организм туберкулезных палочек болезнь развивается не всегда.
Микобактерии туберкулеза скрываются в органах ретикулоэндотелиальной системы (системе макрофагов) и в будущем, при снижении иммунитета, могут стать виновниками заболевания.
На развитие заболевания оказывает влияние количество микобактерий туберкулеза и их поражающее воздействие (вирулентность). Немаловажное значение имеет наследственная предрасположенность.
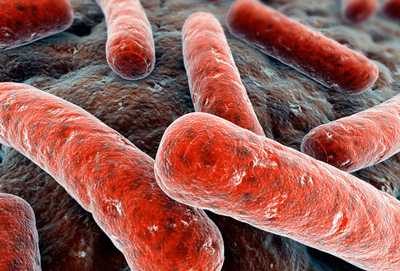
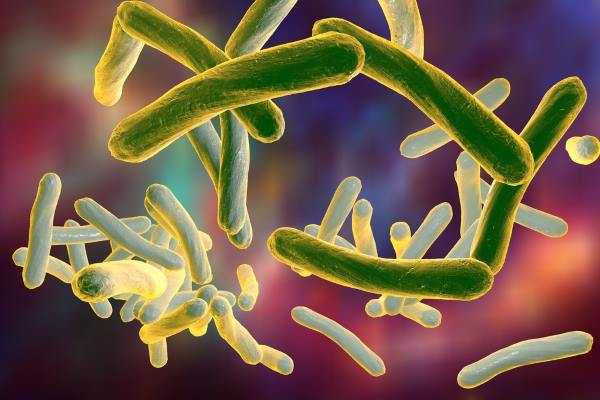
Рис. 1. На фото палочки Коха — возбудители туберкулеза (электронная визуализация).
Характеристика возбудителя
Возбудитель туберкулеза открыт в 1882 г. Робертом Кохом, за что ученый в 1905 году был удостоен Нобелевской премии, а туберкулезная палочка получила название палочка Коха.
Туберкулезная палочка принадлежит к типу актинобактерий, роду микобактерий. Сюда же относятся возбудители проказы, склеромы и более 100 других атипичных видов микобактерий. Опасными для человека являются три типа микобактерий: человечий, бычий (M. Bovis) и промежуточный.
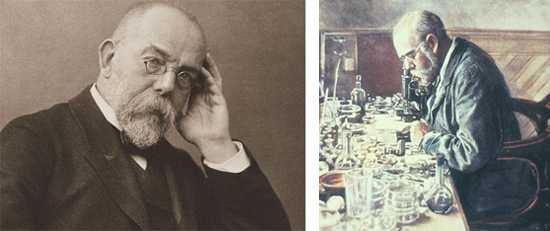
Рис. 2. Генрих Герман Роберт Кох — немецкий микробиолог. Им открыта бацилла сибирской язвы, холерный вибрион и туберкулёзная палочка (палочка Коха).
Пути заражения микобактериями туберкулеза
- До 95% возбудители туберкулеза передаются воздушно-капельным путем от больного воздушно-капельным путем: во время кашля, чихания, разговора.
- 4 – 5% — через пищу.
- Заражение от животных человека составляет 3 – 5% всех случаев заболевания.
- Остальные пути передачи очень редки.
В 5% случаев заболевание передается от больного животного. Чаще болеет крупный рогатый скот. Несколько реже болезнь поражает кошек и собак. Туберкулез, вызванный бычьим типом микобактерий, отличается упорным течением и тяжело поддается лечению.
В 5% случаев инфекция передается с инфицированными продуктами (мясо, молоко, творог и др.).
Более 90% случаев заболеваний протекает с поражением органов дыхания. Из внелегочных форм туберкулеза чаще отмечается поражение мочеполовой системы.
Туберкулез поражает почти все органы и ткани организма
Размножение микобактерий
Размножаются микобактерии путем деления и почкования. Цикл деления составляет 24 часа. На процесс размножения бактерий воздействует множество факторов внешней среды. Со своей стороны бактерии приобрели за тысячелетия своего существования хорошие защитные механизмы и приспособления.
Устойчивость микобактерий
Туберкулезная палочка имеет мощную трехслойную стенку, способную разрушать клеточные токсины и оболочку макрофагов, которые первыми встают на борьбу с этим инфекционным агентом.
Описано более 100 ферментативных реакций, возникающих в организме возбудителя, что говорит о сложном характере метаболизма данного вида бактерий. Именно это обеспечивает изменчивость и устойчивость бактерии, так необходимую для ее выживания во внешней среде и живом организме.
- При кипячении бактерия погибает только через 15 минут.
- Палочка Коха устойчива к низким температурам, ее практически, невозможно выморозить.
- Около 3-х лет возбудитель туберкулеза сохраняет жизнеспособность в высушенном состоянии.
- До 15-и лет туберкулезная палочка живет в навозе, до 1 года – в сточных водах.
- До 19-и суток палочка Коха живет в молоке больного животного, до 300 суток — в масле, до 1 года — в замороженном мясе.
- При условиях, неблагоприятных для микроба, под воздействием сильного иммунитета или при химиотерапии палочка Коха превращается в L-форму и в таком виде сохраняется десятилетия.
Палочки Коха быстро вырабатывают устойчивость к химиопрепаратам, которые применяются для лечения туберкулеза.
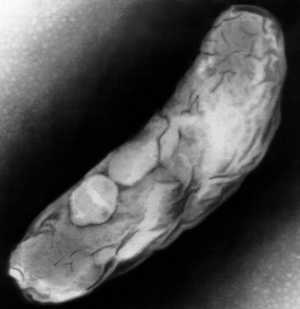
Рис. 3. На фото палочки Коха (электронограмма, негативное контрастирование).
Характер метаболизма возбудителя туберкулеза
- Описано более 100 ферментативных реакций, возникающих в организме возбудителя, что говорит о сложном характере метаболизма данного вида бактерий. Именно это обеспечивает изменчивость и устойчивость бактерии, так необходимую для ее выживания во внешней среде и живом организме.
- Туберкулезная палочка имеет мощную трехслойную стенку, способную разрушать клеточные токсины и оболочку макрофагов, которые первыми встают на борьбу с этим инфекционным агентом.
- Под воздействием сильного иммунитета или при химиотерапии возбудитель туберкулеза превращается в L-форму и в таком виде сохраняется десятилетия.
Рис. 4. На фото палочка Коха. Вид в электронном микроскопе.
к содержанию ↑Роль иммунитета при туберкулезе
Очевидно, что причиной заболевания являются микобактерии туберкулеза. Однако, патогенез заболевания настолько сложен, что невозможно сразу однозначно ответить на вопрос первопричины этого сложного инфекционного процесса.
У взрослых в 90% случаев причиной заболевания становиться эндогенная реинфекция (из старых очагов первичного туберкулеза) и в 10% случаев причиной является получение большой массы возбудителей от больного человек или животного.
Туберкулезу противостоит естественная резистентность организма (устойчивость к инфекционным агентам). Резистентность организма – это целый ряд иммунологических неспецифических реакций распознавания и подавления размножения паразитов, микробов, вирусов, клеток и др.
Иммунитет стимулируется путем введения вакцины. Противотуберкулезная вакцина в РФ применяется детям при рождении и в 7 лет. Вероятность заболевания не привитого ребенка или привитого некачественно возрастает многократно.
Способствует снижению иммунитета такие факторы, как недоедание (белковое голодание), сопутствующие заболевания (хр. алкоголизм, сахарный диабет, заболевания желудочно-кишечного тракта), психические травмы, длительное лечение глюкокортикоидами, преклонный возраст и т. д.
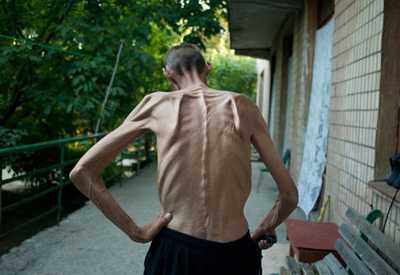
Рис. 5. Больной на последней стадии заболевания.
к содержанию ↑Анализы на туберкулез
Обнаружение микобактерий туберкулеза является обязательным компонентом при постановке диагноза.
Какой материал подлежит анализу на туберкулез
При подозрении на туберкулез органов дыхания для анализа берется мокрота и материал, собранный при бронхологическом исследовании.
Анализ мокроты на туберкулез проводится при обращении больного к врачу с жалобами, подозрительными на туберкулез. Собирается не менее 3-х порций мокроты.
Материалом для микробиологического исследования являются промывные воды желудка у детей с туберкулезом легких и бронхов, так как дети младшего возраста мокроту не откашливают, а проглатывают.
При локализации процесса в любом другом органе материалом для проведения анализа на туберкулез могут быть самые разнообразные жидкие среды организма: спинномозговая жидкость, жидкость из плевральной полости, полости сустава, жидкость из брюшной полости, кровь и гнойные отделения из ран и свищей.
Материалом для проведения анализа на туберкулез могут быть кусочки ткани пораженного органа, полученных при биопсии и в ходе оперативного вмешательства, при пункциях лимфоузлов и соскобах, пунктат костного мозга.
При подозрении на туберкулез мочевыделительной и половой систем для микробиологического исследования берется моча, собранная утром (после ночного сна). Наилучший вариант – это собранная средняя порция утренней мочи. Для сбора анализа используется стерильная посуда. Перед сбором мочи проводится тщательный туалет наружных половых органов.
При подозрении на туберкулез женских половых органов для проведения микробиологического исследования берется менструальная кровь, собранная при помощи колпачка Кафки.
Виды бактериологического исследования
Бактериоскопическое исследование
Анализ на туберкулез методом прямой бактериоскопии является наиболее простым и быстрым способом обнаружения туберкулезных палочек в исследуемом материале. Выявить наличие палочку Коха можно в течение 1-го часа. При использовании этого метода обнаружение микобактерий возможно только при условии их содержания не менее 10 тыс. микробных тел в 1 мл материала. Поэтому отрицательный результат еще не служит основанием для исключения диагноза туберкулеза. К тому же на результативность анализа влияет качество диагностического материала.
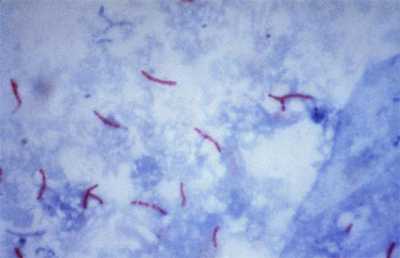
Рис. 6. На фото палочки Коха. Окраска по Грамму. Простая бактериоскопия.
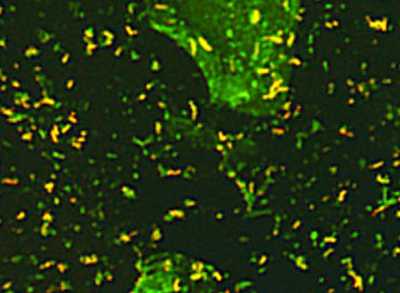
Рис. 7. На фото палочки Коха. Люминесцентная микроскопия.
Культуральный метод
Анализ на туберкулез методом посева биологического материала (культуральный метод) более чувствителен, чем микроскопия мазка. МБТ выявляются, если в исследуемом материале их несколько сотен. Время получения ответа от 3-х недель до 3-х месяцев. До этого срока химиотерапия назначается «вслепую».

Рис. 8. На фото виден рост колоний микобактерий на яичной среде Лёвенштейна-Йенсена.
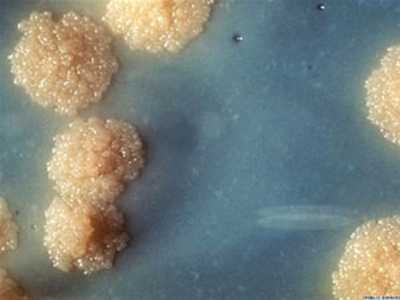
Рис. 9. На фото колонии возбудителей туберкулеза.
Метод ПЦР (полимеразной цепной реакции)
Диагностика туберкулеза с применением методики ПЦР является самым перспективным в современных условиях. Высокая чувствительность теста позволяет выявлять ДНК МБТ в различном биологическом материале, что особо важно при диагностике внелегочных форм заболевания. Микобактерии туберкулеза выявляются, если в исследуемом материале их несколько десятков. Данный метод диагностики не заменяет культуральный метод.
Автоматизированная система культивирования микобактерий
Применение автоматизированных систем культивирования микобактерий MGIT-BACTEC-960 и MB/Bact значительно сокращает время выявления роста микобактерий, которое составляет в среднем 11 — 19 дней.
Чувствительность методов диагностики туберкулеза:
- ПЦР — 75 %,
- BACTEC — 55,8%,
- культуральный метод — 48,9%,
- микроскопия — 34%.
Среднее время обнаружения МБТ разными методами диагностики туберкулеза:
- методом посева — 24 дня,
- ВАСТЕС — до 14 дней,
- ПЦР — 1 день.
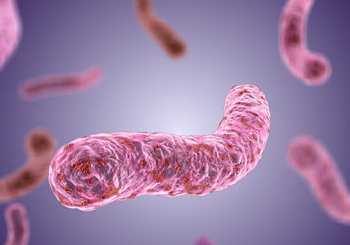
Рис. 10. На фото палочка Коха (туберкулезная палочка). Компьютерная визуализация.
Палочка Коха опасна и для людей и для животных. Выявить возбудитель туберкулеза на ранних этапах развития заболевания — значит успешно излечить больного. А успешное излечение поможет снизить число инфицированных и предупредить появление новых случаев заболевания.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Туберкулез»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Туберкулез» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Микобактерии туберкулеза и туберкулез — Микробиология
Микобактерии туберкулеза
Возбудителями туберкулеза у человека являются М. tuberculosis (более 90% всех случаев туберкулезной инфекции, М. bovis (5%) и М. africanum (около 3%, главным образом среди населения стран тропической Африки). М. tuberculosis открыт Р. Кохом в 1882 г.Морфология и физиология
Микобактерии туберкулеза — грамположительные прямые или слегка изогнутые палочки. В состав микобактерии входят липиды (10-40%), миколовая, фтионовая, туберкулостеариновая и другие жирные кислоты. Структурный скелет клеточной стенки микобактерии представляет собой два ковалентно связанных полимера — миколат арабиногалактазана и пептидогликан, к которому присоединены белки, полисахариды, липиды. Такой сложный химический комплекс с высоким содержанием липидов придает клеткам микобактерии туберкулеза ряд характерных свойств: устойчивость к кислотам, щелочам и спирту, а также гидрофобность. Для окраски туберкулезных палочек применяют метод Циля-Нильсена. В культурах встречаются зернистые формы, ветвящиеся, зерна Муха — шаровидные кислотоподатливые, легко окрашивающиеся по Граму. Возможен переход в фильтрующиеся и L-формы. Неподвижны, спор и капсул не образуют. Для культивирования туберкулезных микобактерии в лабораторных условиях используют специальные питательные среды, содержащие яйца, глицерин, картофель, аспарагин, витамины, соли. Чаще всего применяют яичную среду Левенштейна-Йенсена и синтетическую среду Сотона. Размножаются микобактерии туберкулеза медленно. В оптимальных условиях время генерации составляет около 15 ч, тогда как бактерии многих других родов делятся через каждые 20-30 мин. Рост туберкулезных микобактерии можно обнаружить через 2-3 недели и позднее- до 2-3 мес, особенно в первых генерациях. На плотных средах образуются морщинистые, сухие колонии с неровными краями; в жидких средах на поверхности образуется нежная пленка, которая утолщается и падает на дно, среда при этом остается прозрачной. Для получения более гомогенного роста микобактерии к питательным средам добавляют твин — 80 (поверхностно-активное вещество).Антигены
Антигены микобактерии содержат протеины, полисахариды, липиды, фосфатиды. Антитела к ним определяются в РСК, РНГА, преципитации в геле. Имеются общие и специфические антигены у М. tuberculosis, M. bovis и других микобактерии, включая сапрофитические виды.Патогенность туберкулезных микобактерии связана с прямым или иммунологически опосредованным повреждающим действием липидов (воском Д, мураминдипептидом, фтионовыми кислотами), а также туберкулином. Их действие выражается в развитии специфических гранулем и поражении тканей. Для вирулентных штаммов характерно наличие так называемого кордфактора — гликолипида, состоящего из трегалозы и димиколата. Он разрушает митохондрии клеток инфицированного организма, тем самым нарушая функцию дыхания. Микобактерии не образуют экзотоксин.Патогенез
В зоне проникновения и размножения микобактерии возникает специфический воспалительный очаг — инфекционная гранулема (первичный эффект). Затем развивается специфический воспалительный процесс в региональных лимфатических узлах и наблюдается сенсибилизация организма. Таким образом, формируется так называемый первичный туберкулезный комплекс. В подавляющем большинстве случаев первичный очаг имеет доброкачественное течение. Он рассасывается, пораженный участок кальцинируется и рубцуется. Однако этот процесс не завершается полным освобождением организма от возбудителя. В первичном очаге и лимфатических узлах туберкулезные бактерии могут сохраняться многие годы, иногда в течение всей жизни. Такие люди, оставаясь инфицированными, приобретают иммунитет к туберкулезу. При неблагоприятных заболеваниях, особенно на фоне плохих социальных факторов (недостаточное и неполноценное питание, неудовлетворительные жилищные условия, сопутствующие заболевания) может наступить активация возбудителя и генерализация процесса. Наиболее часто встречается туберкулез легких. Генерализация инфекции приводит к развитию внелегочных форм туберкулеза: кожи, костей и суставов, почек и других органов. Локализация процесса в определенной степени зависит от путей проникновения микобактерии в организм человека и вида возбудителя. Патогенетически важным является действие на организм инфицированного человека туберкулина. Впервые это вещество получил Р. Кох в 1890 г., а изученный им препарат был назван «старый туберкулин». Очищенный от примесей туберкулин (PPD — очищенный протеиновый дериват) является белком. Внутрикожное введение туберкулина вызывает у инфицированных микобактериями людей местную воспалительную реакцию в виде инфильтрата и покраснения (реакция Манту). Неинфицированные люди никакой реакции на введение туберкулина не дают. Эту пробу применяют для выявления инфицированных, сенсибилизированных людей.Иммунитет
При туберкулезе иммунитет формируется на фоне первичного инфицирования организма микобактериями, которые длительное время сохраняются в нем. Такая форма иммунитета называется нестерильным и выражается в устойчивости организма к суперинфекции. Кроме того, длительная персистенция микобактерии в организме связана с L-трансформацией возбудителя туберкулеза, а также с широким применением живой авирулентной вакцины BCG для вакцинации населения. При туберкулезе обнаруживаются антитела, относящиеся к разным классам иммуноглобулинов. Антитела можно выявить с помощью различных серологических реакций (РСК, РПГА и др.). Их значение в формировании противотуберкулезного иммунитета до сих пор остается неясным. Полагают, что антитела к микобактериям туберкулеза являются только «свидетелями» иммунитета, не оказывают ингибирующего действия на возбудителя и не отражают его напряженности. Большое значение имеет клеточный иммунитет. Показатели его изменений, если судить о них по реакции бласттрансформации лимфоцитов, цитотоксическому действию лимфоцитов на клетки-«мишени», содержащие антигены микобактерии, выраженности реакции торможения миграции макрофагов адекватны течению болезни. Т-лимфоциты после контакта с антигенами микобактерии продуцируют иммуноцитокины, усиливающие фагоцитарную активность макрофагов. При подавлении функции Т-лимфоцитов туберкулезный процесс протекает в более тяжелой форме. Фагоцитоз при туберкулезе носит незавершенный характер, поскольку микобактерии могут размножаться в макрофагах и частично их разрушают. Сохранение живых микобактерии в тканях обеспечивает повышенную сопротивляемость к суперинфекции, а также «иммунологическую память». Важное значение в формировании иммунитета при туберкулезе имеет аллергия, которая развивается по типу ГЗТ. Защитная роль ГЗТ проявляется в ограничении размножения микобактерии, фиксации их в очагах инфекции, образовании инфекционных гранулем при участии Т-лимфоцитов, макрофагов и других клеток.Экология и эпидемиология
В естественных условиях М. tuberculosis обитают в организме своих хозяев — людей и некоторых животных (крупный рогатый скот, свиньи). М. africanum вызывает туберкулез у людей в странах тропической Африки. Таким образом, источником инфекции являются больные люди и животные. При активно протекающем туберкулезе с наличием воспалительно-деструктивных изменений они выделяют микобактерии в окружающую среду. Более 80% населения инфицируется туберкулезными микобактериями в раннем возрасте. Наиболее распространен воздушно-капельный путь заражения, при котором возбудитель проникает в организм через верхние дыхательные пути, иногда через слизистые оболочки пищеварительного тракта или через поврежденную кожу. Попадая в окружающую среду, микобактерии туберкулеза длительное время сохраняют свою жизнеспособность. Так, в высохшей мокроте они выживают в течение нескольких недель, на предметах, окружающих больного (белье, книги) — более 3 мес, в воде — более года, в почве — до 6 мес, длительно сохраняются в молочных продуктах. К действию дезинфицирующих веществ микобактерии туберкулеза более устойчивы, чем другие бактерии, требуются более высокие концентрации и более длительное время воздействия для их уничтожения. При кипячении погибают мгновенно, чувствительны к воздействию прямого солнечного света.Туберкулез
Туберкулез — первично-хроническая инфекционная болезнь человека и животных, которую вызывают патогенные микобактерии. В зависимости от локализации поражения выделяют туберкулез легких, кожи, лимфатических узлов, мозговых оболочек, костей и суставов, мочеполовой системы и брюшной полости. Для современного периода характерно увеличение заболеваемости, тяжелое течение, повышение смертности и появление значительного количества штаммов, резистентных ко многим противотуберкулезным препаратам.В Украине туберкулез у человека чаще всего вызывают Mycobacterium tuberculosis ИМ. bovis. Очень редко это заболевание вызывает avium. В странах Африки, Америки и других континентов подобные туберкулеза заболевания вызывают М africanum, М. asiaticum, М. kansasii, М. fortuitum, М. ulcerans и др.. Эти болезни называют микобактериозах. Еще один представитель из рода микобактерий — М leprae — является возбудителем проказы. Всего насчитывают более 40 видов микобактерий, 24 из них являются патогенными и потенциально патогенными.Лабораторная диагностика туберкулеза и микобакгериозив включает проведение микроскопических, бактериологических, биологических, серологических исследований и постановки аллергических проб. Основным методом является выделение чистой культуры возбудителя, его идентификации и определения чувствительности к противомикробным препаратам.Взятие материала для исследования
Патологическим материалом служат мокроты, слизи с задней стенки глотки, плевральный экссудат, гной, спинномозговая жидкость, промывные воды бронхов и желудка, моча, испражнения, пунктаты, реже кровь и др.. Больной собирает мокроту в баночку или карманную плевательницу. Лучшие результаты получают при исследовании мокроты, собранной в течение 12 — 24 час. Другие материалы собирают в стерильные банки или пробирки. На них наклеивают этикетку с фамилией и инициалами больного, группу диспансерного учета, цель исследования и направляют в лабораторию. Собранный клинический материал считается потенциально патогенным.Бактериоскопический метод
Непосредственно из мокроты или осадка, получаемого после центрифугирования гомогенизированный материала изготовляют мазки. Мокрота переносят в чашку Петри, расположенную на темном фоне. С помощью пинцета выбирают слизисто-гнойные жмуточкы, переносят их на середину предметного стекла, накрывают вторым предметным стеклом и растирают материал между стеклами. Так же готовят мазки из навоза и пунктатов. Спинномозговую жидкость отстаивают в течение 18-20 ч в холодильнике и образованную нежную сеточку фибрина осторожно расправляют на предметном стекле. Мочу центрифугируют и мазки изготавливают из осадка. Именно эти мазки обесцвечивают не только кислотой, а спиртом для дифференциации туберкулезных бактерий от М. smegmatis, которая может находиться в моче здоровых людей.Высушенные мазки фиксируют сухим жаром, окрашивают по методу Циля-Нильсена или аурамин-родамином или иным флуорохромом. В препаратах, окрашенных по Цилю-Нильсену, возбудитель туберкулеза имеет вид тонких сплошных палочек рубиново-красного цвета, расположенные поодиночке или группами преимущественно вне клеток.Аурамин-родамином мазки окрашивают в течение 15 мин с подогревом, затем промывают водой, на ЗО с погружают в солянокислый спирт и снова тщательно промывают водой. Если при микроскопии фон мазка имеет сильнл флюоресценцию, нужно несколько погасить 0,25% водным раствором метиленового синего, промыть водой, высушить и исследовать под люминесцентным микроскопом. Туберкулезные палочки светятся золотистым светом на темно-зеленом фоне. Как флуорохромами используют также аурамин, акридинового оранжевого и др.. Для выявления L-форм микобактерий применяют преимущественно фазово-контрастную микроскопию.Положительный ответ дают при обнаружении туберкулезных палочек в мазке после просмотра не менее 100 полей зрения, обязательно указывая количество бактерий в каждом поле зрения. Отрицательный результат микроскопии не дает права исключить диагноз.Существенным недостатком бактериоскопического метода является невысокая чувствительность: микобактерии можно обнаружить в мазке только при наличии 50-100 тыс. микробных тел в 1 мл патологического материала. Кроме того, этим методом невозможно отличить возбудителя туберкулеза от других микобактерий и определить его чувствительность к химиопрепаратам. Для повышения частоты нахождения микобактерий туберкулеза в исследуемом материале (особенно в мокроте) применяют методы обогащения — гомогенизации и флотации.Метод гомогенизации
Суточную порцию мокроты вносят во флакон, добавляют равный объем 1% раствора NaOH, плотно закрывают резиновой пробкой и встряхивают в шюттель-аппарате 10-15 мин до полного разжижения. Гомогенизированную жидкость центрифугируют, декантат сливают в раствор хлорамина, осадок нейтрализуют 2-3 каплями 10% раствора соляной или 30% уксусной кислоты. Из осадка готовят мазки, окрашивают по Цилю-Нильсену и микроскопируют.Метод флотации
Порцию мокроты (10-15 мл) гомогенизируют, как выше описано. Колбочку или флакон с разреженным материалом ставят на водяную баню при 55 ° С на 30 мин, затем добавляют 0,5-1 мл ксилола (бензола, бензина, толуола), встряхивают 10 мин и отстаивают полчаса. Ксилол вместе с адсорбированными микобактериями всплывает на поверхность и образует вершкоподибний слой. Доливают дистиллированную воду, чтоб этот слой поднялся в горлышко колбочки или флакона. Стерильной пастеровской пипеткой часть ксилолов слоя переносят на предметное стекло, нагревают на стеклянной пластинке, лежащей на водяной бане при температуре 60 ° С. Высушенный мазок покрывают новой порцией с вершкоподибного материала, снова высушивают и так повторяют до тех пор, пока весь флотационный слой перенесут на мазок. Препарат промывают эфиром, высушивают, фиксируют сухим жаром, окрашивают по Цилю-Нильсену и микроскопируют. Методы гомогенизации и флотации на 10% повышают нахождения микобактерий туберкулеза в исследуемом материале. При этом их удается выявить, если в I мл мокроты находится более тысячи микробных тел.Промывные воды бронхов и желудка можно исследовать за.допомогою гомогенизации или флотации.Бактериологический метод диагностики
Бактериологический метод диагностики значительно эффективнее, чем бактериоскопический. Он позволяет выявить в 1 мл исследуемого материала 20-100 и более микобактерий. Его используют не только для постановки диагноза болезни, но и для контроля эффективности химиотерапии, определения вирулентности и устойчивости микобактерий к антибиотикам и других противотуберкулезных препаратов, выявления измененных вариантов, особенно L-форм.Почти все исследуемые материалы от больных туберкулезом (кроме крови, спинномозговой жидкости) содержат сопутствующую микрофлору. Поэтому выделить чистую культуру микобактерий без предварительной их обработки невозможно. Д ля уничтожения посторонних микроорганизмов мокрота, гной, промывные воды и другие материалы обрабатывают 20 мин при комнатной температуре двойным объемом 6% раствора серной кислоты или 10% раствором тринатрийфосфата при 37 ° С в течение 18-20 час. Затем обработанный материал центрифугируют, жидкую часть сливают, а осадок нейтрализуют, добавляя 1-2 капли 3% раствора NaOH, или трехкратно отмывают от кислоты изотоническим раствором хлорида натрия.После нейтрализации материал засевают в 3-6 пробирок с плотной средой Левенштейна-Иенсена (картофельный крахмал с глицерином, солями, яичной взвесью и малахитовый зеленый) и Финна-2, которое имеет такой же состав, как и предыдущее, но в нем аспарагин заменен глютаминат натрия. Эти среды рекомендованы ВОЗ как стандартные во всех странах мира для первичного выращивания микобактерий туберкулеза и определения их устойчивости к химиопрепаратам. Д ля других нужд можно использовать глицериновый бульон, среда Петраньяни, Павловского, Сотона.Спинномозговую жидкость, экссудат, кровь, пунктат вносят пипеткой на питательную среду без предварительной их обработки. Все ватные пробки срезают на уровне краев пробирки, проталкивают внутрь на 1-1,5 см и заливают растопленным парафином для предупреждения высыхания среды.Засеяны пробирки инкубируют в термостате при 37 ° С в течение 3-4 недель. Те пробирки со средами, на какие материалы сеяли петлей и втирали в поверхность агара, помещают вертикально. Если посевы делали пастеровской пипеткой, пробирки помещают в термостат в наклонном положении на 2-3 суток, затем вертикально. Посевы просматривают каждые 5-7 дней. Все пробирки с ранним ростом посторонней микрофлоры изымают. В случаях раннего роста характерных колоний (до 5-го дня) делают вывод о наличии швидкоростущих микобактерий, т.е. отрицательный ответ по туберкулезу.Рост туберкулезных бактерий чаще всего появляется через 3 недели, но бывают случаи и через 2-3 месяца. На плотных средах вырастают грубые, шероховатые, сухие, беспигментные колонии, имеющие сморщенную поверхность, утолщенный центр и тонкие, неровные края. По внешнему виду они напоминают дольки цветной капусты или бородавки.Это типичные R-формы колоний, свойственные патогенным штаммам. S-форма колоний желтого или оранжевого цвета, как правило, характерна для других видов микобактерий. Но под влиянием антибактериальных препаратов М tuberculosis также может образовывать мягкие, влажные, пигментированные S-формы колоний. Необходимо отмечать скорость и обилие роста.Значительно реже исследуемый материал сеют на глицериновый бульон, жидкие среды с плазмой крови, бычьей сывороткой или синтетическое среда Сотона. На них микобактерии туберкулеза растут несколько быстрее, имеют вид нежной пленки, которая со временем утолщается, грубеет, становится хрупкой и выпадает в осадок. С жидких сред делают высев в пробирки с плотным средой, что увеличивает число положительных результатов, но исследования длится дольше.Чтобы повысить частоту высева возбудителя туберкулеза, исследуемый материал обрабатывают детергентами, которые обладают бактерицидным действием на другую микрофлору (лауросепт, лаурисульфат натрия, родолан, теапол, цетавлон т.д.). При этом улучшается гомогенизация материала, исключается центрифугирования, скорее вырастают колонии.Ускоренные методы культивирования
Чтобы значительно быстрее получить рост микобактерий туберкулеза, предложены методы микрокультур Прайса и школьников. Метод Прайса состоит в том, что мокрота, гной, осадок мочи, промывные воды и другой материал наносят толстым слоем на несколько узких предметных стекол (обычные стекла разрезают пополам по длине). Высушенные мазки берут стерильным пинцетом и погружают на 15-20 мин в пробирки с 2% раствором серной кислоты, а затем трижды промывают стерильным раствором хлорида натрия для удаления кислоты. После этого препарат помещают в пробирки или флаконы с жидкой средой Сотона или цитратной кровью. Мазок должен полностью покрываться питательной средой. Для подавления посторонней микрофлоры, которая может иногда оставаться после обработки мазков кислотой, в среду добавляют 10 ЕД / мл пенициллина. Посевы выращивают в термостате при 37-38 ° С. Через 3-4 суток стекла с мазками извлекают, фиксируют сухим жаром, окрашивают по Цилю-Нильсену или родамином и микроскопируют. Вирулентные микрокультуры в препаратах образуют жгуты или Ськосы «, которые формируются под влиянием корд-фактора. Максимальный рост микрокультур отмечается на 7-10 день.Глубинное культивирование микобактерий в гемолизированные крови методом Школьников получает ют путем посева материала, обработанного, как обычно, серной кислотой и промытого 0,85% раствором хлорида натрия. Через 6-8 дней выращивания культуру центрифугируют, из осадка делают мазки, окрашивают по методу Циля-Нильсена или флуорохромом и микроскопируют. В препаратах обнаруживают типичные микрокультуры с характерным расположением в виде кос и жгутов.Чтобы выявить L-формы микобактерий туберкулеза, посев материала после соответствующей обработки кислотой проводят в специальное полужидкую среду, разлитое в пробирки в виде столбика. Выращивают при 3 7 ° С в течение 1 -2 мес. Рост L-форм напоминает облако с о же мелкими включениями, что подобные манной крупы. Изготовленные мазки исследуют под фазово-контрастным микроскопом, с помощью которого лучше обнаруживают различные по морфологии Г-формы. их можно обнаружить и путем последовательных пассажей на гвинейских свинках или с помощью иммунофлуоресцентного метода с использованием сывороток, содержащих меченые антитела против антигенов L-форм.Для идентификации выделенных культур возбудителей туберкулеза и дифференциации от других видов микобактерий используют много признаков. Основными из них являются вирулентность, скорость роста, форма колоний, образование пигмента, каталазы, уреазы, никотинамидазы, нитратредукгазы.Важнейший признак М tuberculosis — ниациновий тест — способность синтезировать значительное количество никотиновой кислоты (ниацина). Каталазная активность относительно слабая и теряется при 68 ° С. Д ля быстрой дифференциации возбудителей туберкулеза человека рекомендуют посев на среду Левенштейна-Иенсена с 500 мкг / мл и 1000 мкг / мл салицилового натрия. Микобактерии туберкулеза при таких условиях на этой среде не растут.Вопрос о вирулентность микобактерий решается на основе биологических проб и обнаружении корд-фактора. Последний определяют методом микрокультур Прайса, а также на основе крепкого связывания таких красителей, как нейтральный красный или нильский голубой. При нанесении на мазок раствора NaOH туберкулезные палочки сохраняют цвет красителя, в то время как невирулентных микобактерии изменяют соответствующую окраску.Для надежной идентификации видов микобактерий в современных условиях разработаны прогрессивные, быстрые и очень точные методы определения в таких исследуемых материалах, как мокрота, плевральная жидкость, ликвор, гной, сыворотка крови, содержимое желудка, ткани и т.д.. Эти объекты, обеззаражены нагревом, хранятся неограниченное время и в любой момент могут быть исследованы. Среди них наибольшего внимания заслуживает молекулярно-генетический метод полимеразной цепной реакции. Он основан на выявлении в биологическом материале ДНК микобактерий. Даже если в материале находится всего 5-10 микробных клеток, с помощью олигонуклеотидов-праймеров запускают синтез специфических фрагментов ДНК в циклотермостати, которые затем можно идентифицировать методом гельэлектрофореза. Результаты исследований получают через 3-4 часа.Специфические антигены в тех же материалах можно быстро обнаружить и с помощью иммуноферментного анализа, если иметь соответствующие антитела, адсорбированные на твердой фазе в полистироловых планшетах.Определение устойчивости микобактерий к химиопрепаратам
Лекарственную устойчивость возбудителей туберкулеза определяют способом серийных разведений перед началом лечения, через 3 месяца и в дальнейшем при продолжении выделения туберкулезных палочек через каждые 6 месяцев. Это делают путем выращивания культур на средах с различной концентрацией туберкулостатиками.Есть два способа определения резистентности микобактерий: прямой и косвенный. При прямом способе непосредственно сеют соответственно обработанный материал на среды с различными концентрациями антибиотиков или других химиопрепаратов. Он эффективен, но им можно пользоваться только тогда, когда в материале обнаруживают не менее 5 микобактерий в каждом поле зрения. При косвенном способе на среду с противотуберкулезными препаратами сеют предварительно выделенные культуры микобактерий. В обоих случаях обязателен контроль — посев на такое же среду без туберкулостатиками.В современных условиях наиболее распространены такие методы определения лекарственной устойчивости микобактерий:1) культивирования на плотной среде Левенпггейна-Иенсена;2) микрокультивування на стеклах за Прайсом;3) глубинные посевы в полусинтетические среды.В пробирки, содержащие различную концентрацию препаратов, и в одну контрольную (без туберкулостатиками) засевают взвесь выделенной культуры (500 млн микробных тел в 1 мл). Культуру считают чувствительной, если в пробирке с препаратом выросло менее 20 колоний при обильном росте в контроле. Если выросло более 20 колоний, культуру считают устойчивой. Резистентность данного штамма выражают той максимальной концентрацией антибактериальными препарата, при которой еще происходит рост, близкий к росту в контроле.Биологический метод
Биологический метод диагностики туберкулеза — заражение гвинейских свинок — является чувствительным. Инфицирующая доза возбудителя для этих животных составляет всего несколько бактериальных клеток. Исследуемый материал обрабатывают 2% раствором серной кислоты в течение 20 мин, включая центрифугирования. Затем осадок трижды отмывают 0,85% раствором хлорида натрия и эмульгируют его в 1-2 мл изотонического раствора. Эмульгированных осадок вводят подкожно в паховой области двум гвинейским свинкам массой 250-300 г с отрицательной пробой Манту. При малом количестве материала его вводят в брюшную полость или паранхиму яичка. Такой способ заражения повышает чувствительность биопробы, особенно в тех случаях, когда в материале содержатся маловирулентных палочки туберкулеза, устойчивые к изониазиду и других химиопрепаратов.Через 2-3 недели зараженных животных взвешивают, определяют размеры увеличенных лимфатических узлов и ставят пробу Манту, которую повторяют через 6 недель. Местные патологические изменения, уменьшение массы тела дают основание для вскрытия гвинейских свинок и исследование их внутренних органов. При отрицательных результатах животных умерщвляют через 3-4 мес, гистологически исследуют паренхиматозные органы и делают посевы на элективные среды.Гвинейских свинок используют и для обнаружения L-форм микобактерий туберкулеза. В таких случаях нужно сделать несколько последовательных заражений, поскольку L-формы имеют меньшую вирулентность и вызывают у животных доброкачественное течение туберкулеза, при реверсии L-форм может перейти в генерализованный процесс.В последнее время все шире используют биопробу на белых мышах, заражая их интрацеребральном. Постановка биологических проб на лабораторных животных — это своеобразный «золотой стандарт» при диагностике туберкулеза.Серологическая диагностика
Для выявления противотуберкулезных антител первоначально были предложены реакции агглютинации, преципитации и связывания комплемента. Теперь их используют редко. Зато стали широко практиковать реакцию непрямой гемагглютинации. Как антиген в ней используются сенсибилизированные эритроциты барана или человека О-группы. их нагружают экстрактом из туберкулезных бактерий или очищенным туберкулином. К 1 мл осадка эритроцитов добавляют 20 мл экстракта микобактерий, выдерживают при 37 ° С в течение 2-х часов и отмывают центрифугированием для удаления избытка антигена. Перед постановкой РНГА сыворотку больного истощают эритроцитарной массой для устранения неспецифического реагирования. Затем сыворотку разводят от 1:2 до 1:272. Диагностическим титром считают разведение 1:8. При туберкулезе РНГА бывает положительной в 70-90% случаев.Хорошие результаты дает также иммуноферментный анализ, иммуноблоттинг и реакция агрегат-гемагглютинации для определения циркулирующих иммунных комплексов. Еще точнее есть радиоиммунный метод, но из-за высокой стоимости диагностикумов и отсутствие радиометрической аппаратуры он редко используется в лечебных учреждениях.Для совершенствования серологической диагностики туберкулеза важно наладить выпуск моноклональных антител к различным антигенам микобактерий. С их помощью можно было бы выявлять специфические эпитопы бактерий, а также соответствующие им антитела. Выявление таких антител будет иметь важное диагностическое значение.Аллергический метод
Туберкулиновая внутрикожная проба Манту является специфическим диагностическим тестом. Его используют для определения инфицированности населения туберкулезом, массового обследования на туберкулез детей и подростков, отбора лиц, которым необходимо проводить ревакцинацию, проверять ее эффективность, а также с целью диагностики туберкулеза и определение активности процесса Для постановки пробы используют туберкулин. В 1890 г. Роберт Кох предложил первый препарат, так называемый старый туберкулин Коха (Alttuberkulin Koch илиATK). Его изготавливают из смеси культур микобактерий человеческого и бычьего типов, выращенных в глицериновом бульоне в течение 5-6 недель. Культуру стерилизуют текучим паром ЗО мин, выпаривают при 70 ° С до 1 10 первоначального объема, фильтруют через бактериальный фильтр и разливают в ампулы. Туберкулин Коха содержит ряд балластных веществ и трудно поддается стандартизации. Начиная с 1934 p., Для постановки аллергических проб Зейберт предложил высокоочищенный препарат туберкулина, который назвали PPD-S (Purified protein derivative — Seibert). Через 5 лет М.А. Линников изготовила очищенный туберкулин под названием ППД-Л. Его дозируют в туберкулиновых единицах (ТО). 1 ТО содержит 0,00006 мг сухого препарата. Выпускают ППД-Л в двух формах: сухой очищенный туберкулин по 50000 ТО в ампулах и ППД-Л в стандартном разведении в ампулах по 3 мл. В 0,1 мл раствора содержится одна доза (2 ТЕ).Препарат вводят внутрикожно однограммовых туберкулиновым шприцем в объеме 0,1 мл в средней трети предплечья. Перед инъекцией кожу протирают 70% спиртом. Тонкую иглу срезом вверх вводится в поверхностный слой кожи под углом 15 ° к ее поверхности.Результаты аллергической пробы оценивают через 72 ч по следующей схеме: отрицательная проба — полное отсутствие папулы; сомнительна — папула размером 2-4 мм или только гиперемия любого размера; положительная — папула диаметром 5 мм и более гиперергическая — у детей и подростков папула диаметром 17 мм и более, у взрослых — 21 мм и более.Профилактика и лечение
Для специфической профилактики используют живую вакцину БЦЖ — BCG (Bacille Calmette-Guerin). Штамм BCG был селекционирован А. Кальметтом и Ш.Гереном путем длительного пассирования туберкулезных бактерий бычьего типа (M.bovis) на картофельно-глицериновой среде с добавлением желчи. Ими было сделано 230 пересевов в течение 13 лет и выделен мутант со сниженной вирулентностью. В нашей стране вакцинируются против туберкулеза все новорожденные на 5-7-й день жизни. Ревакцинацию проводят лицам с отрицательной туберкулиновой пробой с интервалом в 5-7 лет до 30-летнего возраста. Тем самым создается инфекционный иммунитет с гиперчувствительностью замедленного типа. Для лечения туберкулеза применяют антибиотики и химиотера-певтические препараты, к которым чувствительны возбудители. Это препараты I ряда: дегидрострептомицин, ПАСК и ГИНК (гидразиды изоникотиновой кислоты — изониазид, тубазид, фтивазид) и II ряда: этионамид, циклосерин, канамицин и др. В связи с распространением в настоящее время лекарственно-резистентных штаммов туберкулезных микобактерий Международный союз борьбы с туберкулезом предложил новую классификацию противотуберкулезных препаратов: I ряда — наиболее эффективные (изониазид и рифампицин), II ряда — препараты средней эффективности (этамбутол, стрептомицин, этионамид, пиразинамид, канамицин, циклосерин), III ряда — малые противотуберкулезные препараты (ПАСК и тибон). В комплексе лечебных мероприятий используется десенсибилизирующая терапия и стимуляция естественных защитных механизмов организма.vse-zabolevaniya.ru
