Биологический материал — желчь (дуоденальное содержимое)
Желчь — сложная коллоидная система, секреторный продукт печени, который содержит желчные пигменты, желчные кислоты и их соли, холестерин, белок и другие компоненты. В течение суток в двенадцатиперстную кишку поступает от 0,5 до I л желчи. Желчь синтезируется в печени с постоянной скоростью, но попадает в двенадцатиперстную кишку не равномерно, а в зависимости от потребности. Между приемами пищи желчь накапливается и концентрируется в желчном пузыре. Получение желчи с помощью тонкого дуоденального зонда ввели в клиническую практику Мельцер и Лойон. Они наблюдали выделение пузырной желчи после введения в двенадцатиперстную кишку 33% раствора сульфата магния. Этот прием получил название способа Мельцера и Лойона. Лойон отметил диагностическое значение отсутствия выделения пузырной желчи и ввел обозначение порций желчи «А», «В» и «С» (трехфазное дуоденальное зондирование).
Фракционное доуденальное зондирование
Исследование содержимого двенадцатиперстной кишки имеет большое значение для диагностики заболеваний печени, желчевыводящей системы, поджелудочной железы и двенадцатиперстной кишки.
Для получения дуоденального содержимого используют тонкий зонд с оливой длиной не менее 1,5 м. Лучше использовать двухканальный зонд. Последний состоит из двух зондов, соединенных так, что когда олива одного из них находится в двенадцатиперстной кишке, отверстия второго открываются в антральный отдел желудка. Это позволяет, отсасывая желудочный сок, получать дуоденальное содержимое без примеси последнего.
Метки на зонде расположены через каждые 10 см. Для данного исследования важно обратить внимание на метки, расположенные на уровнях: 0,45—0,5 м (расстояние до кардиальной части желудка), 0,65—0,7 м (вход в привратник), 0,9 м (расстояние до двенадцатиперстной кишки) от оливы.
Зонд вводят больному утром, натощак, в сидячем положении до метки 0,45—0,5 м. Затем укладывают больного на кушетку без подушки, на правый бок. На область проекции печени кладут теплую грелку и подкладывают валик так, чтобы нижняя часть туловища была приподнята. В таком положении больной медленно проглатывает зонд до метки 0,65—0,7 м. В течение 40—60 мин зонд втягивается в двенадцатиперстную кишку, благодаря перистальтическим движениям желудка, и продвигается по ней до метки 0,8—0,9 м. Свободный конец зонда опускают в одну из пробирок. Пробирки помещают в штативе, который установлен ниже изголовья больного. Первая порция яселчи вытекает самостоятельно и ее собирают в соответствующую пробирку. Дальнейшее зондирование можно проводить двумя методами: классическим трехфазным и многомоментным (фракционным).
Для получения пузырной желчи вводят вещество, вызывающее сокращение желчного пузыря. Для интрадуоденального введения чаще всего используют 30—33% раствор магния сульфата, сорбит, ксилит, для парентерального — питуитрин, холецистокинин.
Дуоденальное зондирование: подготовка, техника проведения
Сбор желчи дуоденального содержимого проводят в пронумерованные пробирки каждые 5 минут.
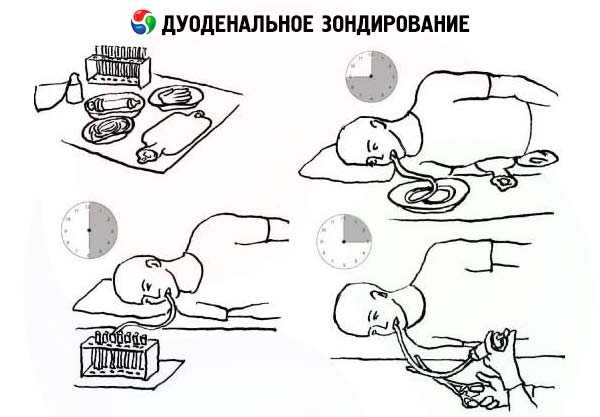
Выделяют 5 фаз фракционного дуоденального зондирования.
- 1 — холедохус-фаза — начинается после того, как олива зонда расположится в 12-перстной кишке (угол нисходящей и нижней горизонтальной части). В этот период сфинктер Одди находится в расслабленном состоянии и из общего желчного протока (d. choledochus) выделяется порция прозрачной светло-желтой желчи в результате раздражения 12-перстной кишки оливой зонда.
Учитываются время, в течение которого выделяется желчь, и ее объем.
1 фаза отражает базальную секрецию желчи (вне пищеварения) и частично функциональное состояние сфинктера Одди.
В норме выделяется 15-20 мл желчи в течение 10-15мин (по некоторым данным — в течение 20-40 минут).
После окончания выделения желчи в 12-перстную кишку через дуоденальный зонд медленно, в течение 5-7 минут вводят теплый подогретый до 37°С 33% раствор магния сульфата — 30 мл или 5% — 50 мл.
В ответ на введение раздражителя сфинктер Одди рефлекторно закрывается и находится закрытым в течение всей второй фазы зондирования.
- 2 фаза — закрытого сфинктера Одди (фаза латентного периода желчевыделения) — отражает время от введения холецистокинетического раствора до появления окрашенного желчью секрета. В это время желчь не выделяется. Эта фаза характеризует холестатическое давление в билиарном тракте, готовность желчного пузыря к опорожнению и его тонус.
В норме фаза закрытого сфинктера Одди продолжается 3-6 минут.
Если желчь появилась раньше 3 минуты, это указывает на гипотонию сфинктера Одди. Увеличение времени закрытого сфинктера Одди больше 6 минут свидетельствует о повышении его тонуса или о механическом препятствии оттоку желчи. Для решения вопроса о характере изменений можно ввести через зонд 10 мл теплого (подогретого до 37°С) 1% раствора новокаина. Появление после этого светло-желтой желчи свидетельствует о спазме сфинктера Одди (новокаин снимает спазм). Если после введения новокаина желчь не выделяется в течение 15 минут, больному можно дать под язык 1/2 таблетки нитроглицерина и при отсутствии эффекта повторно ввести через зонд в 12-перстную кишку холекинетическое средство (20 мл растительного масла или 50 мл 40% раствора глюкозы, ксилита). Если желчь не появляется и после этого, следует проверить положение зонда в 12-перстной кишке рентгенологически, и если зонд расположен правильно, можно предполагать стенозирование в области d. choledochus.
- 3 фаза — А-желчи (фаза пузырного протока) — начинается с раскрытия сфинктера Одди и появления светлой желчи А до начала выделения темной концентрированной желчи желчного пузыря.
В норме этот период продолжается 3-6 минут, в течение которого выделяется 3-5 мл светлой желчи из пузырного и общего желчного протоков.
Данная фаза отражает состояние этих протоков. Увеличение времени 3 фазы более 7 минут указывает на повышение тонуса сфинктера Люткенса (он расположен в месте перехода шейки желчного пузыря в пузырный проток) или гипотонию желчного пузыря.
О гипотонии желчного пузыря можно говорить только после сопоставления данных III и IV этапов.
Желчь 1, 2 и 3 фаз составляет классическую порцию А обычного (нефракционного) дуоденального зондирования.
- 4 фаза — желчного пузыря (пузырной желчи, фаза В-желчи) — характеризует расслабление сфинктера Люткенса и опорожнение желчного пузыря.
4 фаза начинается с момента открытия сфинктера Люткенса и появления темно-оливковой концентрированной желчи и заканчивается в момент прекращения выделения этой желчи.
Выделение пузырной желчи вначале идет весьма интенсивно (4 мл в 1 минуту), затем постепенно снижается.
В норме время опорожнения желчного пузыря составляет 20-30 минут, в течение этого времени выделяется в среднем 30-60 мл темно-оливковой пузырной желчи (при хроматическом зондировании желчь окрашена в сине-зеленый цвет).
Прерывистое выделение пузырной желчи указывает на диссинергизм сфинктеров Люткенса и Одди. Удлинение времени выделения пузырной желчи (больше 30 минут) и увеличение количества более 60-85 мл свидетельствует о гипотонии желчного пузыря. Если длительность 4 фазы менее 20 минут и выделяется менее 30 мл желчи, это говорит о гипертонической дискинезии желчного пузыря.
- 5 фаза — фаза печеночной желчи-С — наступает после окончания выделения В-желчи. Начинается 5 фаза с момента выделения золотистой желчи (печеночной). Эта фаза характеризует внешнесекреторную функцию печени. Первые 15 минут печеночная желчь выделяется интенсивно (1 мл и более в 1 минуту), далее выделение ее приобретает монотонный характер (0.5-1 мл в 1 минуту). Значительное выделение печеночной желчи в 5 фазе, особенно в первые 5-10 минут (>7.5 мл/5 мин) свидетельствует об активности сфинктера Мирицци, который расположен в дистальной части печеночного протока и препятствует ретроградному движению желчи при сокращении желчного пузыря.
Желчь — С целесообразно собирать в течение 1 ч и более, изучая динамику ее секреции, и попытаться получить остаточную пузырную желчь без повторного введения раздражителя желчного пузыря.
Повторное сокращение желчного пузыря в норме происходит через 2-3 ч после введения раздражителя. К сожалению, на практике дуоденальное зондирование заканчивают через 10-15 минут после появления печеночной желчи.
- Многие предлагают выделять 6 фазу — фазу остаточной пузырной желчи. Как указывалось выше, через 2-3 ч после введения раздражителя происходит повторное сокращение желчного пузыря.
В норме длительность 6 фазы составляет 5-12 мин, за это время выделяется 10-15 мл темно-оливковой пузырной желчи.
Некоторые исследователи предлагают не ждать 2-3 ч, а вскоре после получения печеночной желчи (через 15-20 минут) ввести раздражитель, чтобы быть уверенным в полном опорожнении желчного пузыря. Получение дополнительных количеств пузырной (остаточной) желчи в этот промежуток времени свидетельствует о неполном опорожнении желчного пузыря при его первом сокращении и, следовательно, о его гипотонии.
ilive.com.ua
Дуоденальное зондирование
Цель: лечебная, диагностическая.
Показания: по назначению врача, заболевания желчного пузыря, желчных путей, 12-перстной кишки.
Противопоказания:
1.Острый холецистит.
2.Обострение язвенной болезни желудка и 12-перстной кишки.
3.Сужение пищевода.
4.Опухоль желудка.
5.Острая сердечно-сосудистая недостаточность.
6. Кровотечения изо рта.
7. Отказ пациента
Подготовить:
1. Стерильный дуоденальный зонд.
2. Зажим.
3. Стерильный шприц 20 мл.
4. Стерильный лоток.
5.Штатив с 10 -15 стерильными лабораторными пробирками.
6.Полотенце, салфетки.
7. Мягкий валик или подушку.
8. Грелку с водой (температура воды 650С)
9. Стимуляторы: 50 мл 33% -ного
раствора сульфата магния; 50 мл 40% -ного раствора глюкозы или сорбита, ксилита; 20 мл подогретого до 40 0С растительного масла.
10. Направление в лабораторию.
11. Стерильные перчатки, маску.
12. Физиологический раствор для смачивания зонда.
13. Низкую скамейку для штатива с пробирками.
14.Лоток для использованного материала.
15. Емкость с дезинфицирующим раствором.
16. Кипяченую воду для полоскания.
Подготовка пациента:
1.Установить доверительные отношения, объяснить ход процедуры, получить согласие на процедуру.
2. Проинформировать пациента, что исследование проводится утром, натощак;
3.Дать пациенту накануне исследования легкий ужин, исключить продукты, вызывающие метеоризм. На ночь поставить грелку на область правого подреберья и дать выпить стакан очень сладкого чая.
4. Уточнить у пациента рост и вес.
Техника выполнения:
1. Провести гигиеническую обработку рук с дополнительной обработкой кожным антисептиком, надеть маску, стерильные перчатки.
2. Усадить пациента на стул и попросить наклонить голову слегка вперед, положить на грудь и шею пациента полотенце или салфетку. В руки пациенту дать лоток для сбора вытекающей слюны и салфетку.
3. Достать из пакета стерильный зонд и положить в стерильный лоток; сделать отметки на зонде через каждые 10 см (9 отметок).
4.Взять зонд в правую руку на расстоянии 10-15 см от оливы, левой рукой поддерживать свободный конец зонда. Слепой конец зонда с оливой опустить в емкость с физиологическим раствором для смачивания.
5.Предложить пациенту открыть рот, положить слепой конец зонда с оливой на корень языка и ввести в глотку. Попросить пациента дышать через нос и делать глотательные движения.
6.Продвигать зонд при каждом глотательном движении в желудок до 5 метки. Проверить попадание зонда в желудок – подсоединить шприц к свободному концу и извлечь желудочное содержимое. В шприце должен быть слегка мутный кислый желудочный сок (синий лакмус – краснеет). Наложить на свободный конец зажим.
7.Попросить пациента походить медленно по кабинету в течение 15-20 минут (для ускорения прохождения оливы через привратник), и постепенно ввести зонд до 7-ой метки.
8.Уложить пациента на кушетку без подушки на правый бок, под таз подложить валик или подушку, под правое подреберье – грелку.
9. Предложить пациенту медленно заглатывать зонд до 9-ой метки.
10.Снять зажим, опустить свободный конец зонда в одну из пробирок, стоящих на штативе на низкой скамейке рядом с кушеткой. В пробирку поступает светло-желтая жидкость щелочной реакции – это порция А или дуоденальная желчь.
Собрать всю порцию А (до 40 мл), перекладывая зонд поочередно из пробирки в пробирку.
11. После прекращения вытекания порции А, уложить пациента на спину и ввести стимулятор через зонд, используя шприц как воронку. Наложить зажим на свободный конец зонда на 10-15 минут.
12.Уложить пациента на правый бок также, как и для сбора порции А, снять зажим, опустить свободный конец зонда в пробирки поочередно и собрать вытекающую густую, темно-оливкового цвета желчь из желчного пузыря – это порция В или пузырная желчь. Может выделиться до 60 мл желчи.
13.Переложить зонд в следующие пробирки, когда начнет выделяться прозрачная, золотисто-желтая желчь.
Это порция С или печеночная желчь. Может выделиться до 20 мл порции С.
14.Извлечь зонд, дать пациенту прополоскать рот водой, обтереть кожу вокруг рта салфеткой. Уточнить самочувствие пациента. При удовлетворительном самочувствии отпустить пациента.
Последующий уход:
1.Промыть зонд дезинфицирующим раствором и замочить в емкости с дезинфицирующим раствором не менее чем на 60 минут.
2.Подвергнуь дезинфекции весь использованный инструментарий, перчатки.
3.Вымыть и высушить руки.
4.Отправить в лабораторию все пробирки, сопроводить их направлением.
5.Пациент в течение 30-40 минут после процедуры не должен употреблять резко контрастную пищу, не заниматься сухоедением.
6. При неприятных ощущениях в области желудка обеспечить пациенту покой.
Возможные осложнения:
1.Введение зонда в дыхательные пути. 2.Желудочное кровотечение. 3.Вегетативные реакции (слабость, головокружение, падение артериального давления, сердцебиение).
Примечания:
1.После получения порции С через зонд можно ввести лекарственные средства.
2. Слюну, выделяющуюся во время процедуры, необходимо сплевывать в лоток или салфетку.
— спросить пациента о его самочувствии
успокоить пациента, если он испытывает страх перед манипуляцией
-рассказать, что данная манипуляция будет проводиться в течение 2-2,5 часов
-пояснить, что это будет способствовать хорошему отделению желчи во время манипуляции
-объяснить, что такое положение облегчит введение зонда в
12-перстную кишку
— сказать пациенту, что сейчас вы введёте ему зонд в 12-перстную кишку и предупредить о возможных неприятных ощущениях
-попросить пациента спокойно сидеть
— спросить пациента о самочувствии
-объяснить, что это будет способствовать разжижению и хорошему отхождению желчи
-рассказать пациенту, что данная порция собрана из 12-перстной кишки
-рассказать пациенту, что данная порция желчи собрана из желчного пузыря
-рассказать пациенту, что данная порция желчи собрана из печени
-предупредить, что сейчас вы извлечёте зонд и о возможных неприятных ощущениях
studfiles.net
72. Дуоденальное зондирование. Трактовка результатов исследования. (вариант 2.Учебник).
Исследование содержимого двенадцатиперстной кишки проводят с целью изучения состава желчи для выявления поражения желчных путей и желчного пузыря, а также для суждения о работе поджелудочной железы.
Методика дуоденального зондирования.Дуоденальное содержимое получают с помощью зонда, который представляет собой трубку диаметром 3—5 мм из эластичной резины. К концу зонда прикреплена овальная металлическая или пластмассовая олива с отверстиями, сообщающимися с просветом зонда. Длина зонда около 1,5 м. На расстоянии 45 см от оливы имеется метка (расстояние до желудка), а также метки на расстоянии 70 и 80 см.
Исследование производят натощак. Больной сидит, слегка приоткрыв рот; зонд вводят так, чтобы олива оказалась у корня языеа, и предлагают сделать глотательное движение, лишь слегка помогая самостоятельному движению зонда. При позывах на рвоту больному рекомендуют глубоко дышать через нос. Редко приходится прибегать к анестезии глотки и входа в пищевод. Когда зонд, судя по меткам, должен быть в желудке, его положение проверяют, аспирируя шприцем, вдетым в наружный конец зонда: в зонд должно поступать желудочное содержимое — слегка мутноватая жидкость кислой реакции. Жидкость может быть и желтая при забрасывании в желудок содержимого двенадцатиперстной кишки, но реакция остается кислой. Когда нахождение зонда в желудке установлено, больного кладут на правым бок, чтобы1 олива собственной тяжестью направилась к привратнику, и подкладышают мягкий валик под таз. После этого больной продолжает медленно заглатывать зонд до метки 70 см и дышать через рот; затем ожидают прохождения оливы в двенадцатиперстную кишку, что происходит через 1—11/2ч>аиногда и позже. Наружный конец зонда опускают в пробирку, штатив с пробирками ставят на низкую скамеечку у изголовья. Иногда зонд быстрее проходит через привратник, если больной медленно ходит по комнате в течение 15—20 мин, постепенно заглатывая его до метки 70 см, и только после этого ложится на правыш бок. Если олива прошла в двенадцатиперстную кишку, в пробирку начинает поступать желтая жидкость щелочной реакции. Нужно иметь в виду, что при закупорке общего желчного протока (резкая желтуха!) содержимое кишки бесцветно и реакция его щелочная. Для проверки положения оливы (если сок не поступает) можно вдуть шприцем воздух в зонд. Если он находится в желудке, больной ощущает введение воздуха и слышно клокотание; в двенадцатиперстной кишке воздух не вызывает ни подобного ощущения, ни звуков. Наиболее точно местоположение оливы определяется с помощью рентгеноскопии. Олива должна находиться между нисходящей и нижней горизонтальной частями двенадцатиперстной кишки. Если зонд задерживается перед привратником, больному дают выпить теплый раствор 2—3 г натрия гидрокарбоната в 10 мл воды.
Первая фаза исследования. Поступающее через зонд нормальное дуоденальное содержимое имеет золотисто-желтый цвет, слегка вязкую консистенцию; оно прозрачно и опалесци- рует, однако в случае примешивания к нему желудочного сока становится мутным от выпадения желчных кислот и холестерина. Эта порция, обозначаемая буквой А, и представляет собой смесь желчи, панкреатического и кишечного сока в неизвестных соотношениях и поэтому особой диагностической ценности не имеет. Порцию А собирают в течение 10—20 мин. Затем через зонд вводят стимулятор сокращения желчного пузыря: наиболее часто — теплый раствор сульфата магния (25—50 мл 25—33% раствора) или 40% раствор сорбита, а также подкожно гормон холецистокинин.
Вторая фаза исследования. Вслед за введением в двенадцатиперстную кишку раздражителя выделение желчи прекращается вследствие спазма сфинктера печеночно-поджелудочной ампулы (Одди). Эта фаза исследования в норме продолжается 4—6 мин после приема магния сульфата и около 10 мин после приема оливкового масла; она удлиняется при повышении тонуса сфинктера Одди и укорачивается при его гипотонии.
Третья фаза исследования. Начинается выделение золотисто-желтого содержимого желчного протока и шейки желчного пузыря (порция А).
Четвертая фаза исследования. Происходит опорожнение желчного пузыря, сопровождающееся выделением более густой темно-желтого цвета, коричневого или оливкового, а при застое желчи в желчном пузыре или воспалении — зеленоватого цвета желчи. Это так называемая порция В — пузырная желчь, выделение которой связано с положительным рефлексом Мельтцера— Лайона: сочетанным сокращением желчного пузыря с расслаблением мускулатуры сфинктеров — пузырного и Одди. Пузырная желчь представляет собой как бы концентрат печеночной желчи. Стенка желчного пузыря обладает избирательной всасывающей способностью. В результате содержание желчных кислот и их солей увеличивается в 5—8 раз, билирубина и холестерина — в 10 раз по сравнению с печеночной желчью. В соответствии с емкостью желчного пузыря количество порции В составляет 30—60 мл за 20—30 мин. Пузырный рефлекс после введения магния сульфата может иногда отсутствовать у здоровых людей, но обычно в таких случаях возникает при повторном исследовании или при дополнительном введении питуитрина, атропина подкожно. Появление рефлекса после введения новокаина или атропина говорит о спазме сфинктера и исключает предположения об органическом препятствии. Стойкое отсутствие пузырного рефлекса наблюдается при желчнокаменной болезни, сморщивании желчного пузыря, закупорке пузырного протока камнем или воспалительным набуханием его слизистой оболочки, при нарушении сократительной функции желчного пузыря и др. Выделение очень густой темного цвета желчи или большого ее количества говорит о застое желчи при дискинезии желчных путей. Увеличение только интенсивности окраски наблюдается при гемолизе (избыточное образование билирубина).
Пятая фаза исследования. После выделения порции В из зонда вытекает золотисто-желто- го цвета желчь — порция С, которую считают печеночной, хотя в ней имеется некоторое количество примеси сока двенадцатиперстной кишки. На протяжении всего исследования порции за каждые 5 мин собирают в отдельности. Такое фракционное дуоденальное зондирование дает возможность определить, помимо характера содержимого, емкость отдельных отрезков желчной системы и тонус ее сфинктеров.Все три порции желчи исследуют микроскопическим, химическим, а иногда и бактериологическим методами.
Микроскопическое исследование дуоденального содержимого.Необходимо производить сразу после выделения каждой из порций. Лейкоциты разрушаются в желчи в течение 5 —10 мин, другие клетки — несколько медленнее. При невозможности немедленного исследования рекомендуется прибавлять к желчи 10% раствор формалина (с подогреванием) или сулему, но они деформируют клетки и убивают лямблии. Пипеткой с баллоном из желчи отсасывают хлопья слизи и помещают их на предметное стекло. Остальную жидкость центрифугируют, и осадок, как и хлопья, изучают в нативных препаратах.
До недавнего времени придавали большое диагностическое значение нахождению в желчи лейкоцитов,при обнаружении их скоплений в порции В ставили диагноз холецистита, в порции С — холангита. Если лейкоциты были имбибированы (пропитаны) желчью, т. е. прокрашены билирубином, это расценивалось как подтверждение их происхождения из желчного пузыря. В настоящее время многие исследователи считают находимые в желчи скопления круглых клеток измененными и округлившимися ядрами кишечного эпителия. Восприятие клетками билирубина зависит, по-видимому, не от места их происхождения, а от большего или меньшего слоя защищающей их слизи. Поэтому диагностическое значение наличию лейкоцитов в желчи можно придавать только после их идентификации (окраска пероксидазой).
Большое диагностическое значение может иметь наличие эпителия,если он достаточно сохранился, чтобы по его характеру определить место его происхождения: мелкопризматический эпителий желчных ходов; удлиненные цилиндрические клетки с продолговатыми ядрами из желчных протоков; крупные клетки с большим круглым ядром и вакуолизированной цитоплазмой со слизистой оболочки желчного пузыря; крупный эпителий с круглым ядром, выпячивающим нижнюю треть клетки, и утолщенной кутикулой из двенадцатиперстной кишки. Наиболее удобно распознавать клетки в нативном препарате методом фазово- контрастной микроскопии.
Большое диагностическое значение может иметь обнаружение в желчи клеток опухолей, что редко удается при микроскопии нативных препаратов. Более надежно гистологическое исследование уплотненного осадка дуоденального содержимого.
Известное значение придают нахождению кристаллов холестеринаи буроватых глыбок билирубината кальция.В небольшом количестве они могут встретиться и у здоровых людей, однако наличие большого их количества заставляет предположить холелитиаз.
Важное значение имеет обнаружение в желчи паразитов:чаще всего встречаетсяLamblia intestinalis, иногда яйца печеночной, кошачьей или китайской двуустки, яйца кривоголовки двенадцатиперстной, атакже личинки кишечной угрицыStrongyloidesstercolaris.
Химический анализ дуоденального содержимого.Из химических компонентов в желчи определяют содержание билирубина,холестерина, желчных кислот, белка. В отношении билирубина важно не столько его абсолютное количество, сколько соотношение между содержанием его в порциях С и В, по которому судят о концентрационной способности желчного пузыря. В норме в порции В содержится 3,4—5,8 ммоль/л (200—400 мг%) билирубина, в порции С — 0,17—0,34 ммоль/л (10—20 мг%). Уменьшение концентрации его в желчном пузыре может зависеть и от разведения желчи воспалительным экссудатом. Концентрацию билирубина определяют с помощью иктерус-индекса: желчь разводят до совпадения ее цвета с цветом стандартного раствора двухромово-кислого калия. По степени необходимого для этого разведения судят о «единицах билирубина». Холестеринопределяют так же, как в крови. В порции А содержание его составляет в среднем 0,5 ммоль/л (20 мг%), в порции В — около 2,6—23,4 ммоль/л (100—900 мг%), в порции С — 2,0—2,6 ммоль/л (80— 100 мг%). Белок в нормальной желчи отсутствует. Его наличие (протеинохолия) свидетельствует о воспалительном процессе.
Определение желчных кислотв желчи проводится колориметрическим методом с использованием реакции Петтенкофера и ее модификаций, в основе которых лежит взаимодействие желчных кислот с глюкозой в присутствии серной кислоты, образование фурфанола и окрашивание раствора в вишнево-красный цвет; более сложными, но точными являются хромато- графические, люминесцентные и другие методы. Снижение соотношения концентраций хо- латов и холестерина в желчи (холатохолестериновый коэффициент) ниже 10 укашвает на предрасположенность к образованию желчных камней.
С диагностической целью используют способность печени выделять с желчью некоторые чужеродные вещества: красители, лекарственные вещества, йодистые соединения, соли тяжелых металлов. Проходимость желчных путей исследуют по скорости выделения с желчью введенного внутривенно бромсульфалеина. При слабой концентрационной способности желчного пузыфя бышает трудно отличить по цвету порцию В от порции А или С. В этом случае прибегают к пробе с метиленовым синим (хромодиагностическое зондирование), который в печени восстанавливается в бесцветную «лейкобазу», но в желчном пузыре снова окисляется, и цвет его восстанавливается. Больному дают с вечера 0,15 г метиленового синего в капсуле, а утром делают обычное зондирование. Если после введения сульфата магния выделяется синяя желчь, значит, она из желчного пузыря.
Бактериологическое исследование желчи.Имеет лишь относительное значение, так как трудно установить происхождение высеянной микрофлоры: из полости рта, кишечника или желчные путей. Однако нахождение при повторных исследованиях одной и той же микрофлоры в одной и той же порции желчи заставляет предположительно расценивать найденные микроорганизмы как выделенные из желчных путей.
studfiles.net
Дуоденальное зондирование | Медицинская энциклопедия NeBolet
Дуоденальное зондирование – это та манипуляция, выполняемая в целях диагностики, которую специалист назначает в качестве изучения содержимого двенадцатиперстной кишки – структуру желчи, смешанной с пищеварительными соками (кишечным, желудочным и панкреатическим).
Данное диагностирование выполняют, если у пациента наблюдаются болезни желчевыводящих протоков, то есть в желчном пузыре имеется воспалительный процесс или же возникают заболевания печени, а также при помощи этого метода можно провести оценку поджелудочной железы, состояния ее функции и способность желчевыводящей системы.
Симптомы для осуществления данного исследования могут быть следующими: когда в ротовой полости наблюдается горечь, при болевых ощущениях, возникающих в области правого подреберья, при мокроте, которая застоялась в желчном пузыре, в случае появления тошноты, а также когда моча достаточно концентрирована.
Методика выполнения дуоденального зондирования зависит от целей обследования.
Методика выполнения данной процедуры
В данный момент дуоденальное зондирование осуществляется при помощи фракционного метода, который имеет важные преимущества относительно трехфазного или классического метода, ранее он был широко распространен.
В процессе выполнения фракционного зондирования извлечение содержимого происходит каждые пять-десять минут, что способствует фиксированию графическим способом его количества, наблюдаемого в динамике, а также помогает проводить диагностику различного типа секреции желчных кислот.
Важно ли делать такую процедуру?
Фракционное исследование способствует непосредственно установить важные особенности и наличие расстройств отделения желчи, а также объем желчного пузыря.
Помимо этого, порции желчи (А, В, С) затем передаются на микроскопическое исследование, а в случае необходимости материал подвергается и бактериологическому диагностированию. Порция В желчного пузыря характеризуется весомым информативным значением, необходимое для исследования диагностического характера.
Как следует провести подготовку к выполнению данной процедуры?
Как правило, диагностику проводят в утреннее время, натощак. Накануне следует оказаться от тяжелой пищи, исключив из рациона молочные продукты, блюда из картофеля, хлеб, приготовленный из темной муки, а также иные продукты, способствующие увеличению уровня газообразования.
За пять-семь суток до выполнения зондирования не нужно принимать желчегонные средства, исключив такие препараты, как аллохол, соль барбары, холагол, барберин, фламин, лив-52, циквалон, ксилит, сернокислая магнезия и др.
Также стоит отказаться от приема средств, оказывающие слабительное, сосудорасширяющее и антиспастическое действие направления. Это такие препараты как беллоид, папаверин, но-шпа, белладонна, тифен, бишпан, а также исключить прием лекарств, способствующие улучшению пищеварения: фестал, панзинорм, панкреатин и др.
В ходе подготовки к выполнению дуоденального зондирования пациенту накануне дают препарат атропин;– 0,1% раствора, доза составляет восемь капель, его можно ввести также подкожно, а также пациент должен выпить теплую воду, содержащую 30 граммов ксилита.
Этапы выполнения данного диагностирования
При осуществлении этого метода исследования применяют два способа выполнения: дуоденальное зондирование и классическое.
 >
>
Дуоденальное зондирование, выполняемое фракционным способом, характеризуется пятью фазами. Входе первого этапа происходит выделение порции А — дуоденальной желчи и различных видов соков (панкреатического, кишечного и немного желудочного), ее отбирают до начала введения холецистокинетических препаратов, в то время наблюдается как в двенадцатиперстную кишку проникает зонд, длится эта фаза на протяжении 15-25 минут.
Затем пациенту вводят препарат магния сульфата, а также после того, как желчные выделения закончатся, наступает второй этап и продолжается он на протяжении четырех-шести минут.
В процессе третьего этапа фракционного дуоденального зондирования наблюдается процесс выделения содержимого, которое поступает из желчныхпротоков (внепеченочных желчных путей), продолжается этот этап от 3 до 4 минут.
На этапе четвертого этапа происходит выделение порции В, когда желчный пузырь остается пустым, при этом секреция, выходившая из пузырной густой желчи меняет цвет, приобретая темно желтый цвет или коричневатый оттенок.
После того, как из пузырной желчи прекращают поступать выделения темного цвета, секреция начинает приобретать уже желто-золотистый цвет, в этот период происходит взятие порция С, то есть наступает пятый этап, в ходе которого происходит сбор желчи на протяжении получаса.
В процессе выполнения любого метода дуоденального зондирования применяют зонд, выполненный из резины и оснащенный оливой.
Такая олива может быть выполнена из металла или же пластмассы, располагается она на конце зонда. Она имеет отверстия, через которые осуществляется забор проб. Желательнее при осуществлении данного исследования применять двойной зонд, поскольку один из них выполняет откачку материала, имеющегося в желудке.
Техника выполнения исследования
Перед началом выполнения диагностирования пациент находится в положении «стоя», специалист на дуоденальном зонде делают отметку расстояния, находящегося от пупка больного до ротовой полости.

Затем исследуемый садится на кушетку, при этом держит лоточек. В ходе выполнения манипуляции чтобы пояс больному не давил на органы, его следует ослабить, а также, если имеется воротник, лучше его расстегнуть.
Доктор пояснит больному, что в процессе проведения манипуляции дышать следует глубоко и оливу необходимо проглатывать одновременно со слюной, которая накапливается во рту. Если же появятся рвотные позывы, пациенту необходимо губами зафиксировать зонд, то есть обхватить его, при этом следует производить несколько глубоких вдохов.
Затем пациенту на корень языка располагают оливу, он должен выполнить несколько глотательных движений, рот при этом должен быть закрытым.Когда зонд достигает значения «один», означает, что олива уже попала в желудок.
В случае необходимости подтверждения ее нахождения, определить это можно по состоянию откачиваемого содержимого, которое становится кисло-мутным, а если содержимое двенадцатиперстной кишки попадает в желудок, то в жидкости может содержаться зеленовато-желтоватая желчь.
В качестве такой проверки применяют и следующий метод – когда кислород поступает в зонд при помощи его введения шприцом. Если же у больного внутри брюшной полости появляется урчание или же клокотание, то это означает, что олива располагается в желудке, если же таких ощущений не наблюдается, значит, она находится в двенадцатиперстной кишке.
Затем процесс введения зонда приостанавливают, исследуемый укладывается на правый бок и ему под подреберье подкладывают теплую грелку, а под ягодицы – подушку. При таком положении пищеварительный орган пациента несколько смещается кверху, что благоприятно сказывается на прохождении оливы через привратник.
Стоит учесть, что в случае быстрого заглатывания зонда это может привести к тому, что в желудке произойдет его свертывание.
После проникновения оливы в двенадцатиперстную кишку, из зонда в пробирку вытекает порция А — жидкость, имеющая прозрачный цвет. Она состоит из смеси желчи и соков (панкреатического и кишечного). Длится это, как правило, на протяжении часа или полутора.
В результате появляется сокращение желчного пузыря, имеющий рефлекторный характер и в то же время происходит расслабление сфинктера Одди, поступает желчь, имеющая желтый оттенок или же темно-оливковый цвет, которая поступает в двенадцатиперстную кишку, вследствие чего попадает непосредственно в зонд.
Пузырная желчь – это и есть порция В, которую после первой порции (А) получают спустя 20-30 минут. Она имеет наибольшее диагностическое значение.
Содержимое желчи накапливается в отдельной емкости, это позволяет впоследствии измерить ее количество. Иногда для выполнения дальнейшего бактериологического посева, в стерильную пробирку отдельно собирают небольшое количество пузырной желчи.
Затем в процессе манипуляции желчь темного цвета прекращает выделяться, а начинает поступать порция С, имеющая золотисто-желтый оттенок, состоящая из соков двенадцатиперстной кишки и желчи, которая выделяется из внутрипеченочных желчных протоков. В результате получения порции С происходит аккуратное извлечение зонда.
В случае, когда дуоденальное зондирование выполнялось для определения яиц гельминтов или простейших, то взятые порции необходимо незамедлительно передать в лабораторию для проведения исследования, поскольку после охлаждения лямблии утрачивают свою подвижность и увидеть их под микроскопом практически невозможно.
Какие показатели исследования являются нормальными?
В дуоденальном содержимом уровень ферментов варьируется. При проведении оценки внешнесекреторной функции ПЖ желательно ориентироваться на динамику в период этапа стимулированной секреции, а не на значения их во время базального этапа секреции.
При выполнении фракционного дуоденального зондирования в результате введения человеку, не имеющего никаких отклонений, секретина, то концентрация бикарбонатов и ферментов снижается.
И в конце первого часа возможно даже на протяжении второго часа данная концентрация снова приобретает норму (иногда превышая первоначальный свой уровень).
При проведении оценки результатов исследования, необходимо учесть, что где-то 20% больных, имеющие нормальные результаты диагностирования все же страдают различными болезнями, наблюдаемые в поджелудочной железе, при этом внешнесекреторная ее функция нарушена.
nebolet.com
Что такое «дуоденальное зондирование» и для чего оно проводится?
Дуоденальное зондирование является клинико-лабораторным методом исследования, позволяющим судить о состоянии желчевыводящей системы (желчных протоков и желчного пузыря) и двенадцатиперстной кишки.
Для этого с помощью специального тонкого зонда с небольшим утолщением на конце (оно называется оливой), вводимого через рот, пищевод и желудок в 12-перстную кишку, по порциям собирают желчь.
В основном принято собирать три порции желчи:
- А — из двенадцатиперстной кишки,
- В — из желчного пузыря,
- С— из внутрипеченочных желчных протоков.
В некоторых специализированных клинико-диагностических лабораториях проводят многофракционное зондирование, собирая желчь за каждые 7-10 минут выделения в отдельную пробирку. Иногда, в связи со спазмом желчевыводящих путей, получение порции В затруднено, тогда для стимуляции отхождения желчи используют раствор сернокислой магнезии или сорбита, вводимых непосредственно через зонд.
Оценка физико-химических свойств желчи
- Прозрачность. В порции А в начале исследования возможно попадание соляной кислоты из желудка, что придает ей мутноватый оттенок, обычно ее сливают, и сразу же набирают повторно в пробирку новую желчь. Все порции желчи в норме должны быть прозрачны
- Цвет. Каждая порция желчи имеет свой характерный цвет, обусловленный наличием в ней билирубина — чем концентрированнее желчь, тем темнее ее цвет: порция А –желтого или янтарного цвет, В — оливкового или даже коричневого цвета, С — светлого, золотисто-желтого цвета. При воспалительных процесса, ведущих к нарушению оттока желчи (деформации и спазмы, дискинезии, желчнокаменная болезнь и т.д.), она может менять свой цвет.
- Плотность желчи свидетельствует о степени ее концентрированности и насыщенности химическими соединениями, клеточными элементами, которые могут появляться при воспалении и застое желчи, желчнокаменной болезни и заболеваниях печени. В норме порция А имеет плотность 1,002-1,016; В – 1,016-1,032; С – 1,007-1,011 (иногда на бланках пишут результат без запятых)
- Кислотность (рН). Порция А нейтральной или слабощелочной реакции, В и С – щелочной реакции.
- Наличие желчных кислот. В норме оно: в порции А — 17,4-52,0ммоль/литр; в В – 57,2-184,6ммоль/литр; в С – 13,0-57,2ммоль/литр.
- Наличие желчного пигмента билирубина. В норме оно: в порции А – 0,17-0,34ммоль/литр, в В 6-8 ммоль/литр, в С – 0,17-0,34ммоль/литр.
- Содержание в желчи холестерина. в норме оно не должно превышать в порции А – 1,3-2,8 ммоль/литр, в В – 5,2-15,6ммоль/литр, в С – 1,1-3,1ммоль/литр.
Оценка данных микроскопии желчи
В норме в желчи не содержатся клетки слизистой оболочки (эпителий), но обнаружение эпителия из слизистой 12-перстной кишки или желчевыводящей системы свидетельствует о наличии в них определенного патологического процесса. Если же в желчи обнаруживают хлопья или нити слизи, это свидетельствует о наличии какого-то воспалительного процесса.
Лейкоциты в небольшом количестве могут в норме присутствовать в желчи (особенно в порции А), но их большое количество свидетельствует о воспалительном процессе в органе соответственно той порции, откуда получена желчь. Поэтому нередко проводят посев желчи на специальные среды для определения в ней определенных видов возбудителей, например, кишечной палочки, синегнойной палочки и т.д. В норме желчь должна быть стерильна.
Наличие в желчи небольшого количества эритроцитов свидетельствует о микротравматизации слизистой во время введения дуоденального зонда. Наличие большого количества эритроцитов в первой порции может быть проявлением язвенного кровотечения
Наличие в желчи кристаллов холестерина и билирубина свидетельствуют о нарушении коллоидных свойств желчи и склонности к холелитиазу (камнеобразованию).
Большое диагностическое значение имеет обнаружение в желчи цист лямблий, яиц гельминтов – это является явным признаком паразитарного заболевания, но их отсутствии в желчи не является гарантией отсутствия паразитов, а может свидетельствовать о неактивной фазе их размножения, совпавшей со временем проведения дуоденального зондирования.
medafarm.ru
Исследование желудочной секреции. Дуоденальное зондирование
ОСНОВНЫЕ УЧЕБНЫЕ ВОПРОСЫ:
1.Методика фракционного желудочного зондирования. Стимуляторы желудочной секреции (энтеральные, параэнтеральные). Понятие о базальной и стимулированной секреции желудка.
2. Макроскопическое исследование желудочного содержимого.
3. Лабораторное исследование желудочного сока: определение общей кислотности, свободной и связанной соляной кислоты методом титрования. Определение пепсина. Реакция на молочную кислоту.
4. Микроскопическое исследование желудочного содержимого.
5. Оценка кислотообразующей функции желудка по продукции соляной кислоты (понятие о дебит-часе и его подсчете).
6. Понятие о рН-метрическом исследовании желудка.
7. Общее представление о беззондовых лабораторных методах исследования желудочной секреции.
8. Методика дуоденального зондирования. Современные модификации метода: многомоментное и хромодиагностическое зондирование.
9. Исследование дуоденального содержимого.
Методика фракционного желудочного зондирования. Стимуляторы желудочной секреции. Понятие о базальной и стимулированной секреции желудка.
В настоящее время для изучения желудочной секреции чаще всего применяют зондовый метод исследования. Он является главным для изучения секреторной, кислотообразующей и ферментообразующей функции желудка, часто объединенных одним термином – «секреторная» функция.
Для извлечения желудочного содержимого в последнее время используется тонкий зонд, представляющий собой эластичную резиновую трубку с внешним диаметром 4-5 мм и внутренним диаметром 2-3 мм. Вводимый в желудок конец зонда имеет 2 боковых отверстия. На зонде нанесены 3 метки на расстоянии 45, 60 и 70 см. Длина зонда 110 – 115 см. Для извлечения всего объема желудочного содержимого, выделившегося за период исследования, аспирацию сока производят непрерывно шприцем или с помощью специальной установки.
Для более полной оценки функционального состояния желудочных желез изучают содержимое желудка натощак, базальную секрецию, т.е. желудочное содержимое, полученное в течение 1 часа до введения раздражителя, и стимулированную секрецию, т.е. желудочное содержимое, полученное в течение 1 часа после введения раздражителя.
Исследование проводят в утренние часы натощак. Накануне пациент не должен курить, применять физиопроцедуры, за сутки отменяются лекарства. Чистый простерилизованный влажный зонд вынимают пинцетом из емкости, в которой он хранится. Правой рукой берут зонд на расстоянии 10-15 см от закругленного конца, левой – поддерживают другой конец зонда. Больному предлагают открыть рот. Конец зонда правой рукой кладут на корень языка, после чего больного просят сделать глотательное движение и в этот момент вводят зонд глубоко в глотку. В момент введения зонда пациент должен дышать через нос и делать глотательные движения, во время которых следует активно проводить зонд по пищеводу в желудок. Голова больного должна быть наклонена несколько вперед, чем облегчается проглатывание зонда, если у больного возникает сильный кашель (это говорит о том, что зонд попал в трахею), его немедленно извлекают и делают попытку повторного введения. При повышенном рвотном рефлексе зонд вводят после предварительного орошения зева и глотки 1% раствором дикаина, 10% раствором лидокаина или 5% раствором новокаина. Зонд вводят до третьей отметки – в пилорическую часть желудка. Ориентировочно можно пользоваться следующим правилом: зонд вводится от резцов на глубину, равную росту обследуемого в см минус 1007.
После введения зонда в желудок наружный его конец присоединяют к установке для непрерывной аспирации (например, водоструйный отсос, где создается давление на 50-60 мм рт. ст. ниже атмосферного) и извлекают из желудка полностью все желудочное содержимое в баночку. Это будет тощаковая порция (1-я порция) желудочного сока.
После этого в течение 1 часа аспирируют желудочный сок, меняя каждые 15 мин. Баночки (всего 4 порции –2,3,4,5-я). Это будут порции базальной секреции желудочного сока.
Затем обследуемому парэнтерально вводят стимулятор желудочной секреции. В настоящее время для субмаксимальной стимуляции применяется гистамин в дозе 0.008 мг на 1 кг массы больного (0.1 мл 0.025% раствора пентагастрина на 10 кг массы больного), для максимальной стимуляции – гистамин в дозе 0.024 мг/кг или пентагастрин в дозе 6 мкг/кг (0.2 мл 0.025% раствора пентагастрина на 10 кг массы больного). Энтеральные раздражители (мясной бульон, 5% раствор алкоголя, 7% отвар сухой капусты, раствор кофеина 0.2 г на 300 мл воды, раствор эуфиллина 0.5 г на 300 мл воды и др.) в последнее время не используются и имеют чисто исторический аспект. После введения раздражителя в течение 1 часа непрерывно извлекают желудочный сок каждые 15 мин в отдельную баночку (8, 9, 10 и 11-я порции). Это будут порции стимулированной секреции.
На этом забор желудочного сока заканчивается. Зонд у обследуемого извлекают. Полученные порции желудочного сока доставляют в лабораторию для исследования.
Макроскопическое исследование желудочного содержимого.
При макроскопическом исследовании определяют объем (количество) желудочного содержимого, его цвет, запах, примеси (слизь, кровь, желчь).
Количество желудочного содержимого натощак в норме не более 50 мл. Объем базальной секреции за час (часовое напряжение) в норме составляет 50 – 100 мл. Часовой объем желудочного сока, получаемый в ответ на субмаксимальную гистаминовую стимуляцию – в пределах 100-140 мл; на максимальную стимуляцию – 180-220 мл. Увеличение объема содержимого желудка (т.е. снижение моторно-эвакуаторной функции). При ускоренной эвакуации из желудка или при сниженной его секреции количество желудочного содержимого уменьшается.
Цвет желудочного сока обычно опалесцирующий, беловатый. В случае примеси желчи сок становится желто-зеленым, примеси крови – окраска варьирует от красного до коричневого цвета.
Запах желудочного сока слегка кисловатый. При нарушении опорожнения и задержки пищевых масс желудочное содержимое имеет приторный, затхлый запах. При уремии появляется запах аммиака.
Слизь в желудочном содержимом в норме имеется в небольшом количестве. Она может поступать из носоглотки и дыхательных путей. В этом случае она плавает на поверхности содержимого в виде хлопьев или комков, так как содержит пузырьки воздуха. Наличие значительного количества слизи, смешанной с содержимым, вязкой, тягучей, трудно отделяемой является признаком воспалительного процесса в желудке и встречается при гастритах, язвенной болезни и других поражениях слизистой оболочки желудка.
Примесь ничтожных количеств крови может быть следствием травмирования слизистой оболочки желудка зондом. Следует, однако, иметь в виду, что нормальная слизистая, как правило, не травмируется зондом. Чрезмерная ранимость слизистой оболочки желудка наблюдается при воспалительных процессах в ней или истечения ее вследствие атрофии. Большое количество крови указывает на наличие кровоточащей язвы или распадающейся раковой опухоли желудка. При появлении алой крови необходимо немедленно прекратить исследование.
Желчь в небольшом количестве может присутствовать в желудочном содержимом в норме, забрасываясь вместе с содержимым двенадцатиперстной кишки через привратник. Значительное количество желчи обнаруживается при рефлюкс-гастрите, дискинезии двенадцатиперстной кишки.
Лабораторное исследование желудочного сока: определение общей кислотности, свободной и связанной соляной кислоты методом титрования. Определение пепсина. Реакция на молочную кислоту и кровь.
Исследование кислотообразующей функции желудка включает в себя определение общей кислотности (суммы всех кислых валентностей желудка), свободной соляной кислоты (в виде диссоциированнных ионов водорода и хлора), связанной соляной кислоты (находящейся в связи с белковыми молекулами), молочной кислоты. Определение этих показателей производят во всех порциях желудочного сока.
Кислотность желудочного сока определяют титрованием его 0.1 Nраствором едкого натра в присутствии индикаторов. Наиболее удобным является метод Михаэлиса, с помощью которого в одной порции определяют все кислотореагирующие вещества. Кислотность выражают либо в условных титрационных единицах (титр. Ед.) – по количеству мл 0.1NраствораNaОН, израсходованного на титрование 100 мл желудочного содержимого, либо в миллимолях (одна титрационная единица соответствует концентрации соляной кислоты равной 1 ммоль/л), либо величиной рН.
Титрование производят в 5 мл сока, прибавляют по 2 капли индикаторов: диметиламидоазобензола и фенолфталеина. В присутствии свободной HCLдиметиламидоазобензол приобретает красное окрашивание. Из бюретки по каплям прибавляют в стаканчик с соком 0.1NрастворNaOHдо изменения цвета жидкости в розовато0оранжевый цвет (цвет семги), который соответствует моменту нейтрализации свободной НCL. Затем продолжают титрование. Жидкость сначала становится желтой, а затем снова красной: после нейтрализации всей кислоты краснеет фенолфталеин. Количество мл щелочи, потраченной на первом этапе титрования, умноженное на 20, даст величину свободнойHCL, Количество 0.1NраствораNaOH, израсходованное на все титрование (от красного и вновь до красного цвета), также умноженное на 20, укажет величину общей кислотности. СвязаннуюHCLопределяют вычитанием цифры свободнойHCLиз цифры, соответствующей общей кислотности. Разность между общей кислотностью и суммой свободной и связанной равна кислотному остатку (органические кислоты и кислотореагирующие фосфаты).
Для изучения ферментообразующей функции желудка определяют уровень активности пепсина в желудочном соке. В настоящее время наиболее широкое распространение получил метод Туголукова. Активность протеолитических ферментов определяется по степени переваривания белков плазмы. В две центрифужные пробирки с точной и мелкой градуировкой наливают 2% раствор сухой плазмы и приливают разведенный в 100 раз исследуемый сок. В одну пробирку приливают предварительно прокипяченый желудочный сок. После 20-ти часовой выдержке пробирок в термостате, в обе пробирки приливают раствор трихлоруксусной кислоты и, хорошо перемешав, центрифугируют. После этого определяют объем осадка в каждой пробирке. По специальной формуле вычисляют показатель переливания, а затем по таблице В.Н. Туголукова определяют содержание пепсина в желудочном соке.
Некоторое диагностическое значение имеет определение в желудочном соке молочной кислоты (в норме она не определяется). Источником ее может быть либо жизнедеятельность молочнокислой палочки, вегетирующей в желудке лишь в отсутствии HCL, либо злокачественная опухоль желудка, в клетках которой гликолиз протекает по анаэробному типу с образованием молочной кислоты. Определяют молочную кислоту реакцией Уффельмана. В пробирку наливают на 2/3 ее объема 1-2% раствора фенола и прибавляют 2-3 капли 10% хлорного железа. Реактив приобретает темно-фиолетовое окрашивание. Наклонив пробирку, по стенке ее медленно опускают 2-3 капли желудочного сока. При наличии молочной кислоты капли сока, опустившиеся на дно пробирки, окрашиваются молочнокислым железом в ярко-желтый цвет.
studfiles.net
