Биопсия шейки матки — диагностическая процедура, назначаемая гинекологами при подозрении на онкологию.
Доктор берет участок ткани со слизистой оболочки шеечного канала матки — или участок новообразований, расположенных в этой области. Забор тканей необходим для гистологического исследования — выявления видоизмененных клеток.
Врачи тщательно рассматривают полученный материал под микроскопом и проводят ряд химических тестов, после чего делается вывод, доброкачественные это образования или нет.
В современных клиниках биопсия шейки матки проводится под контролем кольпоскопии. Эта методика предполагает наблюдение врача за своими действиями с помощью специального аппарата, который многократно увеличивает изображение. Таким образом исключается риск осложнений процедуры.
Назначение кольпоскопии с биопсией всегда вызывает вопросы у пациенток, хотя ничего опасного и сложного в этой процедуре нет.
Вопрос — ответ: кольпоскопия с биопсией это безопасно?
«Никогда не было проблем с гинекологией, и тут на медосмотре в институте доктор ошарашил — множественные плоские кондиломы шейки матки. Врач объяснил, что это, возможно, предраковое состояние и теперь нужно пройти исследования, чтобы убедиться в безопасности наростов.
Сразу же взяли мазки и назначили биопсию шейки матки. Гинеколог сказал, чтобы я не боялась, — при биопсии вырежут кусочки кондилом и направят на анализ. Я в растерянности — неужели это обязательно делать? Вдруг из-за шрамов потом не смогу забеременеть?» Мирослава, 21 год
Страх пациенток перед проведением биопсии шейки матки связан с тем, что процедура предполагает иссечение тканей. Женщины, которым назначили биопсию, обеспокоены возможными травматическими осложнениями — однако напрасно! Никаких рубцов и шрамов, способных повлиять на зачатие, на шейке не остается.
Напротив, своевременное проведение биопсии при выявлении кондилом, полипов и новообразований спасает здоровье и жизнь. Гинекологи гарантируют безопасность и высокую информативность этого метода.
Биопсия шейки матки под контролем кольпоскопии — для страха нет оснований!
«Мне поставили диагноз «эрозия шейки матки». Насколько я понимаю, это дефект слизистой оболочки шейки, а не раковая опухоль, но врач назначил проведение биопсии на онкологию. Мало того, что у меня на слизистой эрозия, так гинеколог хочет еще вырезать кусочек ткани. Не усугубит ли это мое состояние, и нужна ли вообще в моем случае биопсия?» Марина А.
Биопсию шейки матки проводят чаще всего при опухолях и патологических разрастаниях тканей, чтобы исключить злокачественный процесс. Показаниями для биопсии считают в первую очередь полипы, новообразования и папилломы слизистой оболочки.
Но если при осмотре шейки матки при помощи кольпоскопа доктор обнаруживает очаги эрозии, которые вызывают у него подозрение, — назначается анализ на гистологию.
Подтверждение диагноза «эрозия» необходимо в связи с тем, что эта патология в 10% случаев носит ложный характер и представляет собой симптомы хронического цервицита, метаплазии или дисплазии шейки матки — это предраковые состояния.
Страхи пациентки относительно того, что биопсия усугубит эрозию шейки матки, не имеют оснований, ведь процедура контролируется специальным оптическим прибором — кольпоскопом. Это микроскоп с осветительным прибором, который вводят во влагалище.
При помощи кольпоскопа врач осматривает стенки и оболочки влагалища и шейки матки, не травмируя их и получая изображение, увеличенное в 300 раз. При биопсии такой контроль позволяет точно определить место расположения очага эрозии и не допустить повреждения здоровых тканей.
По результатам гистологического исследования клеток эрозии определяется тактика лечения заболевания — медикаментозный или хирургический подход.
«Вчера на осмотре у гинеколога по поводу сильных болей внизу живота выяснилось, что у меня на слизистой оболочке шейки матки есть новообразование. Я ужасно испугалась, ведь это может быть рак. Врач успокоил, сказав, что прежде чем делать выводы, нужно взять кусочек опухоли на анализ при помощи биопсии. Прочитала в интернете, что процедура проводится без наркоза и опухоль будут резать «на живую». Я теперь спать не могу, так как ужасно боюсь боли. Не легче ли сразу сделать операцию и не мучиться?» Анастасия, 26 лет
Полное удаление опухоли основывается на точном диагнозе, ведь такая мера не всегда нужна — некоторые доброкачественные образования лечатся медикаментозно, не мешают или рассасываются самостоятельно. А вот травма при удалении обширной опухоли может даже стать причиной бесплодия.
Осмотрев новообразование визуально, врач не может достоверно определить, что это за опухоль и как ее лечить. Именно для определения тактики и необходима биопсия шейки матки.
Процедура проводится без применения анестезии, однако это не должно пугать пациентку. На слизистой оболочке шейки матки нет болевых рецепторов, и при применении щипцов женщина ощущает только легкие сокращения мышц матки.
Дискомфорт вызывает только раскрытие зева шейки для введения хирургических инструментов, при этом все ощущения описываются пациентками как терпимые и легко переносятся на практике.
Если Анастасия очень боится биопсии, гинеколог пойдет ей навстречу и применит местный наркоз. Задача врача — помочь пациентке, не нанося травм, в том числе и моральных.
«Согласилась на проведение биопсии шейки матки под контролем кольпоскопии. После процедуры чувствовала себя отлично и отправилась домой. Однако к вечеру почувствовала сильную схваткообразную боль внизу живота и обнаружила кровянистые выделения. Врач утверждал, что период восстановления проходит легко, но я боюсь, что мне повредили матку. Что мне теперь делать — опять идти к врачу или подождать пока эти симптомы сами пройдут?» Вероника, 36 лет
Умеренные кровянистые выделения из влагалища и боли внизу живота считаются нормальной реакцией организма женщины на хирургическое вмешательство. Часто такие реакции проявляются, если для взятия тканей используются щипцы, а не радиоволновая или электрическая петля.
Эти проявления не требуют врачебного вмешательства и проходят самостоятельно через 2-5 дней после биопсии. Для облегчения болей пациенткам назначаются обезболивающие препараты.
Срочно обратиться за помощью нужно в следующих случаях — сильное маточное кровотечение, превосходящее менструацию, значительные боли и повышение температуры тела.
Исключить осложнения поможет выбор опытного и квалифицированного врача. Именно такие гинекологи работают в медицинском центре Диана. Обращайтесь к нам, если вам необходима диагностика заболевания или оперативное вмешательство врача.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
что это, для чего нужна и как ее проводят
Кольпоскопия – это метод диагностики, необходимый для выявления доброкачественных, предраковых и злокачественных патологий цервикального канала. Исследование проводится при помощи прибора – кольпоскопа, также во время процедуры возможен забор биоматериала (соскоба) с шейки матки для его последующего цитологического анализа.
 Процедура кольпоскопии
Процедура кольпоскопииЗачем назначают колькопскопию
Кольпоскопия в гинекологии является часто назначаемым исследованием. Ее суть заключается в осмотре цервикса при помощи кольпоскопа – специального бинокулярного микроскопа, оснащенного подсветкой. Кольпоскопическое исследование предполагает изучение структуры слизистой выстилки вульвы, влагалища и цервикса под увеличением.
Женщинам делают кольпоскопию шейки для того, чтобы выявить онкопатологии, а также предраковые заболевания или доброкачественные состояния.
Также при кольпоскопии берут мазки из цервикса, делают биопсию для последующего цитологического изучения. Кроме того, процедура позволяет получить фотографии очагов патологического процесса под необходимым увеличением.
При помощи кольпоскопа можно добиться увеличения изображения в 6-40 раз. При малом увеличении специалист определяет наличие очагов патологии, оценивает их цвет, поверхность, локализацию, форму. Затем при большом увеличении врач изучает подозрительные участки слизистой. При необходимости лучшей визуализации сосудов микроциркуляторного русла специалист использует зеленый фильтр. Такой подход необходим для выявления инвазивного рака цервикса.
 Врач настраивает кольпоскоп
Врач настраивает кольпоскопКольпоскоп состоит из оптической и осветительной систем. Прибор приспособлен для проведения процедуры бесконтактным методом. Конструкция кольпоскопа включает оптическую головку, штатив и основание. Это необходимо для удобства установки и применения аппарата. В оптическую головку включен призматический бинокль, оснащенный окулярами, которые позволяют рассматривать исследуемые ткани. Также головка содержит осветитель, который создает освещение, необходимое для работы.
Кольпоскопическое обследование шейки матки может быть простым и расширенным.
- В ходе простой процедуры изучается непосредственно слизистая выстилка шейки без применения каких-либо дополнительных реагентов.
- Расширенная кольпоскопия шейки предполагает осмотр цервикса после обработки 3% раствором уксусной кислоты. Эта манипуляция необходима для более четкого выявления патологических изменений в структуре тканей. Это объясняется тем, что уксусная кислота вызывает кратковременный отек слизистой, сокращение сосудов.
Также при расширенной микроскопии может проводится обработка раствором Люголя для определения гликогена в клетках. Такая манипуляция носит название пробы Шиллера. При предраковых состояниях клетки эпителия слизистой содержат мало гликогена, поэтому не окрашиваются при помощи раствора Люголя. При исследовании они выглядят как белесые пятна на фоне здоровых тканей, равномерно окрашенных в коричневый цвет. Обработка раствором Люголя облегчает выбор участка для последующей биопсии шейки матки.
Показания к кольпоскопическому исследованию шейки матки
 Дискомфорт может стать поводом для назначения процедуры
Дискомфорт может стать поводом для назначения процедурыНаправление на кольпоскопию необходимо, если есть такие клинические показания:
- Обнаружение патологически измененных клеток в мазке из цервикального канала.
- Подозрение на онкологические заболевания и ряд других патологий (к примеру, на остроконечные кондиломы).
- Положительный результат анализа на присутствие вируса папилломы человека в организме.
- Внеменструальные кровотечения.
- Хронические воспалительные процессы цервикса.
- Патологические выделения.
- Зуд и дискомфортные ощущения.
- Продолжительный болевой синдром ноющего характера в нижней части живота.
Перечисленные состояния – ответ на вопрос, когда нужно делать кольпоскопию.
Цели проведения кольпоскопии
Для чего нужна кольпоскопия и зачем ее делают? Целями проведения данной процедуры являются:
- определение предраковых патологий и онкозаболеваний у пациенток с положительным мазком по Папаниколау;
- детальный осмотр цервикального канала и влагалища;
- контроль эффективности лечения неопластических процессов.
Врач должен объяснить пациентке, зачем делают кольпоскопию и как к ней правильно подготовиться.
Правила подготовки к проведению процедуры
При подготовке к проведению кольпоскопического исследования нет необходимости в коррекции режима питания. Есть некоторые ограничения, а именно:
- За двое суток до кольпоскопии нельзя проводить спринцевания.
- За двое суток до исследования нельзя использовать средства интимной гигиены.
- Во время полового акта использовать презерватив.
- За несколько дней не использовать вагинальные таблетки, свечи и другие местные медикаменты.
Следование несложным рекомендациям позволяет получить наиболее адекватные результаты.
Как проводится кольпоскопия
Кольпоскопия проводится вне менструации. Чаще процедуру назначают на 7-10 день цикла. Это объясняется тем, что в данный период слизь в цервикальном канале прозрачная и не провоцирует никаких затруднений при проведении обследования.
Смотря с клинической точки зрения, что такое кольпоскопия шейки матки и как ее проводят? Процедура выполняется как в амбулаторных, так и в стационарных условиях. При назначении этой манипуляции врач должен пояснить пациентке, зачем нужна кольпоскопия в данной клинической ситуации, какие сведения позволяет получить ее проведение. После этого женщине рассказывают о правилах подготовки к процедуре. Также пациентку следует уведомить о том, что в ходе реализации исследования может потребоваться биопсия биоматериала для последующего цитологического изучения.
Женщину может беспокоить, это больно или нет – проводить кольпоскопию. Обычно процедура приносит легкие дискомфортные ощущения и не провоцирует болезненности. Однако, при цервиците, при молочнице и некоторых других патологических состояниях болезненные ощущения все же возможны. Боль сопровождает получение биоптата. Также после кольпоскопии может на короткое время сохраняться дискомфорт, но это должно быстро пройти.
Также часто звучит вопрос, делают ли кольпоскопию девственницам. Ответ может быть утвердительным только в случае подозрения серьезных гинекологических патологий. Если нет рисков для пациентки, то процедуру девочкам не проводят.
 Проведение исследования
Проведение исследованияЧто это за процедура, если рассматривать непосредственно последовательность действий при ее проведении? Следует обратить внимание на такие моменты:
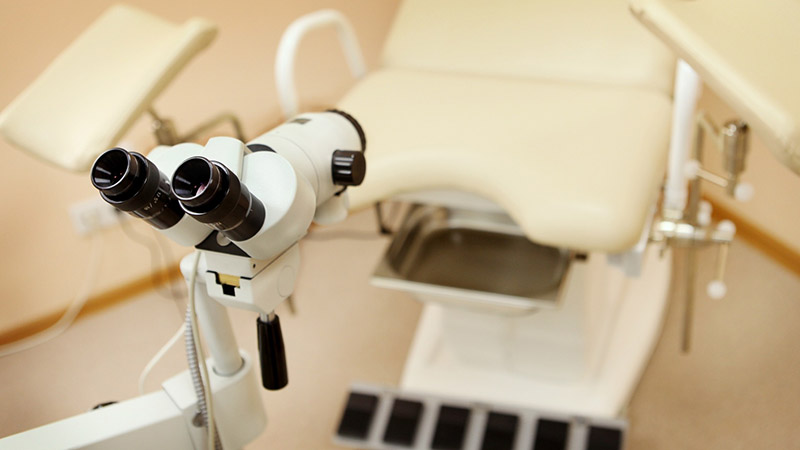
- при реализации процедуры женщина располагается на гинекологическом кресле;
- сначала производится введение зеркал, затем – кольпоскопа;
- затем проводят осмотр цервикального канала и влагалища с помощью малого увеличения, при необходимости осушая выделения ватным тампоном;
- при осмотре специалист оценивает наличие, размер, количество, характер, цвет патологических очагов;
- используя зеленый фильтр, врач оценивает состояние сосудистой сети;
- при наличии образований специалист указывает их характер: полипы, кондиломы, кисты и прочее;
- при необходимости расширенного обследования шейка обрабатывается раствором уксусной кислоты, спустя десять секунд удаляется слизь;
- затем производится определение очагов патологии на поверхности слизистой;
- после проводится проба Шиллера (обработка раствором Люголя, содержащим 2% йодида калия, 1% йода) и выявление йоднегативных участков, которые более детально рассматриваются с использованием большого увеличения;
- если возникает необходимость, производится взятие биоптата, который в последующем направляют в лабораторию для гистологического изучения.
Что показывает кольпоскопия
 Кольпоскопическая картина в норме и при патологиях
Кольпоскопическая картина в норме и при патологияхЗачем назначают кольпоскопическое исследование и какие результаты оно позволяет получить? Данная методика – корректный способ выявления очагов эктопии, которая может быть как физиологическим, так и патологическим состоянием. При больших размерах эктопических очагов возможны выделения кровянистого характера после половых контактов, а также избыток слизистых влагалищных выделений. При отсутствии такой симптоматики, но при наличии очагов эктопии, она не требует какой-либо коррекции.
Кольпоскопия важна для определения предраковых патологических состояний – дисплазии. Благодаря точным диагностическим критериям врач может оценить степень диспластических изменений и назначить адекватные меры коррекции.
Кольпоскопическое исследование позволяет определить атрофические очаги, воспалительный процесс, разрастание ткани с образованием папиллом, кондилом. Кольпоскопия шейки матки при эрозии назначается в обязательном порядке и необходима для определения границ патологического очага и его структурных особенностей.
Есть ли необходимость в процедуре при беременности?
- Проводится ли кольпоскопия при беременности? На ранних сроках ее проводят в случае сомнительных или плохих результатов мазка на онкоцитологию с шейки матки.
- Что дает проведение манипуляции в этом случае? Оно необходимо для своевременной диагностики онкопатологий и определения тактики ведения пациентки во время вынашивания до процесса родоразрешения.
- Стоит отметить, что обычно используется простая, а не расширенная, кольпоскопия. На поздних сроках кольпоскопическое обследование не назначается из-за опасности провокации инфицирования и кровотечений.
Что нужно делать после процедуры
После проведения манипуляции нет каких-либо ограничений, пациентка ведет привычный для нее образ жизни. Один-два дня следует применять ежедневные прокладки – возможны выделения.
- Если в ходе процедуры проводилась биопсия, на протяжении 10 суток запрещается принимать ванны, посещать сауну и баню, использовать тампоны и спринцевания, вести половую жизнь, принимать препараты с содержанием аспирина.
- На следующий день необходимо удалить тампон, который вводился с целью остановки кровотечения.
- В редких случаях после процедуры наблюдаются такие осложнения, как цервицит и вагинит, кровотечения, аллергические реакции на йод и другие реагенты.
Если после манипуляции на протяжении суток не прекратились обильные выделения кровянистого характера, или появилось гнойное отделяемое, повысилась температура тела, низ живота болит и наблюдаются слабость и головокружения – следует незамедлительно обратиться за медицинской помощью.
Кольпоскопия является современным методом диагностики эрозии шейки матки.
Ознакомиться с тем, что показывает кольпоскопия, можно так же на видео:
В нашем цикле статей про обследование шейки матки и виды кольпоскопии пришло время поговорить об инвазивной диагностике. Тема нашей сегодняшней статьи – кольпоскопия с биопсией – что это такое, показания к биопсии, ее виды, методика проведения, подготовка к исследованию, противопоказания и возможные осложнения.
Биопсия в медицине применяется не только в кабинете патологии шейки матки, а практически во всех специальностях – хирургии, эндоскопии, косметологии, эндокринологии и многих других. Это исследование заключается во взятии фрагмента тканей для последующего изучения под микроскопом – так называемого гистологического исследования. Берется материал очень разнообразными способами – в зависимости от технического оснащения лечебного учреждения, предпочтений врача, места взятия биопсии и так далее.
Это исследование огромной важности, поскольку именно за врачом-гистологом или патоморфологом остается последнее слово – именно по его заключению выносится окончательный диагноз. Особенно актуально это при подозрениях на онкологические заболевания. Задача врача, берущего материал биопсию тем или иным способом, не менее важна.
Очень большое значение имеет выбор места забора ткани, качество забора, ведь кусочек должен быть достаточным для приготовления гистологических препаратов. Таким образом, биопсия и последующее гистологическое изучение – большая совместная работа лечащего врача и патоморфолога, а также лаборантов, которые изготавливают микропрепараты – стекла.
Касательно патологии шейки матки, кольпоскопия и биопсия являются обязательными этапами для подтверждения или опровержения диагноза рака шейки матки и опасных на злокачественное перерождение состояний.
Показания
Мы уже немного говорили о кольпоскопии, методике ее проведения, а также о подозрительных участках, выявленных в ходе обследования.
Далеко не каждая кольпоскопия сопровождается взятием биопсии, это углубленная инвазивная диагностика совершенно не всегда необходима. Если врача-исследователя полностью устраивает кольпоскопическая картина, в результатах мазка не получено подозрительных вещей, то брать биопсию совершенно не обязательно.
Итак, определим, что может насторожить врача при проведении кольпоскопии и служить показанием к взятию фрагмента шейки матки для исследования:
- Аномальная кольпоскопическая картина – устойчивый термин, который включает в себя ряд кольпоскопических «знаков» — ацетобелый эпителий, участки мозаики и пунктации, йод-негативные участки, сосудистые сетки, истинные эрозии. С таких участков взятие биопсии обязательно.
- Подозрительные плюс-ткани – кисты, полипы, патологические разрастания на шейке матки.
- Негативные результаты мазков – с наличием раковых клеток, дисплазии или CIN требуют взятия биопсии даже если «глазом» врач не видит особо подозрительных участков.
Виды биопсии
Биопсия в кабинете патологии шейки матки может браться различными способами. Расскажем про каждый более подробно.
Ножевая или скальпелевая
Это старый и проверенный веками способ взятия тканей при помощи скальпеля. Этот метод применяется и сейчас – особенно при необходимости глубокого среза для изучения тканей – то есть, получения значительного по объему и глубине участка тканей.
Этот метод удобен тем, что можно сразу удалить указанный участок и одновременно отправить его на гистологический анализ. Недостаток ножевой биопсии в том, что ткани шейки матки могут довольно выражено кровоточить, что требует наложения швов или коагуляции участка с целью остановки кровотечения.
Рис. — Скальпелевая биопсия
Конхотомная
Самый классический и наиболее часто используемый вариант – взятие кусочка шейки матки при помощи специального инструмента – конхотома – своеобразных ножниц на длинных ручках.
Этот способ любим многими врачами, прост, удобен в исполнении. Длинные ручки инструмента позволяют врачу хорошо «прицелиться», взять достаточный, но небольшой кусочек для диагностики. Недостатком конхотомной биопсии можно считать кровотечение из биопсийной ранки, а также сложности со взятием ткани из сложнодоступных участков.
Петлевая
С развитием медицинской техники и внедрением ее в кабинеты патологии шейки матки, распространение получила петлевая биопсия. Для взятия тканей в качестве «режущего» инструмента используется петля от прибора – электрокоагулятора или радиоволнового коагулятора типа «Сургитрон».
Рис. — Вот такие наборы насадок существуют к коагулятору типа «Сургитрон».
Рис. — Вот такими петельками можно прицельно взять кусочек шейки матки.
Значимым достоинством данного вида биопсии можно считать отсутствие кровотечения из биопсийной ранки, поскольку петля сразу и режет, и «прижигает» сосуды. А вот к недостаткам можно отнести изменения в том самом кусочке тканей, который пойдет на гистологическое исследование. От воздействия тока или радиоволн ткани претерпевают изменения на микроскопическом уровне, поэтому могут вносить сумятицу в гистологическую оценку микропрепарата.
Эксцизионная
Это особый вид биопсии, который является одновременно и диагностикой, и лечением. Это манипуляция, которая заключается в удалении достаточно большого участка тканей – как правило, заведомо пораженной. Больные ткани удаляются в пределах здоровой ткани, то есть захватывая нормальные, а иссеченный кусок отправляется на гистологическое исследование.
Рис. — Эксцизионная биопсия
Разумеется, такой вид исследования не используется в широком потоке. Это метод выбора, если у пациентки уже подтвержден тот или иной нерадостный диагноз – дисплазия шейки матки или рак самой начальной степени. В этом случае процедура носит более серьезный характер, чем, скажем, обычная биопсия конхотомом, требует более детальной подготовки пациентки, а также имеет куда более длительный послеоперационный период.
Подготовка
Взятие биопсии считается малой хирургической манипуляцией, поэтому, разумеется, требует определенной подготовки:
- Обязательно необходимо наличие хороших вагинальных мазков на флору, поскольку при наличии воспалительного процесса инвазивная манипуляция может привести к гнойным и септическим осложнениям не только в тканях шейки матки, но и массивному процессу. Мазки сдаются за 1-2 дня перед предполагаемой манипуляцией, по мере надобности проводится санация влагалища свечами.
- Если у пациентки планируется эксцизионная биопсия, то перечень обследований куда шире – тут еще стоит сдать общие анализы крови и мочи, кровь на коагулограмму, электрокардиограмму, особенно если эксцизия будет проводиться электроножом.
- Если у пациентки есть какие-то экстрагенитальные заболевания типа бронхиальной астмы, нарушений сердечного ритма, заболеваний свертывающей системы крови и прочих серьезных состояний, требуется обязательная консультация профильного специалиста и некая предоперационная подготовка по их профилю.
Методика манипуляции
Многие пациентки очень боятся этой процедуры. Мы постараемся подробно описать методику биопсии, чтобы развеять многие страхи.
- Биопсия шейки матки проводится в любой день менструального цикла, за исключением самой менструации.
- Пациентка приходит в кабинет патологии шейки матки в назначенное ей время, располагается на гинекологическом кресле в стандартном положении.
- Врач ставит гинекологические зеркала и проводит кольпоскопию со всеми стандартными пробами, чтобы выявить участки для биопсии.
- Стенки влагалища и шейки матки обрабатываются растворами антисептиков и выполняется биопсия тем или иным способом.
- Многих пациенток очень волнует вопрос обезболивания процедуры. Сразу хочется сделать акцент на том, что шейка матки, как орган полностью лишена болевых рецепторов – то есть не болит. Поэтому максимум врачи используют спрей Лидокаина или, в случае эксцизии, внутришеечные инъекции Лидокаина или Новокаина.
- После взятия биопсии врач контролирует состояние биопсийной ранки, по мере надобности коагулирует ложе или кладет швы. На практике такая необходимость возникает достаточно редко, особенно при использовании петлевой биопсии.
- Во влагалище пациентки ставят рыхлый тампон с тем или иным антисептиком, который будет находиться там 3-4 часа.
- Следующие три-пять дней пациентке рекомендуют отказ от половой жизни, ванны, бассейна и сауны. Указанный отрезок времени пациентку могут беспокоить скудные кровянистые выделения.
- В случае эксцизионной биопсии, период выделений и, соответственно, указанных ограничений куда длиннее – до 4-5 недель. Заживление поверхности происходит под наблюдением медицинского персонала, пациентке назначают свечи для скорейшего заживления раневой поверхности, а также обработки струпа после коагуляции, которые проводят врач или акушерка 2-3 раза в неделю.
Противопоказания
Разумеется, к любой манипуляции существуют и противопоказания:
- Плохие результаты мазков, острый воспалительный процесс во влагалище и шейке матки, нелеченые ИППП. Именно для исключения такой ситуации пациентке, планирующей кольпоскопию с биопсией, обязательно рекомендуется мазок на флору и сдача анализа на половые инфекции.
- Обострение любых хронических заболеваний, даже не связанных с половой сферой. Например, обострение почечных инфекций, бронхиальной астмы, декомпенсация сахарного диабета, обострение психиатрических заболеваний – повод отложить манипуляцию до стабилизации состояния пациентки.
- Острые процессы типа ОРВИ, гриппа, острого цистита также требуют временного отказа от манипуляции.
- Выраженные нарушения свертываемости крови, склонность к кровотечениям, прием разжижающих кровь препаратов, типа Варфарина, требуют очень тщательного взвешивания необходимости процедуры, стабилизации пациентки совместно с гематологом, более тщательной подготовки к манипуляции – необходимо рассмотреть варианты биопсии в условиях стационара.
- Противопоказанием к использованию электрокоагуляторов и электроножей могут служить выраженные нарушения сердечного ритма, наличие у пациентки кардиостимуляторов.
- Беременность не является противопоказанием к процедуре биопсии, однако не проводится «на потоке». Биопсию беременной женщине берут только в условиях стационара и только по строгим показаниям – если существует реальное подозрение на рак или высокие степени предрака шейки матки.
Осложнения
Если сама по себе кольпоскопия не несет никаких опасностей, за исключением редких аллергических реакций на растворы уксуса и йода, то кольпоскопия шейки матки с биопсией, как инвазивная процедура может нести некие неприятные последствия. Они очень редкие, но пациенты имеют право о них знать и подписывают информированное согласие на данную процедуру:
- Кровотечение. Это самый частый неприятный инцидент в биопсии – кровотечение из биопсийной ранки. Наиболее часто, это происходит при биопсии конхотомом или ножевой, значительно реже – при петлевой.
- Инфицирование. Воспаление раневой поверхности, распространение воспаления на всю шейку матки и выход из очага случается при нарушении правил асептики и антисептики при проведении манипуляции, плохом мазке пациентки, несоблюдении ею рекомендаций по половому покою и купанию после манипуляции.
- Ожог – редко, но случается при использовании электрокоагулятора, неосторожном его использовании или неадекватном поведении самой пациентки при проведении процедуры.
- Аллергическая реакция. Наиболее часто аллергия возникает на анестетики типа Лидокаина или Новокаина – реже – на антисептики, йод, уксусную кислоту.
Источники
- Л. В. Марютина «Кольпоскопия. Основы алгоритмов диагностики и тактики ведения заболеваний шейки матки». Под редакцией академика РАМН, заслуженного деятеля науки РФ, доктора медицинских наук профессора Э. К. Айламазяна.
- «Кольпоскопия. Атлас и руководство» Э. Бургхард.
- «Гинекология» Г.М. Савельева и В.Т. Бреусенко, 2007 год.
Поделиться:
Кольпоскопия шейки матки
Кольпоскопия — это способ осмотреть шейку матки под увеличением. Это быстрый и простой способ обнаружить клеточные изменения в шейке матки, которые могут перерасти в рак.
Что такое кольпоскопия?
Кольпоскопия — это тип теста на рак шейки матки. Это позволяет вашему врачу осмотреть шейку матки под большим увеличением. Он используется для поиска аномальных клеток в шейке матки.
Что происходит во время кольпоскопии и биопсии?
Вы ложитесь на гинекологическое кресло как при обычным гинекологическим осмотре. Врач вводит зеркало во влагалище для того, чтобы осмотреть шейку матки.
Он обрабатывает шейку матки раствором, похожим на уксус для удаления выделений из влагалища. Это облегчает просмотр аномальных клеток. Затем смотрит на Вашу шейку матки через кольпоскоп — инструмент, который выглядит как бинокль на подставке с ярким светом. Кольпоскоп не касается Вас и не входит внутрь Вас.
Если Ваш врач увидит что-то, что не выглядит нормально, он сделают биопсию. Это означает, что он возьмет крошечный образец ткани и отправит его в лабораторию для гистологического исследования.
Существует 2 вида биопсии: один, когда берется ткань снаружи шейки матки. Другой-из внутренней поверхности шейки (из цервикального канала). Иногда Вам может потребоваться обе.
Кольпоскопия и биопсия занимает всего около 5-10 минут.
Больно ли делать кольпоскопию?
Кольпоскопия практически безболезненна. Вы можете почувствовать давление, когда внутрь вводится влагалищное зеркало. Может также покалывать или немного жечь, когда Врач обрабатывает шейку матки раствором, похожим на уксус.
Если Вам сделают биопсию, у Вас может возникнуть некоторый дискомфорт. В течение нескольких дней после биопсии у Вас могут быть небольшие пятна, кровотечение или темные выделения из влагалища.
Что я должна знать перед моим назначением?
Вам не нужно многого, чтобы подготовиться к кольпоскопии. Вот две вещи, которые Вы можете сделать, чтобы упростить задачу:
1. Запланируйте кольпоскопию, когда у Вас не будет менструации. Это облегчает хорошо осмотреть шейку матки.
2. Не принимайте душ, не пользуйтесь тампонами, не вводите лекарства во влагалище и не занимайтесь вагинальным сексом не менее чем за 24 часа до назначенного приема.
Где я могу пройти кольпоскопию?
Вы можете пройти кольпоскопию в кабинете врача, в нашей клинике «НТ-Медицина».
Что происходит после кольпоскопии?
У Вас, вероятно, не будет проблем после кольпоскопии и биопсии. Если Ваши результаты покажут какие-либо проблемы, Ваш врач может предложить дополнительные анализы или лечение.
Что мне нужно сделать после процедуры кольпоскопии?
После кольпоскопии Ваше влагалище может ощущаться немного воспаленным в течение нескольких дней. Если у Вас была биопсия, также могут быть выделения из влагалища темного цвета. Используйте прокладку, не рекомендуется принимать ванну в течение 2 недель (только гигиенический душ).
Вот некоторые другие вещи, которые следует иметь в виду после кольпоскопии и биопсии:
- Вы можете принять душ, как только захотите.
- Если у Вас не было биопсии, Вы можете заниматься вагинальным сексом в любое время.
- Если у Вас была биопсия, подождите около 3 дней до вагинального секса. Это позволяет заживлению шейки матки.
- Если Вы принимаете какие-либо лекарства, продолжайте их принимать как обычно, включая контрацептивы.
Каковы риски кольпоскопии и биопсии?
Не бывает проблем после кольпоскопии и биопсии. Редкие риски включают кровотечение или инфекцию, которая требует лечения.
Позвоните своему врачу, если у Вас есть:
- кровотечение, — если только вы не думаете, что это менструация
- жар или озноб
- обильные выделения желтого цвета или плохо пахнущие из влагалища
- сильная боль в нижней части живота
Если ты беременна
Во время беременности безопасно проходить процедуру кольпоскопии. Необходимость биопсии во время беременности является довольно низким риском, и Ваш доктор может отложить ее до тех пор, пока у Вас не появится ребенок. У беременных может быть больше кровотечений после биопсии, чем у небеременных. Это потому, что шейка матки получает повышенное кровоснабжение во время беременности.
И не волнуйтесь: проведение кольпоскопии и биопсии не повлияет на Вашу способность иметь детей в будущем.
Что делать, если мои результаты кольпоскопии не являются нормальными?
Если Ваш врач обнаружат аномальные клетки, Вам, возможно, не нужно ничего делать прямо сейчас. Иногда потребуется больше тестов или лечения. Это зависит от того, насколько ненормальны клетки Вашей шейки.
Ваш врач могут порекомендовать подождать, чтобы увидеть, восстанавливаются ли клетки самостоятельно. В этом случае у Вас будет еще один тест Папаниколау и, возможно, другие тесты для наблюдения за клетками.
Иногда биопсия также является Вашим лечением. Это потому, что Ваш врач может удалить все аномальные клетки во время биопсии. Если это так, Вам больше не понадобится лечение. Вы вернетесь к регулярным обследованиям органов малого таза, Пап-тестам и / или ВПЧ-тестам. Ваш врач скажут Вам, как часто Вы должны их принимать.
Или Вам может понадобиться дальнейшее лечение. Есть 4 процедуры, которые очень хорошо удаляют аномальные клетки и предотвращают рак шейки матки.
- Криотерапия: аномальные клетки замерзают
- LEEP: аномальные клетки удаляются с помощью тонкой проволочной петли, которая проводит электрический ток
- Лазер: аномальные клетки удаляются с помощью лазера
- Биопсия конуса: конусообразный клин вырезан из шейки матки для удаления аномальных клеток
Независимо от того, какое лечение Вы получаете, важно продолжать проходить регулярные обследования органов малого таза после того, как вы прошли лечение от аномальных клеток. Хотя эти процедуры очень эффективны, иногда возвращаются ненормальные клетки.

Почему врач может назначить после кольпоскопии биопсию тканей?
Расширенная кольпоскопия (видеокольпоскопия) позволяет врачу увидеть подозрительные изменения тканей шейки матки. Обычно после обработки специальными составами такие ткани приобретают нехарактерный оттенок, именно в этих случаях врач может провести биопсию, чтобы исключить развитие злокачественных клеток.
Как проводится биопсия?
Биопсия тканей проводится специальными щипцами, при помощи которых врач-гинеколог отделяет небольшой фрагмент тканей шейки матки. Далее специалист помещает его в специальную пробирку, чтобы отправить в лабораторию для гистологического анализа.
Является ли биопсия болезненной процедурой?
Во время биопсии могут наблюдаться болезненные ощущения, но они вполне терпимы.
Безопасна ли процедура биопсии шейки матки?
После биопсии на шейке матки остается небольшая царапина примерно 3–5 мм, которая в течение нескольких дней заживает.
Когда будут готовы результаты биопсии?
Результаты биопсии шейки матки обычно готовы в течение 1–2 недель.
В современной практике гинекологов, гинекологов-эндокринологов кольпоскопия стала незаменимым методом в диагностике различных заболеваний. Именно этот простой и безопасный способ обследования влагалища и шейки матки способствует в ряде случаев раннему выявлению злокачественных поражений тканей. Сегодня не каждая медицинская клиника может похвастаться наличием в кабинете гинеколога кольпоскопа или видеокольпоскопа. Гинекология в клинике Neo Vita — это одно из ведущих медицинских отделений.
Вопросы: где найти хорошего врача гинеколога-эндокринолога, как найти хорошего платного эндокринолога, где сделать кольпоскопию? интересуют многих. Приглашаем вас в авторскую клинику в Крылатском. У нас вы можете не просто попасть на консультацию к специалистам, но и сделать кольпоскопию, видеокольпоскопию, пройти УЗИ. Гинеколог, гинеколог-эндокринолог нашего медицинского центра — это опытный профессионал, компетентный во всех вопросах и готовый ответить на любые ваши вопросы.
Более подробно про кольпоскопию и видеокольпоскопию, стоимости данных процедур вы можете прочитать перейдя по ссылке.


Шейка матки является нижним сегментом матки у женщин. Данный участок считают одним из наиболее важных, так как в его структуре отмечается стык эпителия двух видов, на котором наиболее часто развивается злокачественный процесс. Регулярное проведение кольпоскопии шейки матки позволяет своевременно выявить патологические изменения и начать раннее лечение, предупредив рост злокачественных клеток. Однако некоторые женщины боятся проведения этой процедуры, потому что не знают, что это такое в гинекологии, для чего и как ее делают.
Содержание статьи
Что это такое — диагностическое, непростое


Кольпоскопия или colposcopy — это диагностический метод визуальной оценки экзоцервикса (вагинальная часть маточной шейки, соприкасающаяся с влагалищной микрофлорой). Для его проведения необходим кольпоскоп, который оснащён оптическим оборудованием, позволяющим визуализировать структуры под многократным увеличением.
Исследование выполняется акушером—гинекологом в большинстве лечебных учреждений с целью детального осмотра экзоцервикса и цервикального канала, выявления предраковых изменений, а также контроля эффективности лечения неопластического процесса.
Виды исследования для подробного расследования
В клинической практике используется несколько видов кольпоскопии, каждый из которых отличается целями и техникой проведения.


Простая кольпоскопия
Данный вид является наиболее распространённым и технически простым. Он направлен на визуальную оценку экзоцервикса. При его проведении оценивается характер выделений, конфигурация шейки и изменения структуры.
Первоначальной задачей является поиск аномалий в органах и тканях. Визуально выявляются воспалительные очаги, эрозии, полипы и опухолевые процессы.
Расширенная
Расширенная кольпоскопия (ее иногда сокращают как РКС) относится к более углубленному методу оценки шейки матки с помощью нанесения реагентов и оценки изменения окрашивания клеток. К основным веществам относят раствор Люголя, йода и уксусную кислоту.
Хромокольпоскопия
Данный вариант основан на обследовании шейки матки с помощью специальных красящих веществ. Проведение метода предусматривает изменение окраски разных клеток различными веществами.
Реактив зеленого или синего цвета, а также специальный светофильтр, встроенный в кольпоскоп, позволяет выявить подозрительный участок на экзоцервиксе.
Хромокольпоскопия является наиболее ценной при выявлении злокачественного процесса. Нанесение люминесцентного красителя с последующим взаимодействием с патологическими клетками приводит к испусканию свечения в ультрафиолетовых лучах.
Видеокольпоскопия
Видеокольпоскопия относится к разновидности расширенной цифровой кольпоскопии, которая проводится с помощью современного оборудования, оснащённого специальной фото— или видеокамерой.
Оборудование позволяет фиксировать увиденное изображение, а также реакцию клеток в ответ на нанесение реактивов. С помощью сохранённой информации врач может оценивают динамику лечения, а также скорость прогрессирования заболевания.
Показания и противопоказания для точного понимания
Как и любой другой диагностический метод кольпоскопия имеет свои показания и противопоказания к проведению.
Когда надо делать кольпоскопию, показания:
- появление кровянистых выделений после полового акта;
- жалобы на боли у женщины в нижних отделах живота;
- выявление эрозии;
- нарушения менструального цикла;
- появление патологических выделений;
- рецидивирующие воспалительные процессы;
- отклонения от нормы мазка на онкоцитологию;
- дискомфорт во время полового акта;
- появление генитальных кондилом;
- контроль за лечением и динамикой патологического процесса.
Перед назначением исследования необходимо исключить наличие противопоказаний. Среди них выделяют:
- период, равный двум месяцам после родов;
- период, равный месяцу после прерывания беременности;
- наличие в анамнезе лечения с помощью криодеструкции или других хирургических методов, проведённых в течение месяца.
Если пациентке назначается расширенная кольпоскопия — врачу необходимо убедиться в отсутствии аллергии на препараты, содержащие йод или уксусную кислоту.
Временно выполнять исследование нельзя, если выявляют:
- менструальное кровотечение;
- наличие воспалительного процесса в острой форме;
- выраженную атрофию слизистой.
Беременность не относится к числу противопоказаний для проведения кольпоскопии. В некоторых случаях процедура показана для своевременного выявления заболеваний, решения вопроса о пролонгировании беременности и выбора метода родоразрешения.
Женщинам с выявленной эрозией или наличием изменений в мазке на онкоцитологию, за беременность исследование назначается неоднократно. Это объясняется возможным прогрессированием заболевания и его переходом в злокачественный процесс на фоне нестабильного гормонального фона.
Менструация относится к числу временных противопоказаний для проведения кольпоскопии. Это связано с постоянным выделением кровянистых выделений, затрудняющих оценку состояния шейки матки. Также наносимые растворы могут смываться и не полноценно реагировать с клетками, что снижает информативность исследования.
Поэтому, перед выполнением кольпоскопии, врачу необходимо объяснить пациенту ход процедуры и ее особенности, а также цель, которую преследует методика. Рекомендуется отложить ее до прекращения менструации.
Как делают кольпоскопию
Если женщина знает, как проводится кольпоскопия, она не будет бояться такой важной процедуры.
Подготовка к исследованию
Подготовка к кольпоскопии шейки матки включает:
- исследование содержимого влагалища на наличие воспаления;
- исключение местных лекарственных средств с вагинальным способом введения в течение недели;
- исключение половых контактов за сутки до выполнения метода, а также использование лубрикантов;
- соблюдение правил личной гигиены за несколько часов до исследования с удалением волос при входе во влагалище, проведение спринцевания с помощью тёплой воды.
Врач должен рассказать, как подготовиться к кольпоскопии, что можно и нельзя делать до исследования.
Этапы проведения
Как проводится кольпоскопия, этапы:
- осмотр женщины с помощью зеркала с последующей его фиксацией во влагалище;
- удаление слизи и выделений из влагалища с помощью ватного тампона;
- осмотр без применения реактивов;
- нанесение на влагалищную часть маточной шейки 3% раствора уксусной кислоты;
- последующий осмотр с оценкой изменения продолжительностью не более одной минуты;
- нанесение раствора Люголя с оценкой полученного результата;
- удаление зеркала.
После процедуры: советы пациенткам
После кольпоскопии необходимо/нельзя:
- пользоваться гигиеническими средствами в течение трёх суток после исследования, так как допускается появление кровянистых выделений;
- исключить в течение 3—5 суток половые контакты, а также спринцевания и введение лекарственных средств во влагалище;
- обратиться к гинекологу при наличии длительных кровянистых выделений или других жалоб.
Расшифровка результатов
На основе результатов анализов кольпоскопии врач ставит диагноз. В норме поверхность экзоцервикса представлена плоским и цилиндрическим эпителием с четко выраженным стыком. Поверхность его гладкая с бледно—розовой окраской. Железистый эпителий может иметь шероховатую мелкозернистую поверхность с едва заметным просвечиванием сосудов.
К патологическим участкам, которые удаётся выявить, относят:
- Йод—негативную зону. Ацетобелый эпителий, вызванный резким спазмированием сосудов и побледнением поверхности при дисплазиях, кондиломах, папилломах, эритроплакии, злокачественном процессе.
- Пунктуацию или мозаику. Данное состояние вызвано аномалиями сосудистого компонента при дисплазиях, раке, атрофии или хроническом воспалении.
- Эктопию. Вариант расположения цилиндрического эпителия за пределами цервикального канала может иметь врожденный характер и не относится к патологическим изменениям.
- Дисплазию. Данные изменения являются наиболее опасными. Их относят к категории предраковых заболеваний, так как происходит изменение строения клеток и сосудов.
- Злокачественный процесс. Рак выявляется при обнаружении сразу нескольких патологических изменений.
На фото показаны примеры результатов кольпоскопии:


Ответы на часто задаваемые вопросы
При назначении процедуры врачу необходимо объяснить не только последовательность действий, но и возможные изменения самочувствия, с которыми может столкнуться пациентка.
Больно ли делать кольпоскопию шейки матки
Процедура является безболезненной. Пациентка может испытывать дискомфорт при введении гинекологического зеркала на фоне сухости влагалища, нанесении реактивов на эрозийный участок. Возможно появление симптомов жжения и зуда, которые самостоятельно исчезают через несколько минут.
Почему в процессе исследования участок не окрасился йодом
Йоднегативные участки свидетельствуют об отсутствии в клетках крахмала, который содержится в здоровых клетках. Данное состояние связано с наличием:
- диспластических или метапластических участков;
- лейкоплакии;
- атрофических участков.
Сколько по времени делается процедура
При наличии четкой и ясной картины продолжительность исследования составляет не более 10 минут. В случае выявления патологических изменений в структуре требуется более продолжительное время, которое может достигать 30 минут.
Как часто можно делать
Исследование назначается при каждом обращении женщины с жалобами на нарушение функционирования репродуктивной системы. К рекомендациям частоты выполнения метода относят:
- ежегодное обследование пациенток, не достигших возраста 35 лет от начала половой жизни;
- обследование раз в полгода для женщин старше 35 лет.
Данных рекомендаций необходимо придерживаться при отсутствии у пациентки отклонений от нормы. Если выявляются изменения структуры, частота проведения устанавливается в индивидуальном порядке.
После кольпоскопии кровит —почему, что делать
Появление выделений вызывается травматизацией тканей на фоне эрозии, сосудистых патологий или опухолевых процессов. Как правило, данное состояние не требует оказания медицинской помощи, так как проходит самостоятельно в течение суток.
Более длительное сохранение выделений кровянистого характера может быть вызвано одновременным проведением биопсии.
При обильных выделениях, напоминающих менструацию, а также нарастании патологической динамики, необходимо обратиться за помощью к специалисту. Запрещено самостоятельно использовать лекарственные и немедикаментозные методы.
После процедуры болит низ живота
Появление боли после исследования может быть связано с дискомфортом во время расширения влагалища зеркалом, а также выведения шейки матки. Данное состояние самостоятельно исчезает спустя несколько минут после окончания процедуры.
Боль может сохраняться в течение суток после проведённой биопсии. Для устранения боли рекомендуют использовать спазмолитики или нестероидные противовоспалительные средства.
В случае более длительного сохранения боли в нижних отделах живота необходимо обратиться за помощью к специалисту.
Хромокольпоскопия с биопсией — что это
Хромокольпоскопия с биопсией относится к разновидностям расширенного исследования матки. Методика основана на окрашивании экзоцервикса красителями, дающими окрашивание в специальных светофильтрах. При выявлении участка со свечением врач проводит биопсию с забором патологического фрагмента на гистологию.
Когда лучше делать, на какой день цикла
Исследование рекомендуют выполнять в первой половине цикла, получая максимально точный результат. Оптимальным считается третий день после окончания менструации.
Опасно ли исследование, какие могут быть последствия
Кольпоскопию относят к безопасным методам исследования матки. К наиболее распространённым последствиям, возникающим после процедуры, относят:
- дискомфорт в нижних отделах живота в течение суток;
- кровянистые выделения: редко, на фоне травматизации сосудов может возникать увеличение объема выделений.
Регулярное проведение исследования позволяет своевременно выявить патологические изменения на экзоцервиксе и начать лечение.
Кольпоскопией называют осмотр влагалищной части шейки матки посредством оптического прибора. Инструмент вводится во влагалище. Врач имеет возможность изучить состояние слизистой оболочки при увеличении в десятки раз. Процедура в основном применяется для выявления предраковых процессов и рака шейки матки.
Кольпоскопия – что это за процедура?
Суть процедуры основывается на выявлении очагов пораженного эктоцервикса. Определяются особенности изменения эпителия, локализация очагов, их размеры. По итогам кольпоскопии принимается решение о целесообразности биопсии или лечения выявленной патологии.

Кольпоскопия проводится:
- для профилактического обследования пациенток из групп риска по заболеваниям шейки матки;
- при патологических результатах онкоцитологического исследования мазка;
- для оценки результативности проведенного лечения;
- в рамках любого углубленного гинекологического обследования.
Диагностика не проводится в первые 2 месяца после родов или операций на шейке матки, в том числе деструктивных процедур (прижигание эрозии, лечение интрацервикальной неоплазии и т.д.).
Виды
Кольпоскопия бывает простая и расширенная. Вторая отличается тем, что предполагает проведение проб с химическими соединениями.
Перед кольпоскопией:
- проводится гинекологическое исследование;
- удаляется слизь с поверхности эктоцервикса.
Простая
Простая кольпоскопия – общий, ориентировочный метод диагностики. Он не направлен на выявлении конкретной патологии. Эктоцервикс осматривается при увеличении в 20-30, иногда в 40 раз. Определяется:
- форма эктоцервикса;
- размеры;
- состояние поверхности;
- рельеф слизистой;
- наличие разрывов, эрозий, кровоизлияний;
- границу, где плоский эпителий переходит в цилиндрический;
- цвет слизистой;
- сосудистый рисунок;
- характер отделяемого.
Кольпоскопы оснащены цветовыми фильтрами. Они позволяют более детально изучить состояние эпителиальной ткани и кровеносных сосудов. Для выявления сосудистой патологии обычно используют зеленый фильтр. Он обладает способностью поглощать красное излучение с большой длиной волны.
Расширенная
В ходе исследования проводятся различные тесты, чтобы выяснить реакцию эпителия и кровеносных сосудов на различные химические соединения.
Начинают обычно с уксусной пробы. 3% раствором обрабатывают эктоцервикс. Под действием кислоты происходят такие изменения:

- сворачивание слизи, которая находится как внутри клеток, так и вне их;
- отек эпителия;
- спазм мышечного слоя мелких сосудов.
Эффект развивается уже через полминуты после обработки. Он сохраняется в течение 3 минут. Затем начинает постепенно ослабевать. Этого времени более чем достаточно, чтобы оценить реакцию тканей.
В норме сосуды всегда сужаются. Кислота вызывает спазм мышц. Поэтому артериолы и капилляры исчезают с поля зрения врача. Если этого не происходит, делается вывод, что это патологические сосуды, образованные недавно. Они лишены полноценной мышечной стенки, поэтому не способны полноценно реагировать на обработку тканей кислым раствором.
Затем эктоцервикс обрабатывают 3% глицериновым раствором Люголя. Он содержит йод. В норме в эпителии содержится большое количество гликогена. Это сложный углевод, который используется как запас энергии. Йод окрашивает его в темно-коричневый цвет. При патологическом состоянии эпителия гликогена в нём мало. Поэтому появляются светлые, неокрашенные зоны. Проба не только позволяет засвидетельствовать факт возникших нарушений. Она дает возможность врачу понять, откуда стоит взять биопсию – материал для гистологического исследования. Это особенно важно в ситуациях, когда без предварительной обработки видимых изменений эпителиальной ткани нет.
Другие варианты расширенной кольпоскопии:
- хромокольпоскопия – основана на окрашивании влагалищной части цервикса анилиновыми или другими красителями;
- кольпомикроскопия – ткани изучают при увеличении в 200 и более раз.
Большое увеличение позволяет детально рассмотреть не только эпителий в целом, но и отдельные клетки. Изучается строение ядер и цитоплазмы. Кольпомикроскопия позволяет обнаружить явления клеточной атипии даже без гистологического исследования. Тем не менее, при подозрении на рак биопсия всё равно необходима. Даже самая информативная кольпоскопическая диагностика не может быть поводом для установления соответствующего диагноза.
Роль в диагностике рака шейки матки
Рак шейки матки относится к контролируемым заболеваниям. Его можно предотвратить или вовремя выявить и успешно вылечить. Это связано с двумя факторами:
- опухоль поддается визуальному выявлению, в отличие от тех видов рака, которые растут внутри органов;
- она развивается из патологически измененного эпителия, и путь от первых изменений до инвазивной злокачественной опухоли занимает много лет, в течение которых патология может быть выявлена и вылечена.
Поэтому рак шейки матки всё реже встречается в развитых странах. Но в развивающихся государствах он по-прежнему диагностируется очень часто, оставаясь первой причиной онкологической смертности среди всех онкогинекологических заболеваний, а также третьим среди наиболее распространенных видов рака.
Скрининг реализуется в первую очередь за счет цитологического метода. Он был разработан Папаниколау ещё в 40-х годах прошлого века. Чувствительность методики составляет около 70%. В 30% случаев врачи получают отрицательный результат при реально существующей патологии эпителия шейки матки. Причинами являются некачественный забор мазка, малое количество эпителия, неравномерное распределение на стекле и наличие артефактов по причине высыхания препарата.
Мазок на онкоцитологию в рамках скрининга рекомендовано делать всем без исключения женщинам, начиная с 21 года. Кольпоскопия не во всех странах относится к числу процедур, которые проводятся с профилактической целью, без каких-либо показаний. Но её делают как диагностическое исследование второй линии, в случае выявления патологии в результатах цитологического исследования мазка.
Роль в диагностике инфекций
Кольпоскопия информативна в выявлении инфекционного поражения эктоцервикса. Особенно это исследование важно при хронических, бессимптомных воспалениях. Хотя они не беспокоят женщину, но в итоге могут привести к бесплодию или привычному невынашиванию беременности.
Хроническое воспаление приводит к нарушению процессов клеточного деления. В результате формируются аномальные участки эпителия. В наибольшей степени методика информативна для выявления папилломавирусной инфекции. Именно она является причиной 90% всех случаев рака шейки матки. Кроме того, кольпоскопия помогает выявить признаки цервицита. Они следующие:

- увеличение зоны распространения цилиндрического эпителия;
- метаплазия плоского эпителия;
- наличие йод-негативных зон;
- ацетобелый эпителий;
- тонкая лейкоплакия;
- усиление сосудистого рисунка;
- появление аномальных сосудов.
Существуют особенности изменения эпителия при специфических цервицитах различной этиологии.
Гонорея. Выявляется сглаженный цервикальный эпителий, сосудистые звездочки, признаки гиперкератоза и обильное желтое отделяемое. Эпителий цервикса может быть вдавлен, находится ниже уровня окружающей слизистой. Отмечается слущивание эпителиоцитов. Иногда их настолько много, что клетки полностью покрывают эктоцервикс.
Хламидиоз. Цервикальный эпителий высокий. Он отстоит на несколько миллиметров от наружного зева. Визуализируются близко расположенные сосочки. Наверху каждого из них появится пузырек воздуха. Внешне эпителий может напоминать полип на широкой ножке. Отмечается кровоточивость слизистой. Сосуды расширены. Патологические участки не окрашиваются йодом.
Микоплазмоз. Ведущим симптомом является кровоточивость. Она выше, чем при хламидиозе. Высота эпителия ниже, но тоже увеличена. Часто отмечаются признаки лейкоплакии. При обработке уксусом возникает кольпоскопическая картина «пчелиных сот». При окраске йодом слизистая становится пятнистой.
Гарднереллез. На эпителии шейки матки появляются пузыри. Капилляры расширены и имеют тёмный цвет за счет замедления кровообращения. Реакции на уксус нет, а на йод – сомнительная. Патологические изменения в эпителии отсутствуют.
Трихомониаз. При длительном течении обнаруживаются полипы цервикального канала. Кольпоскопическая картина может быть весьма разнообразной. Шейка часто становится отечной, бочкообразной. Сосуды расширены. Отмечается эктопия цервикса. Выявляются столбики патологически измененного эпителия в виде манной крупы. Они не окрашиваются йодом. Уксусная проба положительная.
Кольпоскопия при беременности
У беременных иногда диагностируют рак. В 45% случаев это опухоль шейки матки. Это связано с тем, что сама беременность увеличивает риск его развития по причине утолщения эпителиального пласта и нарастания явлений дисплазии. Хотя некоторые исследования показывают обратную картину: после зачатия ребенка диспластические изменения, которые были до беременности, часто регрессируют.
Кольпоскопия может проводиться во время беременности для выявления патологии цервикса. При этом врач учитывает, что в период гестации шейка матки выглядит по-другому. Некоторые изменения происходят с ней в норме. Это часто приводит к гипердиагностике дисплазии (это состояние диагностируется в ситуациях, когда на самом деле патологических изменений эпителия нет).
Основные особенности кольпоскопии у беременных:

- возрастание гравидарной эктопии – позволяет обнаружить патологические участки эпителия, которые ранее были скрыты внутри цервикального канала;
- стимуляция плоскоклеточной метаплазии – усиливается реакция на уксусную кислоту;
- отек и гипертрофия стромы увеличивают в размерах и область поражения цервикса;
- снижение тонуса влагалища и обильное выделение слизи затрудняет исследование;
- усиливается васкуляризация – кровеносных сосудов в шейке матки становится больше;
- цианотичность и кровоточивость имитирует заболевания шейки матки и патологические сосудистые сети, хотя на самом деле при беременности это норма;
- изменение рельефа слизистой может вызывать необоснованные подозрения на злокачественный процесс.
При беременности всегда наблюдается физиологическая эктопия. Это явление, при котором цилиндрический эпителий смещается в сторону влагалища. Происходит это не вследствие его разрастания, а по причине увеличения шейки матки, которое особенно выражено во второй половине беременности.
Подпишитесь на новости
Упростите свою жизнь – наша рассылка станет полезной для Вас.
причин, симптомов и вариантов лечения
Медицински рассмотрен Drugs.com. Последнее обновление: 25 сентября 2019 года.
Что такое тест?

Кольпоскопия — это процедура, при которой увеличительная линза используется для тщательного изучения шейки матки женщины, вход в матку, расположенный на внутреннем конце влагалища. Кольпоскоп — это в основном пара специальных биноклей на прокатном стенде. Просматривая кольпоскоп, врач может выявить аномально появляющиеся области шейки матки, которые затем могут быть подвергнуты биопсии.Патологоанатом исследует образец биопсии под микроскопом, чтобы определить, присутствует ли предраковое состояние (или, редко, рак).
Кольпоскопия проводится для оценки ненормального мазка Папаниколау. Целесообразно сделать кольпоскопию, если у вашего папы обнаружены аномальные клетки, особенно если у вас есть вирус папилломы человека (ВПЧ), обнаруженный в образце пап. Также целесообразно сделать кольпоскопию, если вы обнаружили ВПЧ в повторных образцах пап. Это верно, даже если клетки кажутся нормальными.
Как мне подготовиться к тесту?
Если вы думаете, что можете быть беременны, сообщите об этом своему врачу; может потребоваться отложить = «отложить» процедуру.Постарайтесь назначить тест на день, когда у вас не будет менструаций. За день до теста избегайте половых сношений и использования любых кремов во влагалище.
Что происходит при выполнении теста?
Тест начинается с обследования таза и другого мазка Папаниколау, а также тестирования на вирус ВПЧ, если это еще не было сделано. Затем врач использует ватную палочку, чтобы нанести на шейку раствор, содержащий уксусную кислоту (похожую на белый уксус).Это делает любые ненормальные области временно побелеть. Решение может слегка сгореть. Увеличительная линза в кольпоскопе позволяет врачу лучше видеть белые области.
Если на шейке матки имеются ненормальные участки, ваш врач может сделать биопсию шейки матки с помощью небольших машинки для стрижки. Во время биопсии вы почувствуете сдавливание или судороги, и может возникнуть кровотечение. Если есть кровотечение, кровотечение обычно можно остановить химическим раствором, который наносят ватным тампоном, но вам также может понадобиться стежок.
Какие риски есть от теста?
Сама кольпоскопическая экспертиза (без биопсии) не имеет рисков. При биопсии существует очень небольшой риск кровотечения и инфекции, что может потребовать дополнительного лечения. Если была сделана биопсия, у вас могут быть спазмы и выделения или легкое кровотечение из влагалища в течение нескольких дней. Разряд будет зернистым и черным (или иногда серым), если для остановки кровотечения использовался химический раствор.
Должен ли я сделать что-то особенное после окончания теста?
Вы можете сразу же вернуться к работе или обычным занятиям.Если у вас кровотечение, используйте гигиенические прокладки, а не тампоны, в течение первого дня после процедуры. Если у вас была биопсия, ваш врач может также посоветовать вам подождать день или два перед половым актом, потому что это может вызвать дополнительное кровотечение. Позвоните своему врачу, если у вас кровотечение со сгустками, необычный запах влагалища, лихорадка или тазовая боль.
Сколько времени пройдет, прежде чем станет известен результат теста?
Ваш врач сразу же сообщит вам, если на шейке матки появляются ненормальные участки.Если биопсия сделана, для получения результатов может потребоваться от трех дней до недели.
Когда ваш врач получает отчет, он или она может порекомендовать дополнительное тестирование (включая дополнительные мазки Папаниколау) или лечение, в зависимости от результатов теста.
Ваш доктор, вероятно, попросит вас вернуться после того, как шейка матки успела зажить после биопсии, обычно через две недели или после следующего менструального цикла. Дополнительное лечение может включать удаление любых патологических участков шейки матки.Это может включать в себя:
Снятие аномальных ячеек с помощью специальной электрической проводной петли (известной как процедура LEEP)
Замораживание части поверхности шейки матки (криотерапия) или
Удаление тонкого слоя шейки матки по всему отверстию (биопсия конуса или конизация).
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, относится к вашим личным обстоятельствам.
Медицинский отказ от ответственности
,Обзор теста
Кольпоскопия — это способ для вашего доктора использовать специальное увеличительное устройство для наблюдения за вашей вульвой, влагалищем и шейкой матки. Если врач видит проблему, он или она может взять небольшой образец ткани (биопсию) из шейки матки или изнутри отверстия шейки матки. Образец рассматривается под микроскопом.
Этот тест чаще всего проводится, когда результат теста Пап является ненормальным. Большинство аномальных Пап-тестов вызваны вирусными инфекциями.Примерами являются ВПЧ-инфекция и другие виды инфекции, например, вызванные бактериями, грибами (дрожжами) или простейшими ( Trichomonas ). Естественные изменения в клетках шейки матки (атрофический вагинит), связанные с менопаузой, также могут вызывать ненормальный Пап-тест. В некоторых случаях необработанные изменения клеток шейки матки, которые вызывают аномальные мазки Папаниколау, могут стать предраковыми или злокачественными изменениями.
Во время теста ваш врач использует освещенное увеличительное устройство, похожее на бинокль. Это устройство называется кольпоскопом.Это позволяет вашему врачу видеть проблемы, которые будут пропущены невооруженным глазом. К кольпоскопу можно прикрепить камеру для съемки или видеозаписи влагалища и шейки матки.
Ваш врач может нанести уксус (уксусную кислоту), а иногда и йод на влагалище и шейку матки с помощью ватного тампона или ватных шариков. Это позволяет врачу более четко видеть проблемные зоны.
Почему это сделано
Кольпоскопия сделана для:
- Проверьте шейку матки на наличие проблемных зон, когда тест Папаниколау был ненормальным.Если обнаружен участок аномальной ткани, часто делают биопсию.
- Проверьте боль или другие проблемы (например, генитальные бородавки), обнаруженные на влагалище и шейке матки или вокруг них.
- Наблюдение за ненормальными участками, замеченными при предыдущей кольпоскопии. Это также можно сделать, чтобы увидеть, работает ли лечение проблемы.
- Проверьте шейку матки на наличие проблемных зон, если тест ВПЧ показывает тип ВПЧ высокого риска.
Как подготовить
Сообщите своему врачу, если вы:
- Вы беременны или можете быть беременны.Перед анализом можно сделать анализ крови или мочи, чтобы выяснить, беременны ли вы. Кольпоскопия безопасна во время беременности. Если во время теста необходима биопсия шейки матки, вероятность какого-либо вреда беременности (например, выкидыш) очень мала. Но у вас может быть больше кровотечения из биопсии. Кольпоскопия может быть повторена примерно через 6 недель после рождения вашего ребенка.
- Принимайте любые лекарства.
- Есть аллергия на любые лекарства.
- Принимайте разбавитель крови, или если у вас были проблемы с кровотечением.
- Лечился от вагинальной, цервикальной или тазовой инфекции.
Не занимайтесь сексом и не кладите ничего во влагалище за 24 часа до теста. Это включает в себя душ, тампоны и вагинальные лекарства. Вы опустошите свой мочевой пузырь непосредственно перед тестом.
Вы можете принять обезболивающее, такое как ибупрофен (Advil или Motrin). Лучше всего принимать его за 30-60 минут до теста, особенно если можно сделать биопсию. Это может помочь уменьшить любую спазматическую боль, которая может у вас возникнуть.
Запланируйте кольпоскопию на период, когда у вас нет менструации. Сильное кровотечение затрудняет врачу осмотр шейки матки. Лучшее время для этого теста — в начале менструального цикла. Обычно это от 8 до 12 дней после начала последней менструации.
Вас попросят подписать форму согласия, в которой говорится, что вы понимаете риски, связанные с тестом, и соглашаетесь на его проведение.
Поговорите со своим врачом о любых проблемах, связанных с необходимостью проведения теста.Спросите о его рисках, как это будет сделано, или что будут означать результаты. Чтобы помочь вам понять важность этого теста, заполните информационную форму медицинского теста.
Как это делается
Кольпоскопия обычно проводится гинекологом, врачом по семейной медицине или практикующей медсестрой, которая была подготовлена для проведения теста. Если биопсия сделана, образец будет рассмотрен патологом. Этот тест можно сделать в кабинете вашего врача.
Вам нужно будет снять одежду ниже пояса.Вам будет предоставлено покрытие, чтобы драпировать вокруг вашей талии. Затем вы будете лежать на спине на экзаменационном столе. Ваши ноги будут подняты и положены в подставки для ног (стремена).
Доктор вставит в ваше влагалище смазанный инструмент, называемый зеркалом. Он мягко раздвигает стенки влагалища, чтобы ваш врач мог видеть внутри влагалища и шейки матки.
Кольпоскоп перемещается рядом с вашим влагалищем. Ваш доктор просматривает влагалище и шейку матки. На вашей шейке матки можно использовать уксус (уксусную кислоту) или йод, чтобы лучше видеть аномальные участки.Фотографии или видео влагалища и шейки матки могут быть сделаны.
Если на шейке матки обнаружены участки аномальной ткани, ваш врач возьмет небольшой образец ткани. Это называется биопсией шейки матки. Обычно берется несколько образцов. Образцы просматривают под микроскопом на предмет изменений в клетках, которые могут означать, что рак может присутствовать или может развиться. При возникновении кровотечения можно использовать специальную жидкость (мазок Монселя) или нитрат серебра, чтобы остановить кровотечение.
Если изнутри отверстия шейки матки требуется образец ткани, будет проведен тест, называемый эндоцервикальным кюретажем (ECC).Эта область не видна при кольпоскопе. Таким образом, небольшой инструмент с острыми краями, называемый кюреткой, осторожно помещается в область для взятия образца. ECC занимает меньше минуты, чтобы сделать. Это может вызвать легкие спазмы. ECC не делается во время беременности.
Кольпоскопия и биопсия шейки матки обычно занимают около 15 минут.
Каково это
Вы можете почувствовать некоторый дискомфорт при установке зеркала. Вы можете почувствовать щепотку и спазмы, если берется образец ткани.
Риски
В редких случаях биопсия шейки матки может вызвать инфекцию или кровотечение. Кровотечение обычно можно остановить с помощью специальной жидкости или тампона на этой области.
После теста
Если у вас есть биопсия, ваше влагалище может чувствовать боль в течение дня или двух. Некоторое влагалищное кровотечение или выделения нормальны в течение недели после биопсии. Разряд может быть темного цвета. Вы можете использовать гигиеническую прокладку для кровотечения. Не принимайте душ, не занимайтесь сексом и не пользуйтесь тампонами в течение 1 недели.Это даст время для заживления вашей шейки матки. Не занимайтесь спортом в течение 1 дня после кольпоскопии.
Следуйте инструкциям, которые дал вам ваш врач. Позвоните своему врачу, если у вас есть:
- Сильное вагинальное кровотечение. (Это означает больше, чем нормальный менструальный период).
- Лихорадка.
- Боль в животе.
- Пахнущие выделения из влагалища.
Кольпоскопия — это возможность для вашего доктора использовать специальное увеличительное устройство для исследования вульвы, влагалища и шейки матки.
Ваш врач поговорит с вами о том, что он или она увидят во время теста. Лабораторные результаты биопсии могут занять несколько дней или более.
Нормально: | Уксус или йод не имеют каких-либо участков аномальной ткани. Влагалище и шейка матки выглядят нормально. |
В образце биопсии нет аномальных клеток. | |
Аномальный: | Уксус или йод показывает участки аномальной ткани.Язвы или другие проблемы, такие как генитальные бородавки или инфекция, обнаруживаются во влагалище или шейке матки или вокруг нее. |
Образец биопсии показывает аномальные клетки. Это может означать, что рак шейки матки присутствует или может развиться. |
Что влияет на тест
Возможно, вы не сможете пройти тест, или результаты могут оказаться бесполезными, если:
- Вы занимались сексом за 24 часа до теста.
- Вы используете душ, тампоны или вагинальные кремы или лекарства за 24 часа до теста.
- Во время теста у вас менструальный период.
- У вас вагинальная или цервикальная инфекция.
- Вы прошли через менопаузу. Гормональные изменения могут затруднить четкое изображение канала шейки матки.
Что думать о
- Кольпоскопия дает вам и вашему врачу больше информации, если у вас есть ненормальный результат теста Папаниколау.
- Если кольпоскопия и биопсия шейки матки нормальны, маловероятно, что у вас есть клеточные изменения, которые могут привести к раку шейки матки.Но ваш доктор может по-прежнему хотеть, чтобы вы проходили тестирование чаще в течение определенного периода времени.
- Может понадобиться еще одна биопсия, если мазок Папаниколау, кольпоскопия и биопсия шейки матки показывают разные результаты.
- У женщин с ВИЧ больше шансов заболеть раком шейки матки. Кольпоскопия обычно рекомендуется женщинам с ВИЧ и патологическим Пап-тестом.
Отзывы
Прочие работы Консультации
- Chernecky CC, Berger BJ (2008).Лабораторные тесты и диагностические процедуры, 5-е изд. Сент-Луис: Сондерс.
- Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям, 8-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
- Pagana KD, Pagana TJ (2010). Руководство по диагностическим и лабораторным испытаниям Мосби, 4-е изд. Сент-Луис: Мосби.
Кредиты
Текущий на: 21 августа 2019
Автор: Healthwise Staff
Медицинский обзор: Сара Маршалл MD — Семейная медицина
Мартин Дж.Gabica MD — семейная медицина
E. Грегори Томпсон MD — внутренняя медицина
Kathleen Romito MD — семейная медицина
Kevin C. Kiley MD — акушерство и гинекология
По состоянию на 21 августа 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Сара Маршалл MD — Семейная медицина и Мартин Дж. Габика MD — Семейная медицина и E.Грегори Томпсон, доктор медицины — внутренняя медицина и Кэтлин Ромито, доктор медицины — семейная медицина, Кевин К. Кили, доктор медицины — акушерство и гинекология,
,Биопсия шейки матки | Медицина Джона Хопкинса
Что такое биопсия шейки матки?
Биопсия шейки матки — это процедура удаления ткани из шейки матки с целью выявления аномальных или предраковых состояний или рака шейки матки.
Шейка матки — это нижняя, узкая часть матки. Он образует канал, который открывается во влагалище.
Биопсия шейки матки может быть выполнена несколькими способами. Биопсия может удалить образец ткани для тестирования. Это может также использоваться, чтобы полностью удалить аномальную ткань.Он также может лечить клетки, которые могут превратиться в рак.
Типы биопсии шейки матки включают в себя:
Пункционная биопсия. Эта процедура использует круглое лезвие, например, перфоратор отверстия для бумаги, для удаления образца ткани. Одна или несколько биопсий могут быть сделаны на разных участках шейки матки.
Биопсия конуса. Эта процедура использует лазер или скальпель, чтобы удалить большой конусообразный кусок ткани из шейки матки.
Эндоцервикальный кюретаж (ECC). Эта процедура использует узкий инструмент, называемый кюреткой, чтобы очистить слизистую оболочку эндоцервикального канала. Это область, которая не видна снаружи шейки матки.
Зачем мне нужна биопсия шейки матки?
Биопсия шейки матки может быть сделана, если во время обследования таза обнаружены аномалии. Это также может быть сделано, если аномальные клетки обнаружены во время Пап-теста. Положительный тест на вирус папилломы человека (ВПЧ) также может потребовать биопсии шейки матки. ВПЧ — это тип инфекции, передающейся половым путем.Определенные типы ВПЧ могут вызывать рак шейки матки и другие менее распространенные типы рака половых органов. Биопсия шейки матки часто проводится как часть кольпоскопии. Это также называется кольпоскопической биопсией шейки матки. Кольпоскопия использует инструмент со специальной линзой, чтобы посмотреть на ткани шейки матки.
Биопсия шейки матки может быть сделана, чтобы найти раковые или предраковые клетки на шейке матки. Клетки, которые кажутся ненормальными, но еще не являются злокачественными, называются предраковыми. Эти аномальные клетки могут быть первым признаком рака, который может развиться спустя годы.
Биопсия шейки матки может также использоваться для диагностики и лечения этих состояний:
Безраковый рост (полипы) на шейке матки
Генитальные бородавки. Это может означать, что у вас есть инфекция ВПЧ. ВПЧ является фактором риска развития рака шейки матки.
Диэтилстилбестрол (ДЭС), если ваша мать принимала ДЭС во время беременности. ДЭС повышает риск развития рака репродуктивной системы.
У вашего поставщика медицинских услуг могут быть другие причины рекомендовать биопсию шейки матки.
Каковы риски для биопсии шейки матки?
Некоторые возможные осложнения могут включать в себя:
Кроме того, биопсия колбочек может увеличить риск бесплодия и выкидыша. Это из-за изменений и рубцов в шейке матки, которые могут произойти в результате процедуры.
Сообщите своему врачу, если:
У вас аллергия или чувствительность к лекарствам, йоду или латексу.
Вы беременны или думаете, что можете быть беременной.Некоторые виды биопсии шейки матки могут быть сделаны во время беременности, но другие не могут.
Если возможно, биопсия шейки матки будет назначена через 1 неделю после вашего периода.
У вас могут быть риски в зависимости от вашего конкретного состояния здоровья. Обязательно поговорите со своим поставщиком о любых проблемах, которые у вас есть до процедуры.
Некоторые вещи могут сделать биопсию шейки матки менее точной. К ним относятся:
Как мне подготовиться к биопсии шейки матки?
Ваш лечащий врач объяснит вам процедуру, и вы сможете задать вопросы.
Вас попросят подписать форму согласия, которая дает ваше разрешение на проведение процедуры. Внимательно прочитайте форму и задайте вопросы, если что-то не понятно.
Обычно вам не нужно прекращать есть или пить перед простой биопсией шейки матки. Если ваша биопсия нуждается в анестезии, вам может потребоваться поститься в течение определенного количества часов до процедуры. Это обычно после полуночи.
Сообщите своему врачу, если вы беременны или думаете, что беременны.
Сообщите своему врачу, если вы чувствительны к аллергии на какие-либо лекарства, латекс, ленту или анестетики (местные и общие) или у вас есть аллергия на них.
Расскажите своему поставщику обо всех лекарствах, которые вы принимаете. Это включает рецепты, безрецептурные лекарства и травяные добавки.
Сообщите своему врачу, если у вас было нарушение свертываемости крови. Также сообщите своему поставщику, если вы принимаете какие-либо разжижающие кровь лекарства (антикоагулянты), аспирин или другие лекарства, которые влияют на свертываемость крови.Возможно, вам придется прекратить прием этих лекарств до проведения теста.
Вы не должны использовать тампоны, вагинальные кремы или лекарства, или душ за 24 часа до процедуры.
Вам не следует заниматься сексом в течение 24 часов до процедуры.
Ваш лечащий врач может попросить вас принять обезболивающее за 30 минут до процедуры. Или вам могут дать лекарство, которое поможет вам расслабиться перед началом анестезии. Вам понадобится кто-то, чтобы отвезти вас домой потом.
Вы можете принести гигиеническую прокладку домой после процедуры.
Следуйте любым другим инструкциям, которые ваш провайдер дает вам, чтобы подготовиться.
Что происходит во время биопсии шейки матки?
Вы можете сделать биопсию шейки матки в офисе поставщика медицинских услуг, амбулаторно или во время пребывания в больнице. Некоторые процедуры биопсии требуют только местной анестезии. Другим нужен регионарный или общий наркоз. Способ проведения теста может варьироваться в зависимости от вашего состояния и практики вашего поставщика медицинских услуг.
Как правило, биопсия шейки матки следует этому процессу:
Вам нужно будет полностью раздеться или от пояса и надеть больничное платье.
Перед процедурой вам скажут опорожнить мочевой пузырь.
Вы будете лежать на экзаменационном столе, поддерживая ваши ноги и ноги, как при обследовании таза.
Ваш лечащий врач введет инструмент, называемый зеркалом, во влагалище.Это расширит стенки влагалища на части, чтобы достичь шейки матки.
Часто поставщик медицинских услуг использует кольпоскоп. Это инструмент со специальной линзой, например, микроскопом, который помогает увидеть ткани шейки матки. Поставщик поставит кольпоскоп при открытии вашего влагалища. Это не войдет в ваше влагалище.
Ваш лечащий врач проверит кольпоскоп на наличие проблемных областей на шейке матки или во влагалище.
Он или она может чистить и пропитывать шейку матки раствором уксуса (раствор уксусной кислоты).Это решение помогает сделать аномальные ткани белыми, чтобы их было легче увидеть. Вы можете почувствовать легкое жжение. Раствор йода может быть использован для покрытия шейки матки. Это называется тестом Шиллера.
Тип биопсии будет зависеть от размера и формы аномальных клеток, а также от того, где они находятся.
Медицинский работник может оцепенеть, используя маленькую иглу для введения лекарства.
Он или она может использовать щипцы (tenaculum), чтобы держать шейку матки устойчивой для биопсии.Вы можете почувствовать спазмы, когда щупальце установлено.
Количество удаленной ткани и место ее удаления зависят от типа биопсии. Для простой биопсии шейки матки один или несколько небольших образцов ткани будут удалены с помощью специального типа щипцов. Когда это будет сделано, вы можете почувствовать легкое пощипывание или судороги. Клетки изнутри цервикального канала могут быть удалены с помощью специального инструмента, называемого эндоцервикальной кюреткой или эндоцервикальной щеткой. Это также может вызвать спазмы.
Для биопсии конуса поставщик может использовать процедуру электрохирургического удаления контура (LEEP) или процедуру биопсии конуса с холодным ножом. При биопсии конуса с холодным ножом для удаления тканей можно использовать лазер или хирургический скальпель. Эта процедура требует регионарной или общей анестезии.
Кровотечение из места биопсии можно лечить с помощью пастообразного препарата для местного применения. Поставщик может также использовать зонд (электрокаутеризация) или швы (швы), чтобы остановить кровотечение.
После биопсии конуса поставщик может упаковать шейку матки под давлением. Ваш провайдер скажет вам, как удалить эту упаковку.
Поставщик отправит ткань в лабораторию для тестирования.
Что происходит после биопсии шейки матки?
Ваше выздоровление будет зависеть от типа проведенной биопсии и от того, была ли у вас анестезия.
Если у вас регионарная или общая анестезия, вы попадете в палату для наблюдения.Как только ваше кровяное давление, пульс и дыхание стабилизируются, и вы будете настороже, вы будете доставлены в больничную палату или выписаны к себе домой. Если вы проходили процедуру амбулаторно, вы должны запланировать, чтобы кто-то отвез вас домой.
После простой биопсии вы можете отдохнуть перед процедурой несколько минут после процедуры.
Вы можете надеть гигиеническую прокладку для кровотечения. Это нормально, когда в течение нескольких дней наблюдаются небольшие спазмы, пятна и выделения темного или черного цвета.Темные выделения из лекарств, нанесенных на шейку матки для контроля кровотечения.
Принимайте обезболивающее при судорогах, как рекомендовано вашим лечащим врачом. Аспирин или некоторые другие обезболивающие препараты могут увеличить вероятность кровотечения. Обязательно принимайте только рекомендуемые лекарства.
Вас могут попросить не принимать душ, не использовать тампоны или заниматься сексом в течение 1 недели после биопсии или в течение периода, рекомендованного вашим лечащим врачом.
После биопсии конуса вы не должны ничего вводить во влагалище, пока шейка матки не заживет.Это может занять несколько недель. У вас также могут быть другие ограничения на вашу деятельность, в том числе отсутствие тяжелых работ.
Вы можете вернуться к своей обычной диете, если ваш врач не скажет вам иначе.
Ваш лечащий врач сообщит вам, когда следует вернуться для дальнейшего лечения или ухода. Как правило, женщинам, которым сделали биопсию шейки матки, понадобятся более частые мазки Папаниколау.
Скажите своему врачу, если у вас есть какие-либо из следующих:
Ваш лечащий врач может дать вам другие инструкции после процедуры, в зависимости от вашей ситуации.
,кольпоскопия и биопсия шейки матки
Кольпоскопия — это процедура, выполняемая с помощью устройства, называемого кольпоскопом, которое позволяет гинекологу иметь увеличенный и просвещенный обзор вульвы, влагалища и шейки матки. Кольпоскопия часто используется, когда врач намеревается сделать биопсию шейки матки.Кольпоскопия
В этой статье мы объясняем, что такое кольпоскопия, как она сделана, каковы показания и каковы возможные осложнения этого обследования.Кольпоскопия — это слово греческого происхождения, которое можно перевести как «просмотр влагалища» или «визуально осмотреть влагалище». Кольпоскопия на самом деле является тестом, который позволяет врачу обследовать не только влагалище, но и вульву (наружную часть женских половых органов) и шейку матки, гораздо более тщательно, чем при обычном гинекологическом исследовании, которое проводится невооруженным глазом.
Несмотря на то, что его название предполагает некоторое сходство с более инвазивными тестами, такими как колоноскопия или эндоскопия, при кольпоскопии, нет никакого введения какого-либо устройства во влагалище пациента.Кольпоскоп — это устройство, которое больше похоже на камеру или бинокль, как вы можете видеть на картинке рядом. Есть в любое время контакт кольпоскопа с половой областью, при этом он всегда находится на расстоянии около 30 см от пациента.
Преимущество кольпоскопии по отношению к обычному гинекологическому обследованию заключается в том, что она способна правильно освещать влагалищный канал и позволяет гинекологу просматривать область через увеличительную линзу, позволяя идентифицировать поражения слизистой влагалища и матки толстой кишки, что невооруженным глазом не могу воспринимать.Кольпоскоп также позволяет гинекологу использовать цветные фильтры в качестве зеленого или синего света для выделения изменений в васкуляризации в области шейки матки.
Кольпоскопия — это обследование, которое служит дополнением к общему гинекологическому обследованию, обычно назначается, когда гинеколог считает необходимым более детальную оценку половых путей. В целом, обе ситуации указывают на способ кольпоскопии, когда исследование мазка Папаниколау показывает некоторое изменение, наводящее на мысль о предраковом поражении, или когда во время обычного гинекологического обследования гинеколог распознает любое подозрительное повреждение в слизистой оболочке влагалища или шейки матки.В обоих случаях кольпоскопия используется для того, чтобы гинеколог мог сделать биопсию подозрительной области. Кольпоскопия мало чем отличается от обычного гинекологического обследования. Пациент ложится на стол с раздвинутыми ногами, и гинеколог вводит зеркало, также известное как утка, во влагалище, чтобы посмотреть внутрь. Пока все так же, как пациент привык. С помощью кольпоскопа, который, как мы уже говорили, часто находится на расстоянии около 30 см от вульвы, врач проводит тщательную оценку всей слизистой влагалища и шейки матки.Как правило, выполняется одна или несколько биопсий слизистой влагалища и шейки матки.Если врач может обнаружить кольпоскоп любого подозрительного поражения, он выполнит биопсию этого поражения. Если нет явных повреждений, гинеколог может использовать краситель для облегчения идентификации ткани по изменениям ее клеток. Двумя наиболее часто используемыми методами являются тест Шиллера, в котором используется раствор на основе йода, или тест уксусной кислоты, в котором, как следует из названия, используется раствор уксусной кислоты. Если есть изменения на клеточном уровне, с этими красителями они становятся более очевидными, помогая гинекологу выбрать, какие области шейки матки следует биоптировать.
Если у последнего мазка Папаниколау пациента уже более 6 недель, может быть выполнен новый кюретаж шейки матки для образца, который будет отправлен вместе с материалом для биопсии.
Полное обследование длится от 15 до 20 минут и безболезненно. Некоторые пациенты испытывают некоторый дискомфорт во время прохождения зеркала или во время биопсии, но в целом это не имеет большого значения. Не требуется анестезия или седация для выполнения кольпоскопии. Любая пространственная подготовка к экзамену также не нужна.
Противопоказания и меры предосторожности при проведении кольпоскопии
Абсолютных противопоказаний к проведению кольпоскопии нет. Тем не менее, необходимо соблюдать осторожность для оптимизации кольпоскопии.Первый пункт — не выполнять кольпоскопию во время менструального цикла. Лучшее время для проведения кольпоскопии — первая половина цикла, через несколько дней после окончания менструации.
Также не показано проведение кольпоскопии у женщин, у которых известно наличие вагинальной или цервикальной инфекции.Воспаление, выделения и кровотечение могут нарушить правильную визуализацию влагалища и шейки матки. Воспаление также может вызвать болезненное прохождение зеркала, что делает обследование более проблематичным, чем ожидалось. Поэтому предлагается лечение любой гинекологической инфекции до обследования.
Кольпоскопия может быть выполнена без каких-либо проблем у беременных женщин. Однако следует избегать как биопсии, так и выскабливания из-за повышенного риска кровотечений и осложнений во время беременности.
Биопсия также не должна выполняться у пациентов, принимающих антикоагулянты. По возможности, препарат следует прекратить перед процедурой, чтобы минимизировать риск кровотечения.
Пациент будет проходить кольпоскопию, следует избегать секса за два дня до обследования. Также не рекомендуется вводить какой-либо предмет во влагалище, будь то тампон, кремы, мази или вагинальные свечи в течение 48 часов.
Осложнения кольпоскопии
При соблюдении условий, описанных в предыдущем разделе, риск кольпоскопии осложнений очень низок.На самом деле кольпоскопия сама по себе не требует никакого риска. Осложнения могут вызвать биопсию и выскабливание, которые могут вызвать кровотечение или инфекцию.Частота осложнений очень низкая. Риск кровотечения у небеременных и без коагуляционных больных пациентов очень мал. После биопсии гинеколог обычно использует раствор Монселя, который помогает излечить травму, останавливая любое кровотечение, которое может возникнуть.
Кольпоскопия с биопсией никоим образом не предопределяет фертильность пациента.
Некоторый вагинальный дискомфорт может возникнуть в первые 2 или 3 дня после обследования. Незначительное кровотечение может происходить в течение недели. Оползни также распространены и могут быть темного цвета, если доктор использовал решение Monsel.Рекомендуется избегать упражнений в первые 24-48 часов после процедуры. Половых сношений следует избегать не менее 1 недели. Вагинальный спринцевание и буфер также не должны использоваться.
С вашим гинекологом следует связаться, если вы заметили: сильное кровотечение, лихорадка, сильная боль в животе или влагалище и оползни с очень сильным запахом.
Важно знать, что биопсия обычно занимает и может быть доступна только через 2 или 3 недели.
