Отделение ревматологии. Диагностика, лечение, консультация ревматолога в Медицинском центре на Яузе |Москва
В своей работе ревматологи Клинического госпиталя на Яузе используют современную медицинскую технику, которая позволяет повысить точность диагностики и эффективность лечения.
Компьютерный томограф Ingenuity Elite 128 срезов (Philips, Нидерланды)
Новинка в отрасли — полностью цифровой аппарат, оснащенный технологией iMR, что позволяет одновременно снижать лучевую нагрузку и улучшать качество изображений на 60%-80%. Новейшие цифровые технологии помогают получать сигнал высокой точности, без помех, помогая чёткой визуализации мелких деталей, в том числе новообразований
ПодробнееМагнитно-резонансный томограф Ingenia 1,5 Тл (Philips, Нидерланды)
Первая в мире модель полностью цифрового МР-томографа, обеспечивающая самое быстрое исследование с сохранением высокого разрешения снимков. Это очень важно для пациентов с боязнью замкнутых пространств, испытывающих боли при длительном сохранении неподвижности. Комфортность процедуры обеспечена также максимально возможным диаметром аппарата (70 см), произвольным управлением внутренней средой — освещением, вентиляцией, температурой.
Рентгеновский аппарат Digital Diagnost (Philips, Нидерланды)
Полностью цифровая рентгенографическая станция, обеспечивающая самую высокую скорость передачи и обработки данных, получение наиболее качественного изображения. Беспроводные цифровые плоскопанельные детекторы снижают лучевую нагрузку (сопоставима с нагрузкой при двухчасовом перелете на самолете или просмотре телевизора) и передают изображение на сервер. Мы проводим широкий спектр рентгенологических исследований.
ПодробнееУльтразвуковой сканер Accuvix A30 (Samsung Medison, Корея)
Обеспечивает ультразвуковую диагностику экспертного уровня с отличной визуализацией. Позволяет врачу оценить состояние органов брюшной полости, щитовидной железы и регионарных лимфоузлов, репродуктивной женской системы, выявить на ранних стадиях доброкачественные или злокачественные новообразования.
Позволяет врачу оценить состояние органов брюшной полости, щитовидной железы и регионарных лимфоузлов, репродуктивной женской системы, выявить на ранних стадиях доброкачественные или злокачественные новообразования.
HI VISION Preirus (Hitachi, Япония)
Ультразвуковой сканер премиум-класса позволяет получать детальное изображение органов, применяется во всех областях медицины, в том числе используется при проведении стресс-эхокардиографии (с велоэргометром SHIILLER, Швейцария) и эндоУЗИ (с эндоскопом PentaxEG3870 UTK).
Применяется технология широкополосного формирования луча, сверхбыстрой обработки изображения. Передовые инновационные технологии обеспечивают высокую проникающую способность, временную, пространственную и контрастную разрешающую способность. Это позволяет проводить все виды исследований для пациентов любой весовой категории и получать изображения самого высокого качества.
ПодробнееОборудование для экстракопоральной гемокоррекции
Что нужно знать о ревматических заболеваниях
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВ(от Европейской антиревматической лиги и Американской коллегии по ревматологии)
Сколько людей страдает ревматическими заболеваниями в Европе?
Согласно статистике более 100 миллионов человек в Европе имеют ревматические заболевания, что составляет четверть от всех европейцев.
Есть ли связь между ревматическими заболеваниями и полом и почему?
Ревматические заболевания могут поражать всех людей вне зависимости от возраста и пола, хотя женщины болеют чаще мужчин. Соотношение М:Ж составляет 40% и 60% соответственно.
Какова экономическая стоимость ревматических заболеваний?
Ревматические заболевания являются наиболее дорогими для Европейского здравоохранения и представляют серьёзную социально-экономическую проблему, нанося экономический ущерб более чем в 200 млрд. евро в год бюджетам Европейских стран.
Ревматические заболевания первично классифицируются как невоспалительные заболевания, так и воспалительные.
Среди невоспалительных ревматических заболеваний наиболее частыми являются:
- Дегенеративные заболевания позвоночника
- Остеоартрит (коленные, тазобедренные суставы, кисти)
- Остеопороз
- Фибромиалгия
Среди воспалительных ревматических заболеваний наиболее частыми являются:
- Ревматоидный артрит
- Анкилозирующий спондилит
- Реактивный артрит
- Системные заболевания соединительной ткани
Как диагностируются ревматические заболевания?
Определённый диагноз ревматического заболевания в большинстве случаев может быть поставлен на основании анамнеза, осмотра, результатов инструментальных исследований и специальных лабораторных исследований.
Ревматические заболевания следует заподозрить при наличии следующих признаков и симптомов:
- Стойкая боль в суставах
- Болезненность при надавливании суставов
- Воспаление, проявляющееся в припухлости сустава, скованности, покраснении и/или чувства жара
- Деформация суставов
- Ограничение подвижности и функции суставов
- Выраженная усталость, слабость, или чувство общего нездоровья
Можно ли поставить точный диагноз в начальной фазе болезни?
Часто правильный диагноз ставится не сразу; однако, в большинстве случаев ревматолог может своевременно и правильно поставить диагноз. Тем не менее, некоторым пациентам может потребоваться несколько визитов к врачу, прежде чем будет установлен определённый диагноз.
Как можно улучшить ситуацию?
Её можно улучшить через регулярное образование врачей первичной медицинской помощи, увеличение числа врачей-ревматологов, информированием пациентов о важных симптомах заболевания и более раннего обращения пациентов к ревматологу.
К кому может обратиться пациент при наличии симптомов ревматического заболевания?
Оптимальным подходом будет обращение к врачу-терапевту, хорошо информированному о ревматических заболеваниях. Он должен направить пациента к ревматологу для уточнения диагноза. При подозрении на воспалительное ревматическое заболевание консультация у ревматолога должна быть осуществлена как можно скорее.
Есть много способов лечения, какие из них наиболее эффективны?
Нет универсального лекарства или метода лечения, помогающего всем пациентам с ревматическими заболеваниями. Существуют методы, которые уменьшают боль, признаки воспаления и деформацию сустава.
Как узнать, является ли выбранное лечение наиболее подходящим?
Пациенты отличаются друг от друга по своей реакции на терапию. Поэтому очень важно следить за развитием симптомов в ходе лечения и регулярно наблюдаться у ревматолога.
Есть ли рекомендации по лечению?
Европейская антиревматическая лига и Ассоциация ревматологов России разработали рекомендации по лечению ревматических болезней, принимая во внимание результаты клинических исследований и многолетний опыт применения лекарственных средств в ревматологической практике.
Возможно ли излечение от ревматических заболеваний?
Это основная цель лечения. Однако, в настоящее время более реалистической задачей является достижение клинической ремиссии. Следующей задачей является ремиссия без лекарств и это сейчас всё более достижимо.
Ревматические заболевания могут уменьшать продолжительность жизни, независимо — воспалительные ли они или нет по своей природе. Поэтому необходима эффективная терапия, которая снижает смертность.
 Рекомендуется регулярное наблюдение по поводу сопутствующих заболеваний, таким как артериальная гипертония и атеросклероз коронарных сосудов.
Рекомендуется регулярное наблюдение по поводу сопутствующих заболеваний, таким как артериальная гипертония и атеросклероз коронарных сосудов.Есть ли новые способы лечения? Имеется ли прогресс в исследованиях?
Европа имеет заслуженную репутацию по инновациям и новым подходам к терапии и разработке новых методов лечения. Прогноз для пациентов с ревматическими заболеваниями, особенно воспалительными, в результате этого значительно улучшился.
Являются ли ревматические заболевания наследственными?
При большинстве ревматических заболеваний имеет значение наследственность, но это не означает, что развитие болезни неизбежно. Однако, больной с семейным анамнезом ревматических заболеваний должен особенно бдительно следить за своим здоровьем.
Имеются ли способы снизить риск ревматических заболеваний?
Как и при других заболеваниях, наиболее важными являются информированность пациента о болезни и раннее обращение к врачу. Здоровый образ жизни, сбалансированное питание и физическая активность всегда рекомендуются как меры профилактики всех видов болезней.
Имеются ли факторы, повышающие риск ревматических заболеваний?
Частота поражения суставов увеличивается с возрастом, повышением веса и некоторыми видами профессиональной деятельности. В настоящее время чётко доказано, что курение является важнейшим фактором, повышающим риск развития воспалительных ревматических заболеваний.
Можно ли жить с ревматическим заболеванием?
Ранний диагноз и эффективное лечение могут уменьшить симптомы болезни и снизить инвалидность. Качество жизни людей с ревматическими заболеваниями ухудшается, если болезнь плохо лечится.
Что нужно знать о ревматических заболеваниях
1. Терминология и её правильное применение.
- К ревматизму относятся разнообразные болезненные состояния с вовлечением в процесс суставов, костей, хрящей, сухожилий, связок и мышц.
- Ревматические заболевания также называются мышечно-скелетными заболеваниями, и характеризуются болью и снижением объёма движений и функций одной или более областей мышечно-скелетной системы, когда имеются признаки воспаления, припухания, покраснения, чувства жара в поражённой области.
 При ревматических заболеваниях также могут поражаться и внутренние органы.
При ревматических заболеваниях также могут поражаться и внутренние органы. - Некоторые люди называют артритами все ревматические заболевания. Артрит, который буквально означает воспаление суставов, является частью ревматических заболеваний. Артрит в ограниченном смысле проявляется болью в суставах, скованностью, воспалением и повреждением суставов.
2. Ревматические заболевания – это большая группа болезней
Ревматические заболевания включают более 200 различных болезней, от разных типов артрита до остеопороза и системных заболеваний соединительной ткани.
3. Ревматические заболевания широко распространены.
В современном мире ревматические заболевания поражают больше людей, чем другие заболевания. Фактически треть населения всех возрастов заболевают ревматическими заболеваниями на определённом этапе их жизни. В Европе почти каждая семья имеет какое-то ревматическое заболевание. Более того, нелеченные ревматические заболевания приводят к сокращению продолжительности жизни.
4. Кого поражают ревматические заболевания?
Ревматические заболевания возникают во всех возрастных группах, независимо от пола, хотя женщины болеют чаще, чем мужчины.
5. Основные факторы, повышающие риск развития ревматических заболеваний.
- Курение
- Избыточный вес
- Генетические факторы
- Некоторые профессии, связанные с травмами и перегрузкой суставов
- Старение
6. Симптомы ревматических заболеваний
Можно подозревать у себя ревматическое заболевание, если у вас имеются следующие признаки и симптомы:
- Постоянная боль в суставах
- Болезненность в суставе при пальпации
- Воспаление, выражающееся в припухании сустава, скованности, покраснении и/или местном повышении температуры
- Большая утомляемость, недостаток энергии, слабость или плохое самочувствие
- Потеря объёма движения или гибкости сустава
7. Диагноз и лечение
Определённый диагноз ревматического заболевания устанавливается при оценке истории болезни, по результатам физического осмотра, данных специальных лабораторных анализов и компьютерного исследования./GettyImages-596317774-58f98d645f9b581d59210d7f.jpg)
Нет ни одного лекарства или метода лечения, которые были бы оптимальными для всех пациентов. Имеются разные методы лечения, которые помогают справиться с болью, контролируют симптомы артрита. Многие воспалительные ревматические заболевания лечатся так называемыми базисными противовоспалительными препаратами, которые имеют более выраженный клинический эффект, чем лекарства, уменьшающие симптомы заболевания; Новые генно-инженерные биологические препараты являются наиболее эффективными.
Приём лекарств является традиционным лечением артрита. Но также имеются другие методы лечения: введение лекарств в сустав или мягкие ткани, натуропатия (акупунктура, хиропрактика), альтернативная медицина и хирургические вмешательства. Пациенты отличаются друг от друга по своему ответу на проводимое лечение.
8. Об артрите имеется много неправильных представлений
Вот несколько примеров ошибочных представлений об артрите. Они возникают от передачи неправильной информации и могут помешать человеку правильно реагировать на болезнь:
- Артрит – заболевание пожилого возраста. В действительности артрит может возникать в любом возрасте.
- Причиной артрита является холодный и влажный климат. Практически климат не является причиной развития болезни и лечебным фактором.
- Артрит вызывается плохим питанием. Однако, не имеется чётких научных доказательств, что какая-то пища может вызывать или предотвращать артрит. Только при подагре употребление определённых видов продуктов или напитков (алкоголь) может вызвать приступ болезни.
9. Есть и финансовые проблемы, связанные с ревматическими заболеваниями.
Экономическое бремя ревматических заболеваний весьма значительно: их стоимость оценивается более чем в 200 миллиардов евро в Европе. В соответствии с недавними исследованиями это самые дорогие из всех заболеваний в системе здравоохранения Европы.
10. Ревматические заболевания значительно влияют на качество жизни населения.
При неправильном лечении ревматических заболеваний значительно затрудняются повседневные действия, как ходьба, подъём па лестнице, приготовление пищи, соблюдение гигиены. Ревматические заболевания могут оказывать огромное воздействие на работоспособность. Это самая частая причина получения больничных листов и преждевременного ухода на пенсию, приводя к инвалидности, даже среди населения трудоспособного возраста.
Дополнительная информация может быть получена на Веб-сайте www.eular.eu
Ревматолог: запись на прием, осмотр и лечение суставов ведущим врачом в Москве
Ревматолог — врач-интеллектуал, врач-эрудит. Эта специальность по праву считается одной из самых сложных во внутренней медицине.Прием ревматолога
Рассмотрим, с чем обращаются пациенты к специалисту данного направления и какие для этого могут быть предпосылки.
Заболевания- ревматоидный артрит
- спондилоартропатии
- остеоартроз (в зарубежной литературе — «остеоартрит»)
- кристаллические артропатии (подагра, пирофосфатная артропатия)
- артриты (при болезни Лайма, острой ревматической лихорадке и хронической ревматической болезни сердца; псориатический артрит)
- остеопороз
- системные заболевания соединительной ткани (системная красная волчанка, системная склеродермия, болезнь Шегрена, системные васкулиты, идиопатические воспалительные миопатии и др.)
- фибромиалгию
- ювенильный артрит
- болезнь Бехтерева (анкилозирующий спондилит)
- симптомы поражения опорно-двигательного аппарата — костей и суставов (отек, местное покраснение кожи, боль, повышение местной температуры в области суставов, нарушение функции, чувство скованности и ограничение движения в суставах, боли и слабость в мышцах; деформации суставов, контрактуры)
- кожные проявления (сыпь, отек, уплотнение, узелки, изменение пигментации кожи, трофические изменения)
- симптомы поражения лор-органов (выделения из носа, повторные носовые кровотечения)
- симптомы со стороны дыхательной системы (кашель, боли в грудной клетке, одышка, мокрота с прожилками крови)
- симптомы поражения пищеварительной системы (боли в животе, язвы на слизистой оболочке рта, нарушение стула)
- симптомы поражения сердечно-сосудистой системы (боли в области сердца, нарушения ритма сердца, повышение артериального давления, атеросклероз и тромбоз сосудов, аневризмы артерий)
- нарушение функции почек (кровь в моче, отеки)
- симптомы поражения нервной системы (головные боли, головокружения, судорожные припадки)
- акушерская патология (спонтанные аборты, невынашивание беременности и прочие)
- изменения лабораторных показателей (увеличение СОЭ, СРБ, ревматоидного фактора, умеренное снижение гемоглобина; обнаружение в крови специфических антител — антинуклеарные антитела, антитела к ДНК, Hla b27, АЦЦП)
- рентгенологические изменения пораженных органов (суставов, легких и пр.
 )
)
Как видим — каждый из симптомов не уникален, они могут встречаться при заболеваниях разной природы, от простой сезонной инфекции до опухолей и сепсиса. Особенность ревматологических болезней — в сочетании этих симптомов, когда патология суставов сопровождается сыпью и появлением белка в моче или кашель сопровождается носовыми кровотечениями и нарушением функции почек — при таких сложных сочетаниях проявлений болезни следует записаться к ревматологу.
Прием ревматолога в клинике Рассвет состоит из нескольких услуг:
Консультация ревматологаРевматологический диагноз всегда непрост и требует анализа большого массива информации. Поэтому ревматолог тщательно вас расспросит о характере симптомов, времени их появления. Изучит все медицинские документы — результаты лабораторных анализов и инструментальных методов обследования.
Часто диагноз можно предположить уже на этом этапе — нередко случается так, что ревматологический пациент побывал во многих больницах, прошел массу исследований и не хватает только вдумчивого осмысления этого массива данных, что делает на первичном приеме ревматолог клиники Рассвет, имеющий для этого достаточно времени — стандартный прием у нас длится от 40 минут до часа.
Диагностика ревматологических заболеванийВключает в себя осмотр, при котором выявляют характерные изменения на коже — эритему, папулы, пузырьки, геморрагии. Они могут носить специфический характер, например — «рука механика» при дерматомиозите. На слизистых рта, носа, половых органов могут возникать пузырьки и язвы при болезни Бехчета и некоторых других заболеваниях. При гранулематозе Вегенера в носу могут быть язвы и объемные образования. Часто ревматические болезни поражают внутренние органы, поэтому осмотр ревматолога включает в себя полный терапевтичесчкий осмотр с перкуссией, пальпацией, аускультацией.
Тем не менее, ревматология — высокотехнологичная отрасль медицины. Для подтверждения диагноза требуются лабораторные исследования, среди которых сегодня много высокоспецифичных для разных видов болезней. Если еще недавно мы определяли только антинуклеарный фактор в крови и тип его свечения, то сегодня иммуноблот антинуклеарных антител позволяет разделить их на десятки видов и определить не только болезнь, но и синдром и разновидность этой болезни. Сегодня мы владеем специфичными маркерами ревматоидного артрита, системной красной волчанки, болезни Шегрена, гранулематоза Вегенера, микроскопического полиангиита, системной склеродермии с поражением легких.
Для подтверждения диагноза требуются лабораторные исследования, среди которых сегодня много высокоспецифичных для разных видов болезней. Если еще недавно мы определяли только антинуклеарный фактор в крови и тип его свечения, то сегодня иммуноблот антинуклеарных антител позволяет разделить их на десятки видов и определить не только болезнь, но и синдром и разновидность этой болезни. Сегодня мы владеем специфичными маркерами ревматоидного артрита, системной красной волчанки, болезни Шегрена, гранулематоза Вегенера, микроскопического полиангиита, системной склеродермии с поражением легких.
Ревматолог клиники Рассвет в Москве располагает обширной инструментальной диагностической базой — экспертной УЗИ-диагностикой, включая доплерографию сосудов и эхокардиографию, цифровой рентгенографией и рентгеноскопией, эндоскопической службой, оснащенной японской аппаратурой Pentaxпоследнего поколения. Изменения на коже могут быть оценены цифровым дерматоскопом с многократным увеличением и видеофиксацией. Хирургическое отделение обеспечит пункционную или открытую биопсию с инструментальной визуализацией, если в этом есть необходимость.
Лечение у ревматологаРевматические болезни носят хронический характер, иногда длятся многие годы, но теперь они уже не приговор для пациента. Большинство из них хорошо контролируется современным лечением. Точно установленный диагноз позволяет применить прицельное лечение.
Хотя по-прежнему остаются актуальными во многих случаях глюкокортикоидные гормоны, традиционные цитостатики (циклофосфан, меркаптопурин, азатиоприн, метотрексат или их более новые аналоги, такие как микофенолатмофетил, все большую роль играет биологическая терапия. Иногда ее эффекты столь впечатляющи, что коренным образом меняют прогноз больного от инвалидизации к активной жизни, как это происходит, например при серонегативной спондилоартропатии (болезни Бехтерева).
Некоторые биологические препараты требуют внутривенного введения и наблюдения после процедуры, ревматолог в клинике Рассвет в Москве может проводить такое лечение в условиях дневного и круглосуточного стационара.
Ревматология требует создания крепкой междисциплинарной команды, каждый из участников которой знаком с проявлениями ревматических болезней в своей области.
В клинике Рассвет ревматолог — центр такой команды, куда входят офтальмолог, оториноларинголог, пульмонолог, нефролог, гематолог, невролог. Совсем не значит, что все они должны вас осмотреть, но для ревматолога важно иметь в легкой доступности этих специалистов, информированных о проявлениях ревматических болезней в «подведомственных» органах. Несмотря на редкость многих ревматологических диагнозов, ревматологи клиники Рассвет имеют большой опыт их ведения, в том числе в условиях ревматологического стационара.
Книга для детей о ювенильном идиопатическом артрите Эту книгу написали родители детей с ювенильным идиопатическим артритом (ЮИА), чтобы поддержать других детей с ЮИА и их семьи. Цель этой книги — помочь вам рассказать ребенку о его заболевании. Она поможет вам лучше разобраться, что чувствует ваш ребенок, и подскажет, как объяснить ему, что такое ЮИА.Авторы: Ципи Эгерт и Рути Витман
Редакция: Фаина Рохлина
Врач ревматолог в Екатеринбурге — Новая больница
Как думаете, бывает ли такое, что пациент, приходя на приём к врачу, не знает, что он лечит? Оказывается, да. На консультации у врача-ревматолога таких больных может быть много, потому что многие патологии, которыми он занимается, относительно редкие, до развития заболевания пациенты ранее о них не слышали.
Это группа системных заболеваний соединительной ткани, к которым относится, например, ревматоидный артрит, системная красная волчанка, системный склероз. Но их редкость компенсируется сложностью диагностики и лечения. Кроме системных заболеваний, врач-ревматолог лечит:
- спондилоартриты: самый известный из них – болезнь Бехтерева или анкилозирующий спондилит,
- микрокристаллические артриты — те, что связаны с «отложением солей», например, подагра
- системные васкулиты: это вообще «загадка природы», когда только постановка диагноза требует большого опыта, не говоря уже о терапии.

- остеоартроз («официальное» название – остеоартрит) – диагноз, который поражает до 30-35% людей в возрасте старше 55-60 лет
- остеопороз – патология, при которой кости становятся хрупкими, повышается риск переломов
- воспаление мягких тканей – тендиниты, бурситы, энтезиты. Это множество поражений, связанных с периартикулярными структурами – мышцами, связками, сухожилиями, сумками
Общее число заболеваний, которое лечит ревматолог, составляет более 200! При этом значительная часть больных обращается на приём с одной жалобой – боль в суставе или около него. Она сопровождается ограничением движения, припухлостью, повышением температуры тела над суставом, покраснением.
Боль присутствует вместе с другими симптомами: сыпь на туловище, повышение температуры тела, сухость во рту или глазах, снижение веса, дискомфорт в животе, одышка, отёки, выпадение волос. Часто бывает, что болей в суставе у пациента нет, но есть много симптомов со стороны других органов. И это тоже окажется болезнь ревматолога.
Общая черта многих диагнозов − хроническое течение. Пациенты наблюдаются у врача годами, а, значит, нужно найти «своего» специалиста. Многие препараты такие, как метотрексат или глюкокортикоиды, требуют контроля за их приёмом, поэтому пациент должен иметь возможность быстро обратиться за консультацией. Для терапии ревматолог может использовать как лекарственные методы – таблетки, уколы (в т.ч. внутрисуставно), капельницы, так и нефармакологические, например, гимнастику или ортопедические приспособления. Иногда требуется стационарное лечение.
Учитывая сложность ревматологических заболеваний, первый приём часто заканчивается назначением дообследования. Единого списка анализов для исключения «всех» заболеваний нет, поэтому решение о том, что именно необходимо сдать, принимает доктор после тщательного расспроса, осмотра больного. Он осмотрит пациента «целиком», то есть раздевает «до трусов». Обязательно осматривает, пальпирует суставы, проводит аускультацию сердца, лёгких, исследует живот, измеряет артериальное давление. Поэтому длительность приёма составляет не менее 30-40 минут.
Обязательно осматривает, пальпирует суставы, проводит аускультацию сердца, лёгких, исследует живот, измеряет артериальное давление. Поэтому длительность приёма составляет не менее 30-40 минут.
Еще одно распространённое заблуждение, касающееся врача-ревматолога, это возраст пациентов. На приём попадают не только пожилые люди с «разрушением» суставов, но и молодые мужчины и женщины, у которых чаще развиваются системные заболевания соединительной ткани.
Поэтому, если Вас беспокоит боль в суставах или спине, во всем теле, или много симптомов из «разных» областей – обратитесь к врачу-ревматологу и, возможно, мы сможем вернуть Вам радость движения.
Стоимость услуг Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWorldwide
ЧТО ЛЕЧИТ РЕВМАТОЛОГ?
О системном подходе лечения системных заболеваний
Ревматология – медицинская специализация, о которой многие сегодня знают не понаслышке, если не на собственном опыте (что к счастью), то хотя бы на примерах людей вокруг: мы все хоть раз в жизни слышали о красной волчанке, ревматоидном артрите, болезни Бехтерева. «Ревматические аутоиммунные заболевания, к сожалению, все чаще поражают молодых людей трудоспособного возраста», — рассказывает врач-ревматолог Президентской клиники Эльмира Турдышева.
Ревматические – значит, что болезнь поражает системно или локально соединительную ткань, которую еще называют опорой всего организма. Именно она составляет в среднем 60-90% массы наших органов, соединяя между собой различные ткани и защищая наши органы от повреждения. Потому при ревматическом заболевании под угрозой может оказаться практически любой орган, сосуды, кости и суставы.
Аутоимунными эти болезни называют, потому что при них иммунная система организма по ошибке начинает атаковать собственные клетки и, как показывает практика, чаще всего – клетки соединительной ткани. При этом причиной такой ошибочной атаки могут стать генетическая предрасположенность, беременность, гормональный сбой, стресс и даже инфекция.
При этом причиной такой ошибочной атаки могут стать генетическая предрасположенность, беременность, гормональный сбой, стресс и даже инфекция.
Опасность в данном случае заключается в том, что такие болезни трудноизлечимы, так как они чаще всего протекают системно, то есть поражают не один орган и не одну систему организма, и могут привести «к инвалидизации и ухудшению качества жизни пациента», дополняет доктор Турдышева.
Потому в лечении таких заболеваний не только важны своевременное обращение к доктору и компетенция специалиста – эту задачу необходимо решать комплексно. Как? Об этом подробно рассказывает доктор терапевтического отделения №2 Президентской клиники (терапия, кардиология, ревматология) Эльмира Турдышева:
«Что мы можем предложить пациентам, столкнувшимся с ревматическим аутоиммунным заболеванием, в условиях нашей Больницы? В первую очередь, важно отметить, что мы оказываем полный цикл помощи пациентам ревматического профиля, от диагностики до реабилитации. В больнице имеется клинико-диагностичсекая лаборатория, благодаря которой наши специалисты способны определить аутоиммунные маркеры ревматических заболевании в короткие сроки; провести инструментальные исследования (КТ, МРТ, рентген и УЗИ, Эндоскопия).
Также мы предлагаем стационарное лечение для наших пациентов, которым необходимо круглосуточное наблюдение, подбор и коррекция базисной терапии. У нас имеется большой опыт применения генно-инженерной биологической терапии при таких заболеваниях, как системная красная волчанка, системная склеродермия, ревматоидный артрит, анкилозирующий спондилоартрит (болезнь Бехтерева), псориатический артрит.
Важно помнить, что заболевания, с которыми сталкиваются наши пациенты, являются системными, то есть они могут поражать внутренние органы, потому возникает необходимость в консультации других специалистов. Больница является мультидисциплинарной: наше отделение всегда тесно взаимодействует с другими специалистами – нефрологами, травматологами, пульмонологами, а также реабилитологами и врачами лечебной физкультуры отделения реабилитации и восстановительного лечения Больницы. Все это мы делаем для того, чтобы улучшить состояние пациента и помочь ему быстрее увидеть результат лечения».
Больница является мультидисциплинарной: наше отделение всегда тесно взаимодействует с другими специалистами – нефрологами, травматологами, пульмонологами, а также реабилитологами и врачами лечебной физкультуры отделения реабилитации и восстановительного лечения Больницы. Все это мы делаем для того, чтобы улучшить состояние пациента и помочь ему быстрее увидеть результат лечения».
О том, как лечить ревматологическое заболевание, о его диагностике и процессе реабилитации в нашей Больнице, вы можете узнать лично на приеме у доктора Эльмиры Турдышевой, также как можете обратиться за помощью к другим ведущим специалистам Президентской клиники. Время и часы приемов вы можете найти здесь.
Кроме того, предлагаем вам ознакомиться подробнее с возможностями, докторами и услугами стационарного лечения в Президентской клинике здесь.
«Темная лошадка» современной медицины, или Что стоит знать о ревматологии?
Виталий Омельченко
«Наука из первых рук» № 2/3 (78), 2018
Что такое медицина — искусство или наука? Начав с интуитивных манипуляций и постепенно накапливая опыт, «лечебное искусство» все активнее интегрировало чисто научные методы и подходы. В истории медицины как науки можно выделить переломные моменты, связанные с открытиями микроорганизмов, механизмов иммунитета и другими фундаментальными достижениями. В результате появился целый ряд новых медицинских дисциплин, в том числе ревматология, о которой мало знают не только пациенты, но и врачи других специальностей.
Об автореВиталий Олегович Омельченко — врач-ревматолог, врач-терапевт ревматологического отделения, младший научный сотрудник лаборатории патологии соединительной ткани Научно-исследовательского института клинической и экспериментальной лимфологии — филиала Института цитологии и генетики СО РАН (Новосибирск), аспирант кафедры терапии, гематологии и трансфузиологии ФПК и ППВ Новосибирского государственного медицинского университета. |
Благодаря опорному «каркасу», сформированному соединительной тканью, мы радикально отличаемся от «жидких» амеб. К соединительной ткани относят, к примеру, кровь и лимфу, кости и хрящи; она входит в состав жировой клетчатки и слизистой. Эта ткань связывает все воедино, составляя половину нашего тела и выполняя не только опорную, но и защитную и трофическую функции.
Заболеваниями соединительной ткани занимается ревматология — одна из самых молодых специальностей, получившая самостоятельность лишь в середине XX в., хотя еще во II в. знаменитый античный врач Гален ввел термин «ревматизм» для общего обозначения заболеваний опорно-двигательного аппарата. Но только с XVII в. стали появляться описания отдельных болезней, а быстрое развитие ревматологии в последние десятилетия было вызвано как открытиями механизмов иммунитета, так и улучшением диагностических возможностей.
В наши дни, по данным ВОЗ, около 100 млн европейцев страдают различными ревматологическими заболеваниями. О реальной ситуации в нашей стране судить трудно, так как учет заболеваемости ведется только по наиболее серьезному заболеванию пациента (например, при одновременном наличии сердечной патологии будет учитываться только она одна). Между тем по затратам на лечение ревматология немногим уступает самой «дорогостоящей» области медицины — онкологии, что связано с необходимостью постоянного приема весьма недешевых препаратов, отмена которых может спровоцировать всплеск болезни.
Поскольку соединительная ткань есть везде, то и ревматологам приходится иметь дело с разнообразным проявлением заболеваний, поражающих не только суставы, но и сердце, легкие, почки, нервную систему и т. д. Поэтому практически всегда ревматологи должны работать в тесной связке с другими специалистами. К сожалению, немногие из врачей других специальностей, не говоря уже о пациентах, хорошо знакомы с ревматологией. А так как самих ревматологов крайне мало, то необоснованные направления на обследования не позволяют вовремя попасть на консультации людям, действительно нуждающимся в специальном лечении.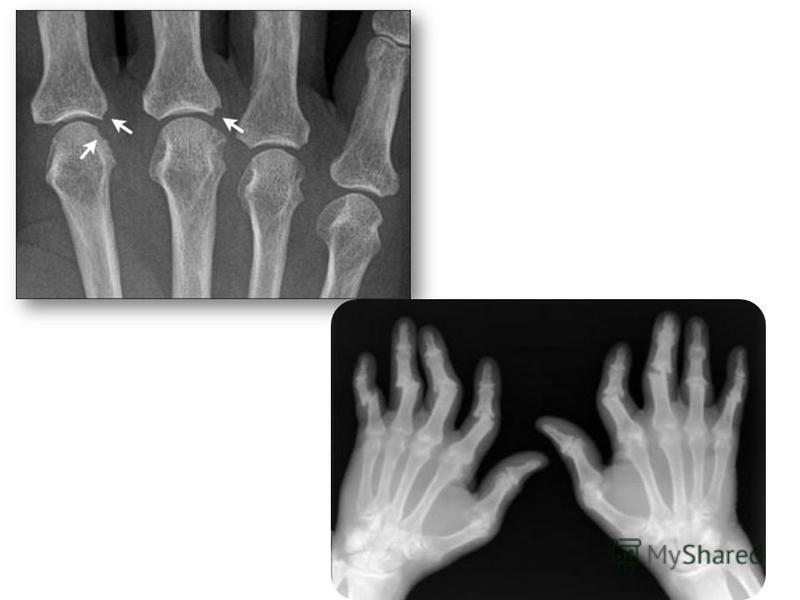
В основе ревматологических заболеваний чаще всего лежит аутоиммунный процесс, при котором иммунная система организма начинает воспринимать собственные ткани как чужеродные и повреждать их в результате воспаления. Первопричина же в большинстве случаев неизвестна: считается, что такие патологические реакции иммунной системы обусловлены взаимодействием факторов наследственной природы и окружающей среды.
Что лечим?
Число ревматологических заболеваний достигает сотни, но лишь некоторые из них встречаются достаточно часто. Сложность их диагностики в том, что одна и та же болезнь может иметь множество различных проявлений, а разные болезни — схожие симптомы. Каждый ревматологический больной — это загадка, и правильная расстановка акцентов напрямую связана с опытом и квалификацией врача.
Самый распространенный симптом (не болезнь!), с которым пациенты попадают на прием, — артрит, общее название для боли и припухлости сустава. Есть более сотни различных видов артрита и, соответственно, ассоциированных с ними патологических состояний. При этом важно различать поражения непосредственно сустава и околосуставных тканей, так как боль, припухлость и скованность часто бывают результатом травм, лечением которых ревматология напрямую не занимается.
«Наша» болезнь — остеоартрит, в его основе лежит истончение хряща, который в норме выполняет амортизационную функцию: при наличии синовиальной (внутрисуставной) жидкости коэффициент трения двух хрящевых поверхностей в 15 раз ниже, чем между двумя кубиками льда.
Основные факторы развития остеоартрита — пожилой возраст, травма и выполнение однотипных, часто повторяющихся движений. Повреждение хряща приводит к «царапанию» надкостницы остеофитами (патологическими костными наростами) и растяжению капсулы сустава, что вызывает ноющую боль, усиливающуюся при нагрузке. Интересно, что степень болезненности не всегда соответствует степени поражения сустава: у 90% людей старше 40 лет есть рентгенологические признаки остеоартрита, но лишь треть из них жалуются на боли (Харрисон, 2005). В большинстве случаев постоянного лечения у ревматолога даже и не требуется: достаточно наблюдаться у терапевта и соблюдать рекомендации. Ранее считалось, что остеоартрит является полностью дегенеративным заболеванием, но в последние годы получены доказательства роли воспаления в развитии этой патологии.
В большинстве случаев постоянного лечения у ревматолога даже и не требуется: достаточно наблюдаться у терапевта и соблюдать рекомендации. Ранее считалось, что остеоартрит является полностью дегенеративным заболеванием, но в последние годы получены доказательства роли воспаления в развитии этой патологии.
Однако существуют и истинно воспалительные артриты. Их типичным представителем является ревматоидный артрит — аутоиммунное заболевание соединительной ткани, поражающее преимущественно мелкие суставы (иногда в процесс могут вовлекаться легкие, система кроветворения, сосуды). Эта болезнь имеет черты онкологического процесса, поскольку в его основе лежит неконтролируемое разрастание ткани синовиальной оболочки, выстилающей суставы, что приводит к необратимому повреждению сустава.
Ревматоидный артрит развивается при потере иммунологической толерантности к собственным тканям организма. Провоцирующий фактор неизвестен, а появление аутоантител и постепенное повышение С-реактивного белка, характерного маркера воспалительного процесса, отмечается еще за несколько лет до первого обращения к врачу. Начинается болезнь в молодом возрасте (30–35 лет), причем женщины страдают в 3 раза чаще мужчин. Генетические маркеры, свидетельствующие о предрасположенности к развитию этого заболевания, известны, но однозначно они с ним не ассоциированы. Механизм развития заболевания пока неясен и активно изучается во всем мире.
После появления первых симптомов примерно в течение полугода существует возможность если не полностью обратить процесс вспять, то хотя бы «пригасить» его и не допустить разрушения тканей. Успех зависит от раннего и достаточно серьезного лечения. Для своевременной диагностики очень важно обратить особое внимание на следующие признаки, которые говорят о срочной необходимости посетить ревматолога: утренняя скованность более получаса, припухлость или болезненность трех и более суставов, слабость в кистях рук и боль при тесте поперечного сжатия кисти.
Утром болит спина?
Еще один важный симптом ревматологического заболевания — воспалительная боль в спине. И это не та боль, которая возникает после тяжелой физической нагрузки и проходит после отдыха: в этом случае спина болит утром, когда человек только проснулся.
Согласно статистике, молодой пациент с подобными жалобами может до 10 лет мигрировать между различными специалистами — неврологами, ортопедами, терапевтами — с такими диагнозами, как «остеохондроз», «межпозвонковая грыжа» и т. д., пока, наконец, не попадет к ревматологу (Дубинина, Эрдес, 2010). И за это время у него сформируются необратимые изменения, которых можно было бы избежать при своевременной диагностике.
Воспалительная боль в спине сопровождает целую группу заболеваний, именуемую спондилоартропатией, при которых поражаются суставы позвоночника.
Типичным представителем данной группы является анкилозирующий спондилит, или болезнь Бехтерева — хроническое воспалительное заболевание позвоночника и крестцово-подвздошных сочленений, протекающее также с поражением периферических суставов и участков прикрепления связочно-сухожильного компонента сустава к кости, поражением глаз (увеит) и луковицы аорты (аортит) (Ревматология: национальное руководство, 2008).
Ранее считалось, что болезнь Бехтерева поражает только мужчин, но не так давно его активно начали выявлять у женщин. Кроме того, у женщин клиническая картина имеет свои особенности: чаще поражается шейный отдел позвоночника, для начала болезни характерен периферический артрит, более доброкачественное течение заболевания в целом. Общепризнанным предрасполагающим фактором служит носительство одного из генов главного комплекса гистосовместимости HLA B 27. Но не надо сразу паниковать: хотя 90% больных имеют этот ген, среди его носителей болезнь развивается лишь в 1–2% случаев. Однако, помимо HLA B 27, выявлено еще более шести десятков потенциально «рискованных» генных локусов (Ranganathan, 2017).
Покой таким больным противопоказан: они должны заниматься зарядкой не менее получаса 4 раза в день, чтобы сохранить подвижность позвоночника. При отсутствии регулярной правильной физической нагрузки быстро наступают необратимые изменения, что приводит к инвалидности.
Характерным признаком псориатического артрита (поражения суставов и позвоночника у больных псориазом) служат дактилиты — воспалительные процессы в пальцах кисти или стопы. При этом у 70% больных псориазом поражение кожи возникает раньше поражения суставов (Коротаева, Корсакова, 2018).
Считается, что развитие этого заболевания связано с активацией клеточного иммунитета и смещением баланса в сторону воспаления. В отличие от болезни Бехтерева, в этом случае поражаются преимущественно периферические суставы, а не позвоночник. Часто страдают дистальные межфаланговые суставы, которые при ревматоидном артрите практически не поражаются из-за отсутствия в них синовиальной оболочки.
Еще одно заболевание из группы спондилоартритов — реактивный артрит — возникает в результате строго определенных кишечных или половых инфекций. Большинство случаев связано с поражением хламидиями. Но, поскольку выделение самих микроорганизмов из сустава не увенчалось успехом, была выдвинута теория иммуноопосредованного воспаления в результате действия комплексов антиген-антитело. Начало заболевания приходится на возраст 20–40 лет, причем и в этом случае мужчины заболевают гораздо чаще женщин.
Спондилоартрит, ассоциированный с воспалительными заболеваниями кишечника, имеет много общих симптомов с другими спондилоартритами. Что является первичным поражением — воспалительный процесс в кишечнике или поражение опорно-двигательного аппарата — до сих пор остается предметом дискуссий.
В случае, когда имеются все признаки спондилоартропатии, но картина не укладывается ни в один из критериев определенного заболевания, устанавливается диагноз недифференцированного спондилоартрита. Это, по крайней мере, позволяет начать лечение на ранней стадии патологического процесса.
Широким фронтом
Системные заболевания соединительной ткани названы так из-за отсутствия «излюбленных» мест, которые поражает болезнь, и неспецифичности поражения соединительной ткани и ее производных. Одно из самых известных и распространенных заболеваний этой группы — системная красная волчанка, получившая свое название за характерное поражение кожи лица, похожее на укус волка. Это крайне многоликое заболевание, поистине ревматологическое, поскольку поражает все органы и системы организма за счет выработки органонеспецифических аутоантител и иммунных комплексов. Заболевают чаще всего молодые женщины, включая подростков. Обнаружены и генетические детерминанты (гены HLA B 8, DR 2, DR 3 и др.), позволяющие говорить о предрасположенности к болезни.
Системная красная волчанка встречается не так уж и редко (1 случай на 20 тыс. человек), поэтому важно знать симптомы, позволяющие заподозрить эту патологию: реакция на солнце (фотосенсибилизация) в виде сыпи, язвочки в полости рта, выпадение волос, синдром Рейно (приступообразный спазм кровеносных сосудов конечностей, когда под воздействием холода или стресса пальцы последовательно белеют, синеют и краснеют). Но бывает и так, что единственным проявлением заболевания может быть постоянная слабость и утомляемость. При отсутствии лечения прогноз зависит от активности процесса.
Другим грозным заболеванием в этой группе является системная склеродермия — полиорганное заболевание неизвестной этиологии, характеризующееся фиброзом кожи, сосудов и внутренних органов, в том числе желудочно-кишечного тракта, легких, сердца и почек (Харрисон, 2005). Увы, достаточно эффективные методы лечения этого заболевания пока не существуют: мы можем лишь отчасти замедлить начавшийся процесс, частично предотвращая и исправляя осложнения. К первым симптомам заболевания относятся синдром Рейно, плотный отек кожи, артриты и артралгии. По мере прогрессирования болезни кожа уплотняется и атрофируется, сосудистые и трофические нарушения усугубляются, поражаются внутренние органы. Диагностика заболевания основана на характерных клинических проявлениях, а также выявлении в крови иммунологических маркеров.
Диагностика заболевания основана на характерных клинических проявлениях, а также выявлении в крови иммунологических маркеров.
Но не все заболевания соединительной ткани ассоциированы с аутоиммунным процессом: в возникновении некоторых из них «виновато» нарушение обмена веществ. Наиболее известным и распространенным таким заболеванием является подагра. Клинические признаки самого яркого ее проявления — подагрического артрита — описал в свое время еще знаменитый Гиппократ. В основе заболевания лежит нарушение обмена веществ и повышение в крови уровня мочевой кислоты. Это приводит к накоплению мочевой кислоты в тканях, в первую очередь в суставах (чаще всего большого пальца стопы), где она откладывается в виде кристаллов соли натрия. К этому месту подтягиваются макрофаги-«мусорщики», и начинается воспалительный процесс.
Подагру недаром называют «болезнью аристократов»: основной причиной развития заболевания служат неправильная диета, в первую очередь избыток мясной пищи, а провоцируют его злоупотребление алкоголем, малоподвижный образ жизни или, напротив, чрезмерные физические нагрузки. Без соблюдения диеты эффективное лечение подагры невозможно! Хотя существуют препараты, снижающие уровень мочевой кислоты, но если на фоне их приема нарушить диету, симптомы все равно разовьются.
Причины накопления солей мочевой кислоты, которая в норме должна выделяться через почки, остаются до конца непонятными. Известно только, что у большинства подагриков имеется наследственная предрасположенность к этой болезни. Интересный факт: еще в 1955 г. англичанин Э. Орван указал на структурное молекулярное сходство мочевой кислоты с кофеином и теобромином, которые, как известно, служат стимуляторами умственной активности. Исследователь даже высказал предположение, что именно отсутствие у приматов фермента уриказы, расщепляющего мочевую кислоту у других млекопитающих, стало одной из предпосылок появления среди них человеческого разума. К этому можно лишь добавить, что число подагриков среди признанных талантов и гениев намного больше, чем среди обычных людей.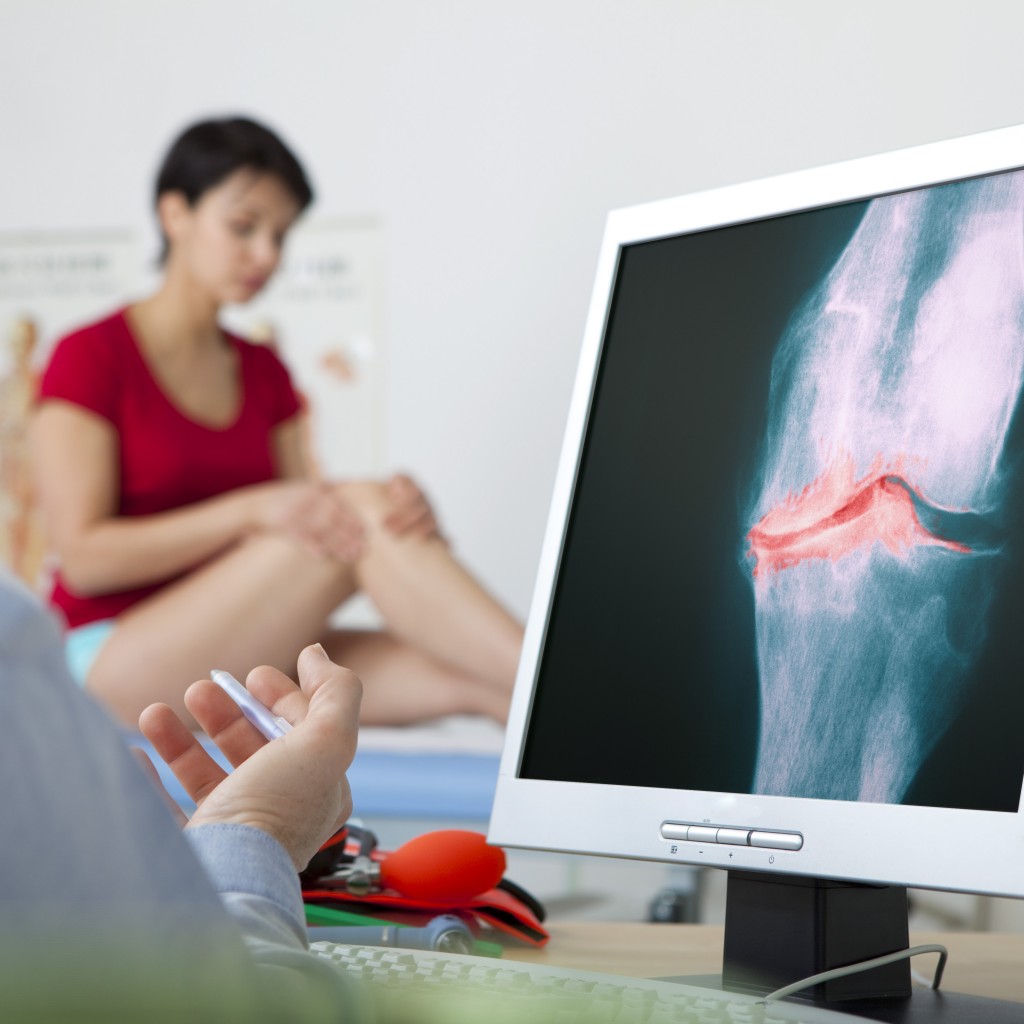
Чем лечим?
Поскольку большинство ревматологических заболеваний неразрывно связано с воспалением, открытие в 1948 г. глюкокортикоидов, позволяющих эффективно подавлять этот процесс, кардинально изменило ситуацию с лечением. Однако с течением времени стало ясно, что нужно искать другие препараты, поскольку применение гормонов чревато большим числом неблагоприятных побочных эффектов.
Помимо глюкокортикоидов, в лечении используются нестероидные противовоспалительные средства и синтетические базисные противовоспалительные препараты, к которым относят сульфасалазин, метотрексат, лефлуномид, циклофосфамид, азатиоприн, плаквенил. Большинство последних средств было создано для терапии онкологических заболеваний или для нужд трансплантологии. Проще говоря, сейчас ревматологи используют очень сильные фармакологические препараты, направленные на подавление иммунной системы. Можно сказать, мы лечим почти так же агрессивно, как онкологи. Но последние убивают ту ткань, с которой не может справиться иммунная система организма, мы же, напротив, подавляем саму слишком активную иммунную систему.
Самым популярным препаратом этой группы является метотрексат, который используется здесь в гораздо меньших дозировках, чем в онкологической практике. Он очень эффективно уменьшает воспаление, препятствуя возникновению осложнений, и при этом достаточно безопасен при условии контроля за основными показателями крови.
Важным прорывом в лечении ревматологических заболеваний стало открытие моноклональных антител, способных подавлять основные пути развития воспаления, и создание соответствующих генно-инженерных биологических препаратов. Самые популярные такие препараты воздействуют на ряд мишеней: В-лимфоциты, провоспалительные цитокины, системы внутриклеточной передачи сигнала.
Конечно, и эти средства не лишены недостатков: они, в принципе, могут вызывать инфекционные осложнения, способствовать развитию анафилактических реакций и т. д., поэтому также нуждаются в тщательном контроле при применении. В НИИ клинической и экспериментальной лимфологии существует антицитокиновый центр с хорошими реанимационными возможностями, где подобные препараты используют для терапии пациентов при постоянном мониторинге показателей жизнедеятельности.
В НИИ клинической и экспериментальной лимфологии существует антицитокиновый центр с хорошими реанимационными возможностями, где подобные препараты используют для терапии пациентов при постоянном мониторинге показателей жизнедеятельности.
К сожалению, даже самое современное медикаментозное лечение не всегда приводит к положительному результату, и в этом случае на помощь приходит хирургия. В нашей клинике, в частности, проводятся операции по замене пораженных суставов — тазобедренных и коленных, а также другие хирургические вмешательства. Благодаря тесному сотрудничеству с хирургической службой у наших специалистов есть возможность непосредственно изучать биопсийный материал из пораженных суставов, что расширяет исследовательские возможности.
Этот небольшой обзор не претендует на полноту, так как существует еще много заболеваний ревматологического профиля, здесь не упомянутых, но вполне актуальных. Его цель — дать общие представления о наиболее важных моментах ревматологической практики и акцентировать внимание на необходимости наблюдения за любыми, даже самыми незначительными на первый взгляд проявлениями. Ведь диагностические протоколы, основанные на современных методах обследования, могут выявить такую болезнь уже на ранних стадиях. Но пока основной проблемой является недостаточная информированность самих больных и даже специалистов другого профиля.
Несмотря на молодой возраст, ревматология стремительно развивается, постоянно расширяя свои возможности как в диагностике, так и в лечении. И ключевую роль в этом играет тесное взаимодействие ученых и медиков, другими словами, научных институтов и клинических отделений. Именно в таком сотрудничестве кроются большие перспективы для поиска первопричин и механизмов развития заболеваний, а также новых методов диагностики и терапии болезней, которые приобретают все большее значение в современном обществе.
Автор благодарит сотрудников ревматологогического отделения клиники НИИКЭЛ (Новосибирск) за помощь в подготовке иллюстративного материала.
Статья подготовлена на основе публичной лекции, прочитанной автором в июне 2018 г. в одном из баров новосибирского Академгородка во время «Ночи научных историй», которую организовала команда фестиваля EUREKA! FEST.
Литература
1. Внутренние болезни по Тинсли Р. Харрисону: В 7 т.; пер. с англ. / Под ред. Э. Фаучи, Ю. Браунвальда и др. Практика, Мак-Гроу-Хилл (совместное издание), 2005. 491 с.
2. Дубинина Т. В., Эрдес Ш. Ф. Причины поздней диагностики анкилозирующего спондилита в клинической практике // Научно-практическая ревматология. 2010. Т. 48. № 2. С. 43–48.
3. Коротаева Т. В., Корсакова Ю. Л. Псориатический артрит: классификация, клиническая картина, диагностика, лечение // Научно-практическая ревматология. 2018. Т. 56. № 1. С. 60–69.
4. Ревматология: национальное руководство / Под ред. Е. Насонова, В. Насоновой. М.: ГЭОТАР-Медиа, 2008. 720 с.
5. Ranganathan V., Gracey E., Brown M. A. et al. Pathogenesis of ankylosing spondylitis — recent advances and future directions // Nat. Rev. Rheumatol. 2017. V. 13, N. 6. P. 359–367.
Ревматология » Лахта Клиника
Лет пятьдесят назад на вопрос о том, что именно лечит врач-ревматолог, любая выборка взрослых здоровых людей ответила бы единодушно: ревматизм. Но уже следующий вопрос, – что такое ревматизм, – наверняка вызвал бы затруднение, замешательство и разделение мнений. Кто-то ответил бы: «Это когда сердце», а кто-то: «Ну, это если ноги простудишь». Если вы думаете, что эти ответы придуманы, то ошибаетесь: они услышаны собственными ушами в реальной жизни. Правда, услышаны давно. Будем считать, что с тех пор наша с вами медицинская грамотность выросла на порядок, пусть даже благодаря интернету. Кроме того, работы у ревматологов за полвека всё прибавляется, и эта тенденция, к сожалению, только набирает обороты. Так что же лечит ревматолог?
Древнегреческое «ревма» указывает на текучую субстанцию, подвижную среду, растекающийся поток. Этимология этого слова в точности не установлена, – оно может происходить от «флегма» или, например, иметь общий корень с «рео-» (реология, логорея и пр.). Древние полагали, что в мозгу образуется некий первичный сок, несущий организму различные болезни (горе всё-таки от ума?). Однако наш организм, как известно, и впрямь машина преимущественно жидкостная, так что эти ветхозаветные представления не так уж далеки от истины. Если вспомнить, какие ткани нашего организма по агрегатному состоянию являются жидкостями, то мы должны будем назвать, прежде всего, кровь, – с функциональной точки зрения, это ведь именно ткань, хотя она совсем не похожа, скажем, на кости или кожу. Подумав еще немного, вспомним лимфу. Те из нас, кто в школе был силен в гистологии, могут припомнить даже термин «тканевая жидкость»: это и есть наша жидкостная среда, наш межклеточный космос объемом более десяти литров (то самое «ведро»), выполняющий, в основном, обменные функции.
Этимология этого слова в точности не установлена, – оно может происходить от «флегма» или, например, иметь общий корень с «рео-» (реология, логорея и пр.). Древние полагали, что в мозгу образуется некий первичный сок, несущий организму различные болезни (горе всё-таки от ума?). Однако наш организм, как известно, и впрямь машина преимущественно жидкостная, так что эти ветхозаветные представления не так уж далеки от истины. Если вспомнить, какие ткани нашего организма по агрегатному состоянию являются жидкостями, то мы должны будем назвать, прежде всего, кровь, – с функциональной точки зрения, это ведь именно ткань, хотя она совсем не похожа, скажем, на кости или кожу. Подумав еще немного, вспомним лимфу. Те из нас, кто в школе был силен в гистологии, могут припомнить даже термин «тканевая жидкость»: это и есть наша жидкостная среда, наш межклеточный космос объемом более десяти литров (то самое «ведро»), выполняющий, в основном, обменные функции.
Но все перечисленные биологические жидкости современной наукой рассматриваются не просто как ткани. Это разновидности ткани соединительной, и вот тут начинается самое интересное. Соединительная ткань, как мы помним, вроде бы не является специализированной: она не обладает уникальными способностями к энергоснабжению, детоксикации, фильтрации, кроветворению и т.д. – не говоря уже о регуляторных эндокринных или высших нервно-психических процессах. Однако именно соединительная ткань замещает собой утраченные объемы других тканей, закрывает раны, изолирует инородные тела и патологические очаги; эти процессы, которые мы называем рубцеванием, – наш естественный пластырь и бинт, наша защита от пробоин, восстановительный ремонт после повреждений. Но главное, что следовало бы сказать во славу соединительной ткани: она составляет основу нашего организма. Это каркас или, как говорят в биомедицинских науках, «строма» всех прочих органов, – своеобразное шасси, на котором монтируются специализированные клетки, считающие себя незаменимой функциональной элитой. Основания для этого, конечно, есть, но вот в пропорциональном отношении… если взять какой-нибудь орган, то его паренхима – это процентов десять общей массы. Ну, двадцать-тридцать, максимум сорок. И все это не расползается по белу свету только благодаря соединительной ткани. Иными словами, если каким-нибудь чудесным образом удалить из организма многоликую и полифункциональную соединительную ткань, все ее плотные и жидкие разновидности, все построенные из нее опорные конструкции, то в небольшом пакетике останутся сущие пустяки, включая весь наш богатый внутренний мир. Да, странная все-таки это штука, человеческий организм. Говорят, мы состоим из воды. А присмотришься – из соединительной ткани.
Основания для этого, конечно, есть, но вот в пропорциональном отношении… если взять какой-нибудь орган, то его паренхима – это процентов десять общей массы. Ну, двадцать-тридцать, максимум сорок. И все это не расползается по белу свету только благодаря соединительной ткани. Иными словами, если каким-нибудь чудесным образом удалить из организма многоликую и полифункциональную соединительную ткань, все ее плотные и жидкие разновидности, все построенные из нее опорные конструкции, то в небольшом пакетике останутся сущие пустяки, включая весь наш богатый внутренний мир. Да, странная все-таки это штука, человеческий организм. Говорят, мы состоим из воды. А присмотришься – из соединительной ткани.
Одна беда: любые органы и любые ткани обладают свойством болеть, и всякая болезнь – не сахар, ее надо лечить, причем лечить своевременно и надежно. Если, скажем, зуб давно просит пломбу или глаза стали хуже видеть, то с этим понятно, что делать. По крайней мере, известно, к кому обратиться. Но патологический процесс может охватить целую ткань, и если эта ткань – соединительная, то такая ситуация, с учетом вышесказанного, всегда серьезна.
Ревматолог лечит не «сердце» и не «простуженные ноги». Вернее, не только их. Врач-ревматолог занимается заболеваниями соединительной ткани, – именно этому посвящена медицинская наука ревматология.
На данный момент выделено более ста заболеваний, которые определяются как ревматические. Многие из них уже освещены в нашей справочно-информационной Энциклопедии (мы рассказывали о ревматизме как таковом, о ревматоидном артрите, системной красной волчанке и системной склеродермии, болезнях Бехтерева и Лайма, дерматомиозите, спаечной болезни и др.), а иные ждут своей очереди. Это очень большая группа болезней, многие из которых недостаточно изучались или, скорее, недооценивались, неправильно понимались медициной в течение столетий. Дело в том, что ревматический, соединительнотканный компонент при различных заболеваниях и патологических состояниях встречается, – если копнуть поглубже, – столь часто, что ревматологу и впрямь приходится быть, если можно так выразиться, узким специалистом очень широкого профиля. Нет ни одной области медицины, с которой так или иначе не пересекалась бы ревматология. Всевозможные фиброзы и воспаления, сердечнососудистая и суставная патология, дегенеративные процессы, аномальная подвижность органов, проблемы со зрением и иммунитетом, – в целом, организм не сможет функционировать нормально, если не в порядке соединительная ткань. Иногда ревматическая болезнь запускается инфекцией, иногда носит аутоиммунный характер и опосредуется генетической предрасположенностью, иногда развивается вследствие эндокринного дисбаланса и/или нарушений обмена веществ, но чаще эти и другие факторы действуют в сложной взаимосвязи. А некоторые заболевания этой неоднородной полиэтиологической группы по сей день остаются, честно сказать, не очень понятными.
Нет ни одной области медицины, с которой так или иначе не пересекалась бы ревматология. Всевозможные фиброзы и воспаления, сердечнососудистая и суставная патология, дегенеративные процессы, аномальная подвижность органов, проблемы со зрением и иммунитетом, – в целом, организм не сможет функционировать нормально, если не в порядке соединительная ткань. Иногда ревматическая болезнь запускается инфекцией, иногда носит аутоиммунный характер и опосредуется генетической предрасположенностью, иногда развивается вследствие эндокринного дисбаланса и/или нарушений обмена веществ, но чаще эти и другие факторы действуют в сложной взаимосвязи. А некоторые заболевания этой неоднородной полиэтиологической группы по сей день остаются, честно сказать, не очень понятными.
Принято считать, что представления о «ревме» появились еще в первом веке нашей эры, диагноз «ревматизм» придуман только в семнадцатом, а все остальное – это уже события новейшей истории. В 1928 году был организован Всесоюзный комитет по изучению и борьбе с ревматизмом, предшественник современной Ассоциации ревматологов России. В том же году аналогичная профессиональная структура была создана в США, и обе они были признаны Международной антиревматической лигой. Понятие «ревматолог» существует всего-то с 1940 года, а слово «ревматология» вошло в медицинский лексикон и того позже, благодаря изданному в 1949 году учебнику по артритам и ассоциированным состояниям. Примерно в те же времена закрепился термин «коллагеновые болезни» или «системные коллагенозы», который в специальной литературе употребляется до сих пор. Этот термин, как и «ревматизм», давно устарел: соединительная ткань состоит не только из коллагена и эластина, она строится из целого класса фибриллярных белков, ее структурными элементами являются клетки очень разных типов; таким образом, гораздо более правильным, полным, обобщающим названием является все-таки понятие «ревматические заболевания».
Но это уже относится больше к истории медицины, чем к ее сегодняшнему или завтрашнему дню. Ревматология – наука будущего; ее главные прорывы и открытия еще впереди, и можно не сомневаться, что они кардинально изменят всю медицину.
Ревматология – наука будущего; ее главные прорывы и открытия еще впереди, и можно не сомневаться, что они кардинально изменят всю медицину.
…Наверное, к концу данного материала уже давно и хорошо заметно, с каким уважением Лахта Клиника относится к своему отделению ревматологии. И да, это подразделение оснащено всем необходимым для диагностики и лечения; оно тесно и продуктивно взаимодействует с другими отделениями, профильными специалистами, а если понадобится, то и с другими клиниками, в том числе зарубежными. И еще мы твердо знаем, что у нас работают самые лучшие ревматологи на свете. Поэтому, если где-то возникнет малейшее подозрение на то, что проблемы со здоровьем могут носить ревматический характер, – приходите к нам. У нас знают, что с этим делать; разберутся и обязательно помогут.
Заболеваний и состояний Остеоартроз
Пока нет проверенного лечения, которое может обратить вспять повреждение суставов от ОА. Целью лечения остеоартрита является уменьшение боли и улучшение функции пораженных суставов. Чаще всего это возможно при сочетании физических мер и медикаментозной терапии, а иногда и хирургического вмешательства.
Физические меры: Снижение веса и физические упражнения полезны при ОА. Избыточный вес создает нагрузку на коленные суставы, бедра и поясницу.На каждые 10 фунтов веса, которые вы теряете за 10 лет, вы можете снизить вероятность развития ОА коленного сустава до 50 процентов. Упражнения могут улучшить вашу мышечную силу, уменьшить боль в суставах и их скованность, а также снизить вероятность инвалидности из-за остеоартрита. Также полезны вспомогательные («вспомогательные») устройства, такие как ортопедические стельки или трость, которые помогают выполнять повседневные дела. Тепловая или холодовая терапия может помочь на короткое время облегчить симптомы остеоартрита.
Некоторые альтернативные методы лечения, такие как спа (гидромассажная ванна), массаж и хиропрактические манипуляции, могут помочь на короткое время облегчить боль. Однако они могут быть дорогостоящими и требовать повторного лечения. Кроме того, долгосрочные преимущества этих альтернативных (иногда называемых дополнительными или интегративными) медицинских методов лечения не доказаны, но изучаются.
Однако они могут быть дорогостоящими и требовать повторного лечения. Кроме того, долгосрочные преимущества этих альтернативных (иногда называемых дополнительными или интегративными) медицинских методов лечения не доказаны, но изучаются.
Медикаментозная терапия: Формы лекарственной терапии включают местное, пероральное (внутрь) и инъекционное (уколы). Вы наносите препараты местного действия непосредственно на кожу над пораженными суставами. Эти лекарства включают крем с капсаицином, лидокаин и гель диклофенака. Пероральные обезболивающие, такие как парацетамол, являются обычным первым лечением.Также действуют нестероидные противовоспалительные препараты (часто называемые НПВП), уменьшающие отек и боль.
В 2010 году правительство (FDA) одобрило использование дулоксетина (Cymbalta) при хронической (длительной) скелетно-мышечной боли, в том числе при остеоартрите. Этот пероральный препарат не нов. Он также используется при других проблемах со здоровьем, таких как расстройства настроения, нервная боль и фибромиалгия.
Пациентам с более серьезной болью могут потребоваться более сильные лекарства, например, отпускаемые по рецепту.
Совместные инъекции кортикостероидов (иногда называемые уколами кортизона) или лубрикантом, называемым гиалуроновой кислотой, могут в течение нескольких месяцев избавить от боли при ОА.Эта смазка вводится в колено, и у некоторых пациентов эти уколы могут помочь отсрочить необходимость замены коленного сустава на несколько лет.
Хирургия: Хирургическое лечение становится возможным в тяжелых случаях. Это включает в себя серьезные повреждения сустава или случаи, когда лечение не помогает облегчить боль, и у вас наблюдается серьезная потеря функции. Хирургия может включать артроскопию, восстановление сустава через небольшие разрезы (разрезы). Если повреждение сустава не подлежит восстановлению, вам может потребоваться замена сустава.
Добавки: Многие безрецептурные пищевые добавки использовались для лечения остеоартрита. Большинству из них не хватает хороших данных исследований, подтверждающих их эффективность и безопасность. Среди наиболее широко используемых — кальций, витамин D и жирные кислоты омега-3. Чтобы обеспечить безопасность и избежать взаимодействия с лекарствами, проконсультируйтесь с врачом или фармацевтом перед использованием любой из этих добавок. Это особенно верно, когда вы комбинируете эти добавки с назначенными лекарствами.
Большинству из них не хватает хороших данных исследований, подтверждающих их эффективность и безопасность. Среди наиболее широко используемых — кальций, витамин D и жирные кислоты омега-3. Чтобы обеспечить безопасность и избежать взаимодействия с лекарствами, проконсультируйтесь с врачом или фармацевтом перед использованием любой из этих добавок. Это особенно верно, когда вы комбинируете эти добавки с назначенными лекарствами.
Волчанка
Большинство людей с волчанкой могут жить нормальной жизнью.Лечение волчанки улучшилось, и люди с этим заболеванием живут дольше. Вот несколько советов, которые могут помочь вам при волчанке:
- Сформируйте опорную систему. Хорошие отношения между врачом и пациентом, а также поддержка семьи и друзей помогут вам справиться с этим хроническим и часто непредсказуемым заболеванием.
- Примите участие в вашем лечении. Узнайте как можно больше о волчанке, принимаемых лекарствах и ожидаемых успехах. Принимайте все лекарства в соответствии с предписаниями врача и часто посещайте ревматолога, чтобы предотвратить серьезные проблемы.Это позволяет врачу отслеживать ваше заболевание и при необходимости изменять лечение. Если вы не живете рядом с ревматологом, вам может потребоваться, чтобы ваш лечащий врач управлял вашей волчанкой с помощью ревматолога.
- Оставайтесь активными. Упражнения помогают сохранить гибкость суставов и могут предотвратить сердечные заболевания и инсульты. Это не значит переусердствовать. Откажитесь от легких или умеренных упражнений с перерывами на отдых.
- Избегайте чрезмерного пребывания на солнце. Солнечный свет может вызвать обострение волчаночной сыпи и даже вызвать серьезную вспышку самой болезни.На улице в солнечный день надевайте защитную одежду (с длинными рукавами, шляпу с большими полями) и используйте много солнцезащитного крема.
Если вы молодая женщина, страдающая волчанкой, и хотите иметь ребенка, тщательно спланируйте беременность. Под руководством врача определите время беременности, когда у вас низкая активность волчанки. Во время беременности избегайте лекарств, которые могут нанести вред вашему ребенку. К ним относятся циклофосфамид, циклоспорин и мофетил микофенолят. Если вам необходимо принять какое-либо из этих лекарств или ваше заболевание очень активно, используйте противозачаточные средства.Для получения дополнительной информации см. Беременность и ревматические заболевания.
Под руководством врача определите время беременности, когда у вас низкая активность волчанки. Во время беременности избегайте лекарств, которые могут нанести вред вашему ребенку. К ним относятся циклофосфамид, циклоспорин и мофетил микофенолят. Если вам необходимо принять какое-либо из этих лекарств или ваше заболевание очень активно, используйте противозачаточные средства.Для получения дополнительной информации см. Беременность и ревматические заболевания.
Ревматологи давно обеспокоены тем, что женский гормон эстроген или лечение эстрогеном может вызвать или усугубить волчанку и повысить риск образования тромбов. Таким образом, вам следует избегать эстрогена, если ваши анализы крови показывают присутствие антифосфолипидных антител (что означает, что у вас уже есть высокий риск образования тромбов).
Дети с cSLE
Слышать, что у вашего ребенка волчанка, может пугать.Однако, изучив болезнь и тесно сотрудничая с медперсоналом, вы сможете узнать, как лучше всего заботиться о своем ребенке.
Бывают случаи, когда дети и подростки с волчанкой должны отдыхать в школе, чтобы дать их телам восстановиться. В противном случае их поощряют вести как можно более нормальный образ жизни. Ходить в школу, играть с друзьями, заниматься спортом, придерживаться здорового питания и продолжать семейные занятия — все это очень важно.
Многие дети и подростки испытывают несколько эмоций, связанных с волчанкой и ее влиянием на их жизнь.Это может быть стресс, грусть, беспокойство и гнев. Многие родители, опекуны, братья и сестры также испытывают эмоциональные трудности. Важно распознать эти чувства и дать время поговорить о них. Также важно получить помощь, когда эмоциональные проблемы вызывают серьезный стресс (например, мешают обычным занятиям). Вы можете поговорить с членами ревматологической бригады (врачом, медсестрой или социальным работником), чтобы помочь определить ресурсы для эмоциональной поддержки здоровья молодых пациентов и их семей.
Тендинит и бурсит
Быстрые факты
- Тендинит и бурсит — это воспаление или дегенерация (разрушение) мягких тканей вокруг мышц и костей.
- Немедленное лечение включает РИС: отдых, лед, сжатие и возвышение.
- Признаки опасности включают быстрое усиление боли, покраснение и припухлость или внезапную неспособность двигать суставом.
Сухожилия — это шнуровидные структуры, расположенные там, где мышца сужается, чтобы прикрепиться к кости.Сухожилие более волокнистое и плотное, чем эластичная мясистая мышца. Сухожилие передает напряжение мышцы кость, чтобы вызвать движение. Тендинит часто бывает очень болезненным на ощупь.
Тендинит или бурсит часто поражает плечо, локоть, запястье, бедро, колено и лодыжку. Боль, которую он вызывает, может быть довольно сильной и часто возникает внезапно. Как и при артрите, боль усиливается при движении. В отличие от артрита, боль часто бывает в частях тела, удаленных от сустава. Тендинит часто возникает в результате многократного использования (чрезмерного использования).Хотя проблема может повторяться или быть хронической (долгосрочной) у некоторых людей, чаще всего она бывает краткосрочной, в основном при раннем лечении.
Бурсит — это воспаление бурсы. Этот небольшой мешочек действует как подушка между движущимися структурами (костями, мышцами, сухожилиями или кожей). Если мышца или сухожилие тянут за угол кости или за кость, здоровая бурса защищает ее от истирания и напряжения. Когда бурса воспаляется, она становится очень болезненной даже в покое.
Что вызывает тендинит и бурсит?
Тендинит может возникнуть в результате внезапной сильной травмы.Однако чаще всего это происходит в результате повторной незначительной травмы сухожилия. Врачи называют это повторяющимся стрессом или чрезмерной нагрузкой. Например:
- Покраска потолка в течение четырех или более часов, долгие часы набора текста, неправильное положение тела при использовании клавиатуры, рубка, резка или пиление могут привести к тендиниту или бурситу через несколько часов или дней.

- Плотное сжимание при использовании ручных инструментов или при длительном вождении.
- Использование наотмашь, в основном в одиночку, в теннисной игре в начале сезона («теннисный локоть»).
- Ношение неподходящей обуви для бега или отсутствие надлежащей тренировки перед занятиями спортом.
Чтобы предотвратить эти травмы от чрезмерного использования, следуйте советам в Таблице защиты суставов.
У людей с подагрой, псевдоподагрой или заболеваниями крови или почек часто развивается бурсит как часть этого заболевания. Пожилые люди более подвержены тендиниту и бурситу. В редких случаях некоторые препараты могут вызвать тендинит и разрыв сухожилия (самопроизвольный разрыв). К ним относятся фторхинолоновые антибиотики и статины, снижающие уровень холестерина).
Как диагностируют тендинит и бурсит?
Чтобы определить причину этих проблем, врач спрашивает о вашей истории болезни и проводит тщательный медицинский осмотр. Болезненность вдоль сухожилия или его оболочки (наружного покрытия) или в одной конкретной точке сухожилия указывает на тендинит. Боль возникает, когда мышца, к которой прикреплено сухожилие, работает с сопротивлением в рамках обследования.
Большинству пациентов сначала не нужны визуализирующие исследования, такие как рентген, магнитно-резонансная томография (часто называемая МРТ) или ультразвуковое сканирование.Визуализация и анализы крови проводятся только в том случае, если проблема повторяется или не проходит. Анализ крови также может помочь обнаружить инфекцию. Признаки инфекции включают покраснение, тепло и припухлость. Если бурсит возник в результате инфекции, необходимо немедленно слить жидкость из бурсы и незамедлительно изучить ее.
Как лечат тендинит и бурсит?
Лечение зависит от причины. При чрезмерном использовании или травме вы должны уменьшить вызывающую силу или стресс. Если тендинит связан с работой, врач или физиотерапевт должен проверить правильную эргономику, чтобы вы могли работать безопасно.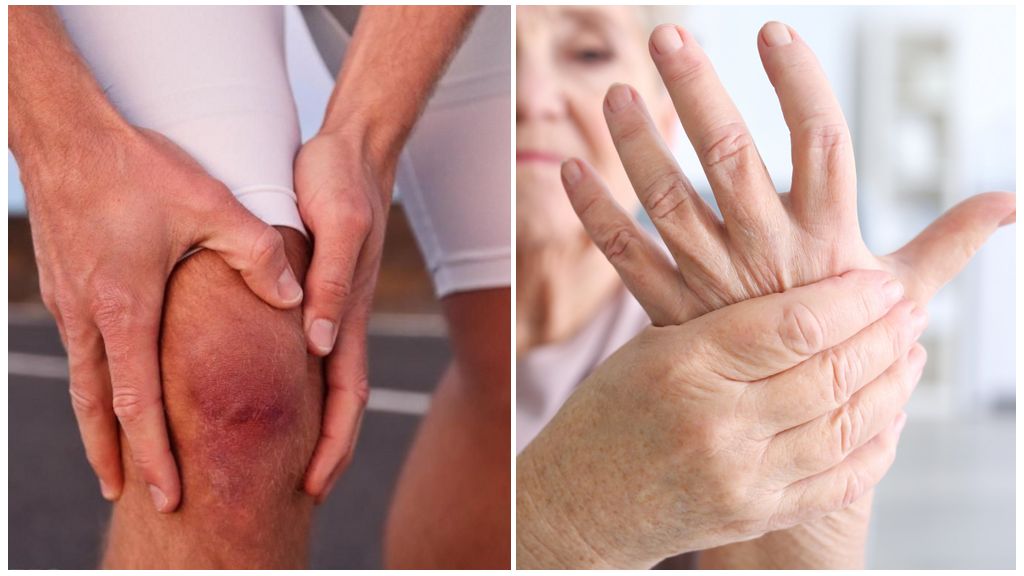 Некоторым пациентам может потребоваться совместная защита и поддержка пораженного региона. Существует мало доказательств того, что терапевтический ультразвук помогает при этих проблемах, и большинство врачей не рекомендуют его. Лечение может состоять из любого из следующего:
Некоторым пациентам может потребоваться совместная защита и поддержка пораженного региона. Существует мало доказательств того, что терапевтический ультразвук помогает при этих проблемах, и большинство врачей не рекомендуют его. Лечение может состоять из любого из следующего:
- Остальное. Вы должны дать отдых травмированной конечности или суставу, по крайней мере, на короткое время. Если ему не дать покоя, симптомы, скорее всего, сохранятся. Если проблема в бедре, ноге или ступне, возможно, вам придется на короткое время прекратить стрессовые нагрузки.Это позволяет уменьшить воспаление.
- Лед. Лед помогает уменьшить воспаление и боль. Ледяной покров в течение 10–15 минут один или два раза в день.
- Медицина. Если боль не проходит, вам могут потребоваться нестероидные противовоспалительные препараты, часто называемые НПВП, такие как аспирин, ибупрофен или напроксен. В настоящее время доступны местные (наносимые на кожу) формы НПВП, которые могут уменьшить боль и воспаление без расстройства желудка. Ацетаминофен (тайленол) также может облегчить боль.
Инъекции кортикостероидов могут дать краткосрочное улучшение при определенных формах тендинита и могут быть рассмотрены, если вы не можете принимать НПВП. Если присутствует инфекция, вам чаще всего понадобится подходящий антибиотик. (Также может потребоваться ежедневный дренаж жидкости с помощью иглы.) Если в суставной жидкости обнаруживаются кристаллы подагры, существует лекарство, которое контролирует болезнь.
- Поддерживает. Использование трости в противоположной руке может помочь при болезненном бедре. Шины или скобы для пораженной части тела помогают отдыхать и уменьшают нагрузку на тело.Стандартных опор может хватить. В противном случае вам могут потребоваться изготовленные на заказ скобы и направление к эрготерапевту.
При тендините голеностопного сустава вам могут потребоваться ортопедические приспособления, чтобы снизить нагрузку на голеностопный сустав или стопу. Ортез — это устройство, которое входит в обувь, меняя опору и угол наклона стопы. Это улучшает механику стопы и снимает боль или давление. Они могут быть изготовлены на заказ или уже готовые.
Ортез — это устройство, которое входит в обувь, меняя опору и угол наклона стопы. Это улучшает механику стопы и снимает боль или давление. Они могут быть изготовлены на заказ или уже готовые.
- Физиотерапия. Некоторые проблемы с сухожилиями не проходят, несмотря на стандартное лечение.Если тендинит длится более нескольких недель, вам может потребоваться направление к физиотерапевту или ревматологу. Врач или терапевт могут дать вам упражнения, которые сохранят силу и функциональность. Если тендинит или бурсит начали ограничивать подвижность суставов или уже ограничивают подвижность, целесообразно обратиться к физиотерапевту. Например, если боль в плече прошла, но вы больше не можете поднять руку до уровня здоровой руки, возникает «замороженное плечо» или другие проблемы с вращающей манжетой.Вы можете предотвратить эту проблему с помощью раннего лечения.
- Хирургия. Если после нескольких месяцев лечения тендинит по-прежнему ограничивает важную деятельность, вы можете рассмотреть возможность операции. Попросите врача направить вас к опытному хирургу-ортопеду. Некоторым пациентам с инфекцией или спаечным процессом сухожилия или сумки может потребоваться инъекция кортизона или операция.
Возможно, серьезным осложнением тендинита является разрыв сухожилия. Наиболее частый разрыв — разрыв ахиллова сухожилия в нижней части голени.Чаще всего требуется операция.
Профилактика тендинита и бурсита
Есть способы предотвратить возникновение этих проблем. Эти советы применимы ко всем суставам:
- Перед интенсивным упражнением сделайте разминку и потянитесь.
- Как следует подготовиться к новому занятию. Постепенно увеличивайте интенсивность тренировки.
- Занимайтесь физическими упражнениями и спортом ежедневно или почти ежедневно, а не только по выходным.
- Изучите и поддерживайте правильную осанку и механику тела.
- Убедитесь, что спортивное оборудование подходящего размера, подходит для вас и предназначено для вашего вида спорта.

- Не оставайтесь в одном положении слишком долго. Делайте перерывы на отдых или меняйте позу каждые 20–40 минут.
- Прекратите любую деятельность, вызывающую боль.
- Избегайте компульсивного поведения, например: «Я закончу эту работу, даже если она меня убьет!»
В таблице показано, как защитить определенные суставы.
- Посмотрите на объект, к которому вы тянетесь, а не в сторону или назад.
- Вставайте со стула, отталкиваясь мышцами бедра, а не плечами или руками.
- Отжимайтесь от стены, а не от пола.
- Дотянувшись до тяжелого предмета над головой, держите груз по центру перед собой и используйте обе руки.
| Плечо |
|
|---|---|
| Локоть и запястье |
|
| Колено и щиколотка |
|
- Посмотрите на объект, к которому вы тянетесь, а не в сторону или назад.
- Вставайте со стула, отталкиваясь мышцами бедра, а не плечами или руками.
- Отжимайтесь от стены, а не от пола.
- Дотянувшись до тяжелого предмета над головой, держите груз по центру перед собой и используйте обе руки.
Люди с тендинитом или бурситом
Тендинит или бурсит плеча могут стать серьезной проблемой, если плечо становится жестким. Важно каждый день выполнять упражнения на подвижность, например на растяжку. Это сохраняет движение в плечевом суставе.
Тендинит или бурсит могут быть болезненными.Обратитесь за медицинской помощью как можно раньше, чтобы предотвратить скованность суставов и хронические проблемы, которые могут последовать за этим. Также важно дать отдых конечности или суставу, по крайней мере, до тех пор, пока движение не исчезнет без боли. Отсутствие покоя чаще всего задерживает полное заживление.
Советы по жизни с тендинитом или бурситом включают:
- Уприте болезненное сухожилие. Избегайте большой активности или любой деятельности, которая вызывает боль.
- Ледяной покров в течение 10-15 минут один или два раза в день.
- Немедленно обратитесь за медицинской помощью, если боль усиливается, появляется покраснение и припухлость или если проблема не проходит через 3–6 недель.
- Избегайте чрезмерного использования любой части тела, например, повторения одного и того же движения снова и снова.
- Разогрейтесь, выполняя упражнения в расслабленном темпе, перед тем, как приступить к более интенсивной деятельности.
Обновлено в марте 2019 г. доктором Квасом Хьюстоном и рассмотрено Комитетом по коммуникациям и маркетингу Американского колледжа ревматологии.
Эта информация предназначена только для общего образования. Людям следует проконсультироваться с квалифицированным поставщиком медицинских услуг для получения профессиональных медицинских рекомендаций, диагностики и лечения заболевания или состояния здоровья.
Людям следует проконсультироваться с квалифицированным поставщиком медицинских услуг для получения профессиональных медицинских рекомендаций, диагностики и лечения заболевания или состояния здоровья.
Заболеваний и состояний Подагра
Лечение острых приступов
Одним из препаратов для лечения активных обострений подагры является колхицин. Это лекарство может быть эффективным, если дать ему начало приступа. Однако колхицин может вызывать тошноту, рвоту, диарею и другие побочные эффекты. При использовании низких доз побочные эффекты могут быть менее частыми. Пациенты с заболеваниями почек или печени или принимающие лекарства, которые взаимодействуют (мешают) колхицину, должны принимать более низкие дозы или использовать другие лекарства.Колхицин также играет важную роль в предотвращении приступов подагры (см. Ниже).
Нестероидные противовоспалительные препараты, обычно называемые НПВП, представляют собой аспириноподобные препараты, которые могут уменьшить воспаление и боль в суставах и других тканях. НПВП, такие как индометацин (индоцин) и напроксен (напросин), стали выбором для лечения наиболее острых приступов подагры. Нет никаких доказательств того, что какой-либо один НПВП лучше других. Высокие дозы НПВП короткого действия дают самое быстрое облегчение симптомов.Эти лекарства могут вызвать расстройство желудка, язвы или диарею, но они хорошо переносятся большинством людей при краткосрочном применении. Некоторые люди не могут принимать НПВП из-за состояний здоровья, таких как язвенная болезнь, нарушение функции почек или использование антикоагулянтов. В информационном бюллетене по НПВП перечислены типы пациентов, которые не могут принимать НПВП.
У пациентов с хронической недолеченной подагрой в отложениях мочевой кислоты (называемых тофами) могут быть обнаружены кристаллы, которые могут повреждать суставы и могут появляться под кожей.Кортикостероиды, такие как преднизон, метилпреднизолон и триамцинолон, являются полезными вариантами для пациентов, которые не могут принимать НПВП.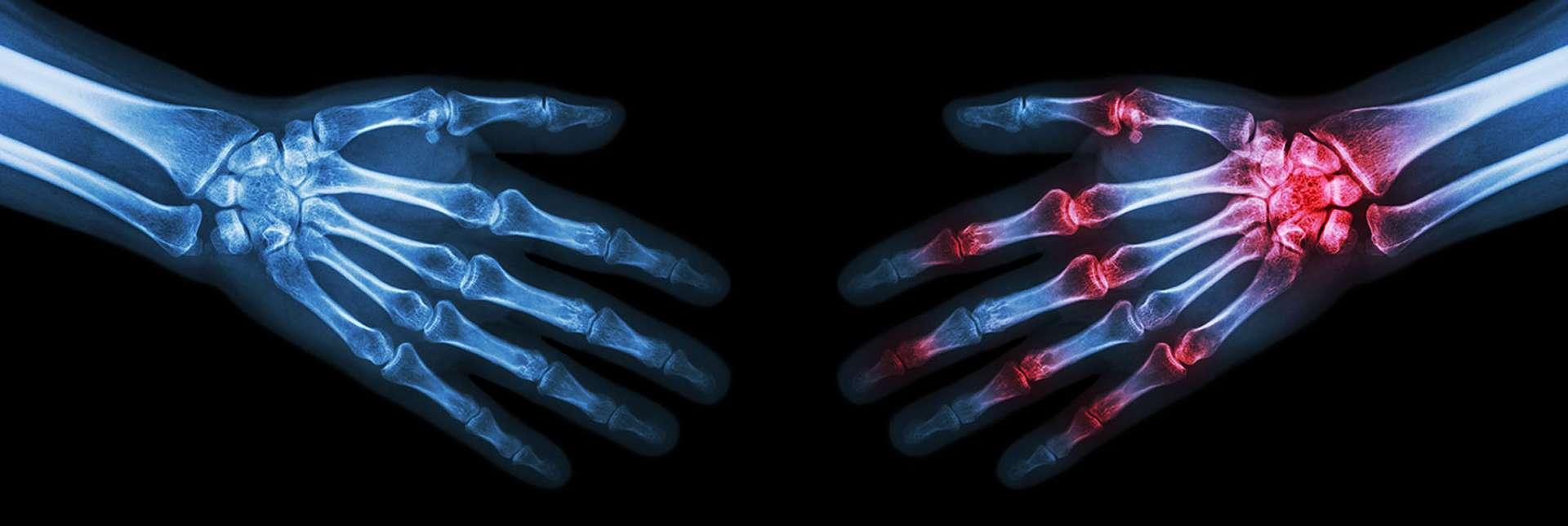 Эти лекарства, вводимые перорально (внутрь) или путем инъекции (инъекции) в мышцу, могут быть очень эффективными при лечении приступов подагры. Если поражен только один или два сустава, ваш врач может ввести кортикостероид прямо в ваш сустав.
Эти лекарства, вводимые перорально (внутрь) или путем инъекции (инъекции) в мышцу, могут быть очень эффективными при лечении приступов подагры. Если поражен только один или два сустава, ваш врач может ввести кортикостероид прямо в ваш сустав.
Медицинские работники могут назначить короткий курс лечения анакинрой (кинерет), биологическим препаратом, хотя этот препарат не одобрен FDA для лечения подагры.Хотя это лекарство от ревматоидного артрита не одобрено Управлением по контролю за продуктами и лекарствами (FDA) для лечения подагры, оно может быстро облегчить симптомы подагры у некоторых пациентов.
Некоторые домашние средства могут помочь облегчить боль при подагре и уменьшить обострения. Продукты из вишни, такие как цельная вишня или несладкий вишневый сок, могут уменьшить приступы подагры. Стакан обезжиренного молока в день также может помочь со временем снизить уровень мочевой кислоты. Во время приступа дать отдых пораженному суставу и приложить к этому месту пакеты со льдом или холодные компрессы (ткань, смоченную в ледяной воде и отжатую).
Лечение для удаления избытка мочевой кислоты
Пациентам с повторяющимися приступами подагры, аномально высоким уровнем мочевой кислоты в крови, тофусами или камнями в почках следует настоятельно рекомендовать лекарства для снижения уровня мочевой кислоты в крови. Эти лекарства не помогают при болезненных обострениях острой подагры, поэтому большинству пациентов следует начинать их принимать после того, как острые приступы утихнут. Чаще всего для нормализации уровня мочевой кислоты в крови используется аллопуринол (лопурин, цилоприм).Блокирует выработку мочевой кислоты. Фебуксостат (улорик), новый препарат, также блокирует мочевую кислоту.
Пробенецид (Бенемид) и Лесинурад (Зурампик) помогают почкам выводить мочевую кислоту. Эту терапию следует принимать только пациентам с хорошей функцией почек, у которых не наблюдается избыточного производства мочевой кислоты.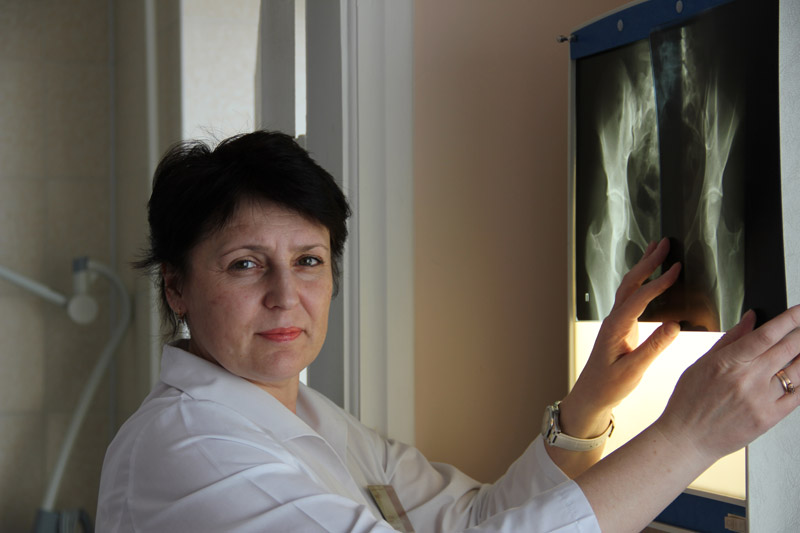
Пеглотиказа (Krystexxa) вводится путем инъекции и расщепляет мочевую кислоту. Этот препарат предназначен для пациентов, которые не реагируют на другие виды лечения или не переносят их. Новые препараты для снижения уровня мочевой кислоты и лечения воспаления подагры находятся в стадии разработки.
Обострения подагры часто возникают, когда вы впервые начинаете принимать лекарства, снижающие уровень мочевой кислоты в крови. Пациенты могут помочь предотвратить обострения при начале приема этих лекарств, также используя низкие дозы колхицина или НПВП. Часто врачи советуют пациентам продолжать принимать колхицин в низкой профилактической дозе вместе с лекарством, снижающим уровень мочевой кислоты, в течение как минимум шести месяцев.
Если вы принимаете препарат, снижающий уровень мочевой кислоты, врач должен постепенно повышать дозу и постоянно проверять уровень мочевой кислоты в крови.Как только уровень мочевой кислоты упадет ниже 6 мг / дл (нормальный), кристаллы будут растворяться, и можно предотвратить новые отложения кристаллов. Вероятно, вам придется оставаться на этом лекарстве в течение длительного времени, чтобы предотвратить приступы подагры.
То, что хорошо работает для одного человека, может не работать и для другого. Поэтому решения о том, когда начинать лечение и какие лекарства использовать, должны приниматься индивидуально для каждого пациента. Выбор лечения зависит от функции почек, других проблем со здоровьем, личных предпочтений и других факторов.
То, что вы едите, может повысить уровень мочевой кислоты. Ограничьте количество напитков с высоким содержанием фруктозы, таких как газированные напитки, не связанные с диетой. Избыток алкоголя, особенно пива, может вызвать подагру. Сократите употребление алкоголя. Ограничьте употребление продуктов, богатых пуринами, соединениями, которые расщепляются на мочевую кислоту. Эти соединения богаты мясом и некоторыми видами морепродуктов. Новое исследование показало, что пурины в овощах безопасны. Нежирные молочные продукты могут помочь снизить уровень мочевой кислоты.
Нежирные молочные продукты могут помочь снизить уровень мочевой кислоты.
Практически во всех случаях подагру можно успешно вылечить и постепенно прекратить приступы.Лечение также может уменьшить количество и размер тофусов (отложений кристаллов мочевой кислоты).
Что такое ревматология?
01 февраля 2018
2 мин чтения
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей.Подписаться Нам не удалось обработать ваш запрос. Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу [email protected].Вернуться в Хилио
Ревматология — это специальность во внутренней медицине и педиатрии, которая занимается суставами, мягкими тканями, аутоиммунными заболеваниями и наследственными заболеваниями соединительной ткани. Врач-ревматолог специализируется на диагностике, лечении и терапии ревматических заболеваний.
Ревматолог
ревматологу диагностирует и лечит заболевания опорно-двигательного аппарата и системных аутоиммунных состояний. В отличие от ортопеда, ревматологи не проводят операции по лечению заболеваний суставов. Кроме того, цель многих ревматологов — найти первопричину ревматического заболевания и провести исследования, чтобы найти лучшие варианты лечения.
Ревматологи обычно работают в поликлиниках. Однако для ревматолога типично работать в больнице и работать с пациентами, госпитализированными с ревматическим заболеванием.Для обследования у ревматолога требуется направление от терапевта первичного звена, хотя некоторые допускают посещение без него.
Обучение ревматологов
Ревматолог должен сначала пройти 4 года медицинского или остеопатического образования, а затем 3 года ординатуры по внутренним болезням или педиатрии, хотя некоторые проходят обучение и в том, и в другом. Дополнительная 2-3-летняя стипендия ревматолога необходима, чтобы узнать о причинах, факторах риска и лечении хронических скелетно-мышечных и аутоиммунных заболеваний.Сертификация совета директоров зависит от сдачи экзаменов совета директоров, которые повторяются каждые 10 лет.
Заболевания, которые лечат ревматологи
Ревматические заболевания — это состояния воспаления и аутоиммунитета. Ревматолог может лечить более 200 заболеваний. Некоторые заболевания, которые лечат ревматологи, включают:
- артрит;
- дерматомиозит;
- подагра;
- красная волчанка;
- болезнь Лайма;
- смешанное заболевание соединительной ткани;
- полихондрит;
- полимиозит;
- ревматическая полимиалгия;
- саркоидоз;
- синдром Шегрена;
- склеродермия; и
- · васкулит.
Ревматология также связана с заболеваниями мягких тканей, и ревматологи лечат многие из них, в том числе:
- фибромиалгия;
- боль в пояснице;
- локоть теннисиста или гольфиста; и
- · бурсит локтевого отростка.
Ревматолог может также лечить ревматологические заболевания, поражающие кости, в том числе:
- флюороз;
- · остеопороз;
- · остеомаляция;
- остеодистрофия почек; и
- рахита.
Некоторые генетические нарушения, поражающие суставы, также могут быть изучены ревматологами, в том числе:
- ахондроплазия;
- синдром Элерса-Данлоса;
- суставов гиперэластичные; и
- Синдром Марфана.

Лечение ревматических состояний
Стратегии, используемые для лечения пациентов в ревматологии, могут варьироваться от медикаментозного лечения, физической и профессиональной терапии, реабилитации и даже хирургического вмешательства в тяжелых случаях.Медикаментозная терапия варьируется от противовоспалительных препаратов до опиатов и антидепрессантов.
Последние достижения в иммунологии и генеалогии ревматических заболеваний сделали ревматологию постоянно растущей областью исследований. Ревматологи в настоящее время изучают связь между иммунологией и аутоиммунными заболеваниями. Новые агенты, известные как биопрепараты появляются как установленное для лечения больных с хроническими и тяжелыми условиями опорно-двигательной системы. Изучение этих агентов и улучшение результатов среди пациентов с этими состояниями относятся к сфере ревматологии.
Дополнительную информацию по ревматологии можно найти на следующих сайтах:
http://rheumatology.oxfordjournals.org/
http://www.rheumatology.org.uk/
http://www.eular.org/
http://www.rheumatology.org/practice/clinical/patients/rheumatologist.asp
http://www.arthritis.org
http://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0002223/
http://www.arthritis.com/
http: // www.nlm.nih.gov/medlineplus/arthritis.html
http://jrheum.org/
ДОБАВИТЬ ТЕМУ В ОПОВЕЩЕНИЯ ПО ЭЛЕКТРОННОЙ ПОЧТЕ
Получать электронное письмо, когда новые статьи публикуются на
Укажите свой адрес электронной почты, чтобы получать сообщения о публикации новых статей. Подписаться Нам не удалось обработать ваш запрос.Пожалуйста, повторите попытку позже. Если у вас по-прежнему возникает эта проблема, обратитесь по адресу customerservice@slackinc. com.
com. Вернуться в Хилио
Что такое ревматология? | ARAPC
Ревматологи — терапевты, имеющие подготовку в области диагностики и лечения артритов и ревматизма. Их прочный фундамент в области внутренней медицины готовит их как специалистов для лечения локальной и системной (генерализованной) боли. Например, они лечат локализованную боль в спине, шее, плечах и руках, включая остеоартрит, тендинит и бурсит, а также системную боль, вызванную такими заболеваниями, как ревматоидный артрит или системная волчанка.Синдром запястного канала, болезнь Лайма и остеопороз — другие примеры разнообразных проблем, которые лечат ревматологи.
Сложный и изменчивый характер многих ревматических заболеваний часто требует постоянной оценки и оценки. Врачи Arthritis and Rheumatism Associates, P.C. (ARA), поощряют установление тесных отношений между врачом и пациентом при мониторинге условий и изменении лечения. Наша цель — уменьшить боль и максимизировать функциональность.
Работа с вашим ревматологом
Ваш ревматолог может взять на себя ведущую роль в диагностике и лечении вашего состояния или работать в качестве специалиста-консультанта вашего лечащего врача.Более 500 специалистов из столичного округа Вашингтона направили пациентов и запросили консультации у врачей Arthritis & Rheumatism Associates.
Поскольку многие ревматические заболевания меняются или развиваются, вам, возможно, придется посетить несколько кабинетов, прежде чем ваш ревматолог установит окончательный диагноз. Диагностический процесс обычно включает сбор полного анамнеза, физикальное обследование и, при наличии показаний, анализы крови и рентген.
ARA предлагает пациентам удобство собственного диагностического оборудования.Их использование позволяет врачам лично просматривать и своевременно предоставлять результаты анализов пациентам. В соответствии с требованиями вашего плана лечения наши ревматологи координируют ваше лечение с другими специалистами, входящими в вашу медицинскую бригаду.
Что такое ревматолог? — Что они лечат и когда смотреть
Вот определение ревматолога из учебника Американского колледжа ревматологии:
«Ревматолог это терапевт или педиатр, который получил дальнейшее обучение в диагностике (обнаружения) и лечения опорно-двигательного аппарата заболевания и системных аутоиммунных состояний, обычно называемых ревматических заболеваний.Эти заболевания могут поражать суставы, мышцы и кости, вызывая боль, отек, скованность и деформацию ».
После получения степени MD или OD ревматологи тратят три года на обучение, чтобы стать терапевтом или педиатром, а затем еще два-три года на стажировку в ревматологии.
Как и все врачи, они учатся на протяжении всей жизни и получают непрерывное медицинское образование, чтобы идти в ногу со временем в своей области, особенно с появлением новых и сложных методов лечения, таких как биопрепараты.
Ревматологи лечат многие похожие заболевания суставов, как ортопеды, но не проводят операции. Многие распространенные заболевания, которые они лечат, включают ревматоидный артрит, подагру, волчанку, остеоартрит и хроническую боль в спине, но вы можете многое не знать о ревматологии. Читайте дальше, чтобы узнать больше о том, чем занимаются ревматологи и когда есть смысл их посетить.
1. Ревматологи лечат более 120 различных заболеваний
Не позволяйте «реву» в названии ввести вас в заблуждение.Помимо ревматоидного артрита (РА), эти врачи лечат широкий спектр аутоиммунных и воспалительных заболеваний, которые могут поражать суставы (например, подагру и волчанку), а также другие проблемы с мышцами или костями или травмы, которые могут вызвать боль в суставах и ограничить вашу функция.
«Помимо системных заболеваний, люди могут обратиться к ревматологу для диагностики хронической боли в спине или шее, а также по поводу локализованных проблем с суставами, мышцами или сухожилиями, таких как теннисный локоть или тендинит ахиллова сухожилия», — говорит Паула Маркетта, доктор медицинских наук, магистр делового администрирования. , президент Американского колледжа ревматологии.Они также лечат другие состояния, о которых вы могли не знать, такие как остеопороз, фибромиалгия и болезнь Лайма.
2. Это медики-сыщики
Ваш лечащий врач может отправить вас к ревматологу в крайнем случае, когда никто больше не выяснит, что происходит.
«Мы лечим множество редких заболеваний, а также более распространенные заболевания, которые иногда проявляются необычным образом, что затрудняет постановку диагноза. Мы должны принимать во внимание каждую систему тела, а не только один орган.Мы много проводим детективов и думаем о закономерностях в ваших симптомах », — говорит доктор Марчетта.
3. Эти врачи могут быть вашим врачом на всю жизнь
Некоторые специалисты консультируются по поводу вашего диагноза и плана лечения, а затем отправляют вас обратно к лечащему врачу для последующего наблюдения. Это не так для ревматологов.
«Убедившись, что у нас правильный диагноз, мы проводим соответствующие лабораторные работы, чтобы убедиться, что вы можете безопасно начать прием лекарств, а затем будем видеть вас каждые два-три месяца.Некоторым людям требуется менее частое наблюдение, но мы обычно видим пациентов чаще, чем их лечащие врачи. Фактически, мы могли бы стать их лечащими врачами », — говорит ревматолог Лиана Френкель, доктор медицины, магистр здравоохранения, адъюнкт-профессор медицины Медицинской школы Йельского университета.
4. Ревматологов не будет в операционной
Они не хирурги, но если вам потребуется замена сустава, они будут задействованы как до, так и после операции.
«Вам часто необходимо пройти ревматологическое обследование перед операцией, чтобы контролировать прием лекарств и решить, следует ли принимать какие-либо меры предосторожности во время операции из-за вашего заболевания.После этого мы хотим хорошо контролировать ваше заболевание и избегать обострения, чтобы вы могли хорошо пройти реабилитацию и добиться максимального успеха замены сустава », — говорит д-р Маркетта.
5. Ревматолог может случайно изменить ваш диагноз
Диагноз, который имеет в виду ваш лечащий врач, может не совпадать с диагнозом, установленным вашим ревматологом. Более того, поскольку существует множество частично совпадающих болезней и заболеваний с похожими симптомами, ваш диагноз может измениться спустя месяцы или годы, если у вас появится новый симптом.
«Это, вероятно, чаще случается в ревматологии, чем в других специальностях, например, в эндокринологии. Диагностировать диабет довольно легко, но в ревматологии многие заболевания не проводят с помощью анализов крови, позволяющих поставить диагноз. Положительный анализ крови на ревматоидный фактор не обязательно означает, что у вас РА, и у вас может быть РА при отрицательном анализе крови. Это может расстраивать, но вещи не всегда ясны и со временем меняются », — говорит д-р Френкель, который также руководит службами здравоохранения, ориентированными на пациентов, в Berkshire Health Systems.
6. Это специалисты, которым нравится свое дело
Согласно опросу 2018 года, если бы ревматологам пришлось делать это снова, четверо из пяти выбрали бы врачом, а трое из четырех выбрали бы ту же специальность. Это удовлетворение может быть вызвано тем, что они видят, какое влияние они оказывают на жизнь и благополучие пациентов.
«Если вы лечите кого-то от высокого кровяного давления и холестерина, вы помогаете в долгосрочной перспективе предотвратить сердечные заболевания и инсульт, но пациент ничего не чувствует, если у него нет побочных эффектов от лекарства.Когда вы лечите кого-то с артритом и вы облегчаете его боль, он просыпается, чувствуя себя лучше и нормальным, и это замечательно в том, чтобы быть врачом и ревматологом », — говорит доктор Маркетта.
7. Грозит нехватка ревматологов
В Америке около 5000 практикующих ревматологов, половина из которых работает самостоятельно, а половина — в академических учреждениях или работает с промышленностью над улучшением лекарств. По данным Министерства здравоохранения и социальных служб США, этого уже не хватает.По прогнозам, к 2025 году ситуация ухудшится, поскольку нынешние ревматологи уйдут на пенсию, а новых станет недостаточно.
Когда обращаться к ревматологу
Спросите о посещении ревматолога, если вы:
- Есть боль в суставах, которая не проходит или затрагивает несколько суставов
- У вас боли в суставах, и у вас есть близкие родственники с волчанкой, ревматоидным артритом или другими воспалительными заболеваниями
- У вас боли в суставах, и у вас есть близкий родственник, болеющий псориазом, даже если у него никогда не было артрита
- Боль в суставах, сопровождающаяся такими симптомами, как лихорадка, сильная усталость, потеря веса или недомогание
Не откладывайте на прием к ревматологу, потому что вы:
- Не испытываю сильной боли.«Количество боли не обязательно предсказывает, у кого будет ревматоидный артрит. У некоторых людей в основном наблюдается скованность и небольшая боль, но если есть отек суставов, важно пройти обследование », — говорит д-р Френкель.
- Боятся принимать лекарства. «Некоторые люди боятся, что ревматолог пропишет им то, что они не хотят принимать. Это не должно препятствовать поиску реферала. Если пациент не хочет принимать лекарство, всегда есть план лечения, который мы можем придумать, который ему понравится », — сказал доктор.- говорит Френкель.

 При ревматических заболеваниях также могут поражаться и внутренние органы.
При ревматических заболеваниях также могут поражаться и внутренние органы. )
)
 Автор и соавтор 18 научных работ.
Автор и соавтор 18 научных работ.